乳がんの乳房部分切除術-乳房を残してがんを切除する

- 津川浩一郎(つがわ・こういちろう)先生
- 聖マリアンナ医科大学病院乳腺・内分泌外科部長
1963年石川県生まれ。87年金沢大学医学部卒。95年工業技術院生命工学研究所科学技術特別研究員。97年金沢大学医学部附属病院外科、2004年米・テキサス州M.D.アンダーソン癌センター短期留学。05年より聖路加国際病院乳腺外科。10年より現職。
本記事は、株式会社法研が2011年11月25日に発行した「名医が語る最新・最良の治療 乳がん」より許諾を得て転載しています。
乳がんの治療に関する最新情報は、「乳がんを知る」をご参照ください。
乳房を残してがんを切除する
乳房を部分的に切除する手術です。早期がんに対し乳房を残せる手術として普及。術後の放射線療法と組み合わせる「乳房温存療法」として行われます。
乳房部分切除術+放射線は乳房切除術と生存率に差なし
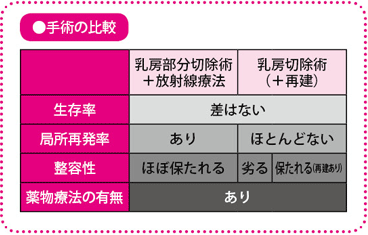
乳房部分切除術は、がんのある乳腺(にゅうせん)を、がんとそのまわりの組織を1~2cm広くとって切除する手術です。通常は手術後に放射線療法が行われ、「乳房部分切除術+放射線療法」をセットにした治療を「乳房温存療法」と呼びます。
乳房温存療法は、欧米では1980年代初めから、わが国では1980年代終わりから90年代初めにかけて急速に普及し始めました。そのころ世界的に行われた複数の臨床試験で、従来行われていた乳房をすべて切除する乳房切除術(全摘(ぜんてき))と、乳房温存療法とでは転移率や生存率に差がないことが明らかになったためです。
「乳がんは全身病であり、手術だけでなくほかの治療法を組み合わせることが大切」という考えが浸透してきたことも、乳房温存療法を普及させた一つの要因です。
当院では2010年度で、年間611例の初発の乳がんの手術を実施していますが、そのうち乳房温存療法の実施数は365例、全体の60%になっています。これは当院に限ったことではなく、多くの施設で、ほぼ6~7割程度に乳房温存療法を実施していると思われます。
手術法は大きく3種類あり適応はがんが3cm以下
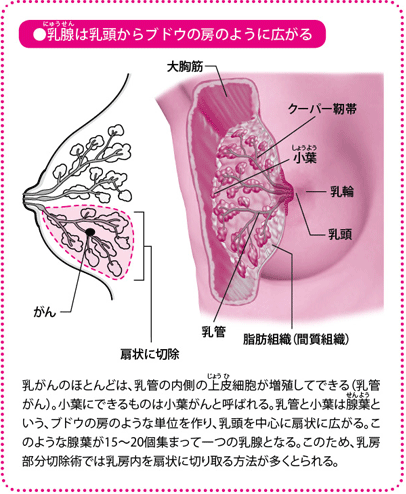
乳房部分切除術には、次のようなやり方(術式)があります。
一つ目は、がんのある乳腺を、乳頭を中心に扇状に切除する「乳房扇状部分切除術」です。乳腺はブドウの房のように広がっていて、その先端が乳頭につながっています。乳がんは乳管から腺葉(せんよう)に沿って広がるので、扇状に切除したほうががんの取り残しは少なくなります。しかし切除範囲が大きくなり、整容性が保たれなくなることもあるのが欠点です。
二つめは「乳房円状部分切除術」で、がんを中心に周辺組織を含めて乳腺組織を円状にくり抜く方法です。最近はマンモグラフィ、超音波、MRIなどの画像診断でがんの広がりの診断を行い、原則、放射線療法を併用します。
もう一つ、「腫瘤(しゅりゅう)摘出術」という手術もあります。これはがんのみ切除する手術で、良性の可能性が高い場合や、診断のために実施することが多い方法です。
いずれにしても、乳房部分切除術が勧められるのは、病期がI~II期で、がんが比較的小さい場合です。
「科学的根拠に基づく乳癌(がん)診療ガイドライン1. 治療編 2011年版」(日本乳癌学会)では、「がんの大きさは3cm以下が適応であるが、3cmを超える場合、断端(だんたん)陰性で整容面でも良好な手術が可能であれば適応となりうる」となっています。3cmというのは、がんの取り残しがない(断端陰性)とされる部位まで十分切除しても、乳房のゆがみがない状態を保てるという考えに基づいて割り出された日本女性におけるがんの大きさの目安です。
しかし、乳房の大きさは人によって大きく異なります。乳房が大きい人なら、がんが3cm以上でも乳房の形がそれほど変わらない状態で乳房部分切除術をすることが可能ですが、乳房が小さい人では、3cm以下でも乳房の形が大きく損なわれてしまう可能性があります。
このように個人差があることなので、私自身は、3cmという数字だけで「できる・できない」を決めるのは適切ではないと考えています。一定の目安を検討するために、乳腺の切除量と乳房のゆがみとの関係を調べたことがあります。その結果、乳房全体の20~30%ぐらいの切除量が整容性を保つ限界であり、それを超えるとゆがみが大きくなることがわかりました。この結果から、私が患者さんに乳房部分切除術を勧めるのは、診断時に、切除する量が乳房全体の20~30%以内になると思われる患者さんにしています。それ以上の切除が必要な場合は、乳房切除術を行ったあと乳房を再建する治療法を提示して、患者さんに選んでいただいています。
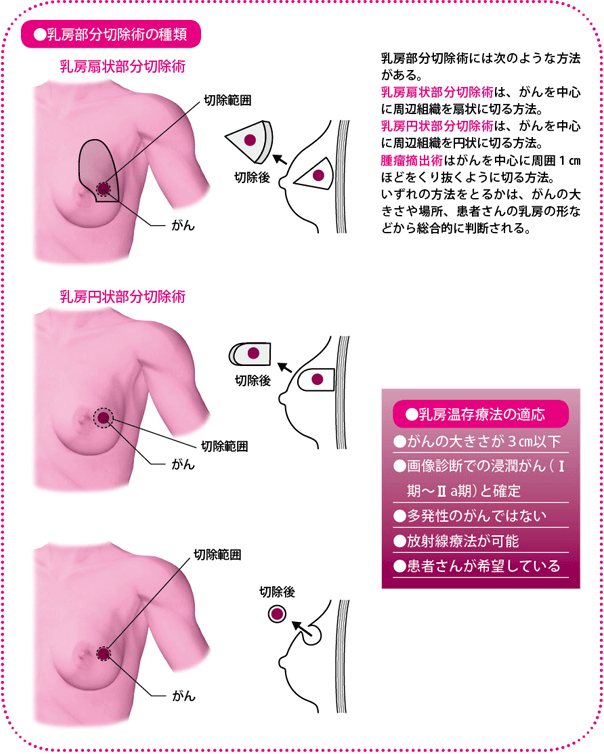
術前薬物療法の効果により乳房部分切除法の適応を拡大
では、がんが大きければ乳房部分切除術ができないかというと、必ずしもそういうわけではありません。がんが大きくても、手術前に薬物療法(術前薬物療法)を実施して、がんが小さくなれば乳房部分切除術をすることができます。
当院では2010年度で術前に薬物療法を行った患者さんは136人いますが、そのうちがんが小さくなって乳房部分切除術が可能になった人は、そのほぼ半数の74人でした。一般的にも、術前薬物療法を受けた人の5~6割で乳房部分切除術ができるとされています。
なお、術前薬物療法を行っても乳房部分切除術が難しいのは、(1)がんが薬で小さくならない(2)がんが同心円状に小さくならず、砂をまいたようにパラパラと散った状態で小さくなる、といった場合です。
早期がんでも乳房部分切除術が適さないケースもある
一方、早期がんでも乳房部分切除術が適さない患者さんがいます。
たとえば、非浸潤がんは、病期でいうと0期に相当する超早期のがんですが、がん細胞が広い範囲の乳管内に広がっている場合があり、乳房部分切除術を行うことができないこともあります。
また、事前の問診などで家族性・遺伝性の乳がんが疑われるような人には、乳房切除術をお勧めすることもあります。多発腫瘍や乳輪や乳頭にがんが広がっていた場合も、乳房部分切除術は難しく、乳房切除術になります。
| ●非浸潤がんでも乳管内に広範囲に広がっている※ |
| ●家族性・遺伝性乳がんの疑いがある |
| ●がんが乳輪、乳頭まで広がっている |
| ●がんの大きさに比べて乳房が小さい(整容性が著しく損なわれるため) |
※非浸潤性乳がんに対する乳房部分切除術は術後の放射線療法を併用することで適応される。「科学的根拠に基づく乳癌診療ガイドライン1.治療編2011年版」日本乳癌学会より
治療の進め方
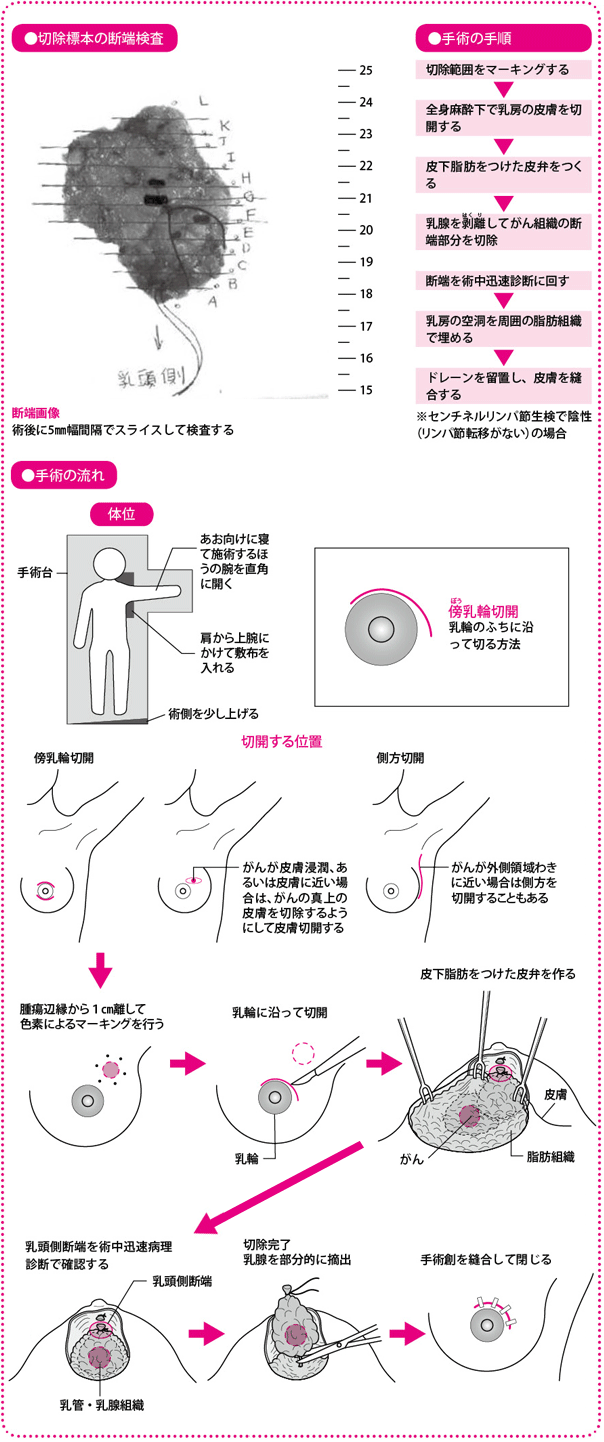
手術で切除した乳腺は「断端検査」という病理診断でがんのあるなしを確認します。手術はいかに乳房の変形を防ぐかを考慮して行います。
事前の画像で範囲を確定し術中迅速診断で陰性を確認

乳房部分切除術は、とくに手術前の画像診断でがんの広がりを確認することが大切です。
まず、MRI(磁気共鳴画像)や超音波(エコー)検査で、がんの大きさをできるだけ正確に把握して、切除範囲を決めます。取り残しを防ぐという意味で、この過程がとても大切になります。現在はほとんどそういうことはありませんが、画像診断が進歩していなかった時代は、がんの大きさや切除範囲があいまいになることが多々あり、手術後に取り残しがわかって、再手術をすることも少なくありませんでした。
当院では、手術の前日または当日に、改めて超音波検査を実施しますが、このとき患者さんに手術と同じ体位をとってもらい、画像検査を担当する医師あるいは技師がマジックでがんの範囲を記します。この作業をマーキング、あるいはマッピングといいます。
手術は全身麻酔で、要する時間は手術の形式によっても異なりますが、およそ1~2時間です。わきの下のリンパ節に転移がないかどうかを調べるセンチネルリンパ節生検もこのときに行うことが多いです。
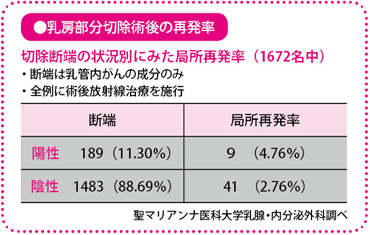
当院では、手術中にも病理診断を行っています。手術中に結果を知るために手早く検査する、「術中迅速診断」といいます。切除した乳腺の一部を一瞬で凍らせて硬くしたあと、薄くスライスし、切除した乳腺の切り口(断端(だんたん))にがん細胞が露出していないかをチェックします。当院の場合、乳頭側など、乳がんが広がりやすいところの切り口や、術前の画像診断ならびに術中に転移が心配されたところを選んで検体とし、術中迅速診断を行います。この部分にがん細胞がみつからない「断端陰性」となれば、取り残しがないと考えられるので、そのまま切開した部分を縫合して手術を終えます。
一方、がん細胞がみつかり「断端陽性」となったら、がんが取りきれていない可能性があるので、範囲をもう少しだけ広げて切除し、手術を終えます。患者さんには手術前に乳房を温存する「乳房部分切除術を行う」として説明し、同意をいただいているのですから、断端陽性となったからといって、手術中に乳腺をすべて取る乳房切除術に変更するということはありません。
手術で切除した乳腺はホルマリンに漬けて標本にし、5mm幅でスライスしてがんのタイプや最終的ながんの広がり、すべての切り口へのがんの転移の有無について改めて病理検査をします。その結果がわかるのが、2~3週間後です。この結果をもとに、再手術の必要がないかどうかを検討したり、次の治療(放射線療法や術後薬物療法)の方針を決めたりします。
へこんだ乳房の形を整える方法も手術の一部
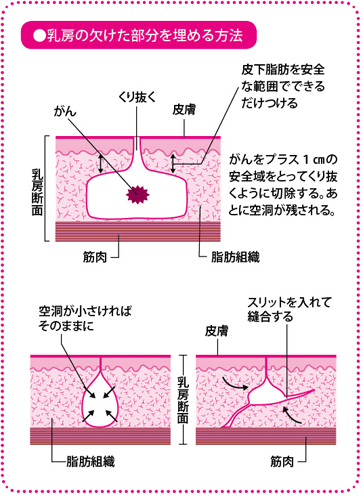
乳房部分切除術をするうえで考えなければならないのは、「がんを完全に取る」ことと、「乳房の形をできるだけ整える」ということ。この二つが両立することを求められます。
乳房温存療法と聞くと、乳房がそのままの状態で残るというイメージを抱く人もいますが、実際は乳房を温存できるとしても、がんとその周辺の乳腺をくり抜くわけですから、ある程度のゆがみやへこみなどの変形は避けられません。欧米の女性のように乳房に占める脂肪の割合が高ければ、乳腺を部分的に切除しても見た目に違和感を覚えるほどの変形はみられないのですが、脂肪の割合が比較的低い日本人女性では、正直なところ、なかなかそうはいきません。とくに乳房は左右に一つずつあるものなので、健側(けんそく)(治療をしていない側)の乳房と比べたときに、変形がどうしても目立ちやすくなります。
当然ながら患者さんは乳房に対し、思い入れやこだわりをもっています。ですから、乳腺外科医の多くは、乳房部分切除術が始まって以来ずっと、どうすれば変形、あるいは切開時の傷をできるだけ目立たなくするか、そのことを考え、それぞれに工夫をしてきました。
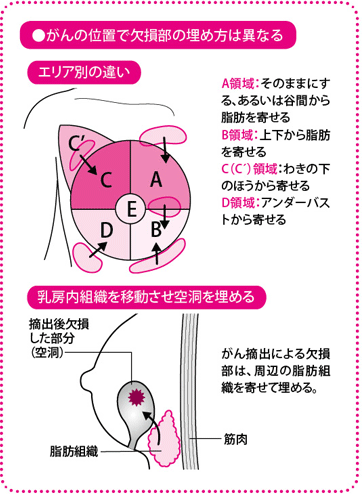
私の場合は、温存で残った組織の一部をへこんだところに移動させることで、形を整える方法(乳房切除後の欠損部の周辺組織による充填(じゅうてん))などを取り入れていますが、その際、乳房をAからDの四つの領域に分けて考えます。がんがどのエリアになるかで、どこから充填する組織を移動させてくるか、など対応が変わります。乳房をエリア別で対応するという考え方は、最近の乳腺外科医の間では一般的になりつつあります。
たとえば乳房の上・内側に位置するA領域は、乳腺の量も少なく、立ったときには、そのままにしても比較的変形が目立ちにくいとされています。ただ、乳頭のかたよりは目立つので、まわりの組織の一部をずらしてもってきて、乳輪乳頭部が陥没しないようにして形を整えます。
一方、わきの下に近いC領域は、わきの脂肪を寄せて、形を整えます。
乳房の下半分にあたるB領域やD領域では、乳房内の脂肪組織をずらして持ってくることになりますが、ボリュームがある場所だけに、変形しないだけの量をほかから持ってくるのは難しいうえ、取りすぎによってもとの場所がひきつれてしまうおそれもあります。この領域に関してはどうしても変形は大きくなってしまうので、事前に十分説明し、患者さんの了承を得て手術をしています。
なお、変形を防ぐ方法としては、いま説明した方法(乳房内の組織で充填する方法)のほかに、上腹部の皮下脂肪の一部を脂肪弁として移動する方法を行うこともあります。
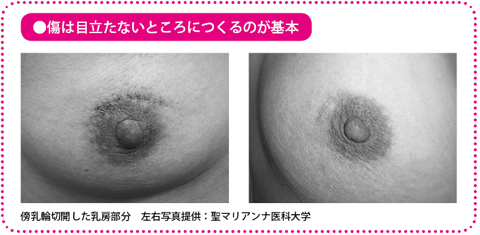
傷が目立たないように乳輪の縁やわきの下を切開
胸が大きく開いた洋服を着たり、水着になったりしたときでも、なるべく目立たないように切るようにしています。
基本は乳輪の縁を切る「傍(ぼう)乳輪切開」を行っています。その際、左右ではなく乳輪の上か下を横に切ると、皮膚割線(かっせん)(真皮の線維が走っている方向)に沿うため、傷が目立ちにくくなります。また、がんは乳管に沿って乳頭方向へ進んでくることが多いので、傍乳輪切開なら乳頭近くのがんも取りやすく、有用な切開方法です。がんのある位置によって、わきの下に近いところや乳房の下の部分を切ることもあります。内側上部の領域の皮膚は緊張が強く、傷の部分がケロイド(太く、盛り上がった傷あと)状になって残るおそれがあるので、がんが皮膚に近い、あるいは浸潤していない限り、その領域の皮膚を切ることはありません。
治療後の経過
手術自体は難しくなく、手術成績も良好です。
術後の乳房の変化に患者さんが納得できることが大切になります。
手術後1~2週間で退院し再発予防の治療へ
乳房部分切除術は、手術時間も1時間程度と短く、手術後の回復もほかのがんの手術と比べて早いといえます。傷口から出てくる血液やリンパ液を外に排出するドレーンというチューブを入れる場合もありますが、翌日には食事もとれます。当院では、手術前日か前々日に入院し、手術後1週間程度で退院となります。
傷が落ち着いたら、再発予防のために放射線療法を行います。がんのタイプによっては、薬物療法を行うこともあります。
乳房を残すと、その部分に再発する(局所再発)のではないかと、不安を覚える人もいると思いますが、乳房温存療法と乳房切除術の治療成績を比較した数多くの臨床試験で、局所再発率や生存率はほとんど変わらないことが証明されています。
むしろ課題となるのは、乳房の形が変わることによる、患者さんの精神的な落ち込みです。手術翌日には本人に傷を見てもらいますが、やはり動揺する患者さんもいます。もちろん術前の説明では、同じような治療をした患者さんの写真をいくつかお見せすることで、イメージをつかんでもらい、必ず納得いただいたうえで、手術を受けてもらいます。それでも、想像していたイメージと違ってしまったと思う人もいますし、逆に、手術したことすらわからないほど、小さくきれいな傷あとに満足する人もいます。患者さんそれぞれに受け止め方が異なるので、一人ひとりの考え方を治療に生かしていくことが大切だと考えています。

