乳がんのセンチネルリンパ節生検-負担の少ない手術を可能に

- 武井寛幸(たけい・ひろゆき)先生
- 日本医科大学乳腺外科教授・日本医科大学付属病院乳腺科部長
1960年群馬県生まれ。86年自治医科大学卒。群馬大学医学部附属病院を経て2001年埼玉県立がんセンター乳腺外科医長、08年同科長兼部長。13年4月より、日本医科大学乳腺外科教授。日本医科大学付属病院乳腺科部長に就任。日本外科学会外科専門医・指導医。日本乳癌学会乳腺専門医・評議員。日本癌治療学会がん治療認定医。日本乳癌検診学会 評議員、日本内分泌外科学会評議員、アメリカ臨床腫瘍学会(ASCO)会員。
本記事は、株式会社法研が2011年11月25日に発行した「名医が語る最新・最良の治療 乳がん」より許諾を得て転載しています。
乳がんの治療に関する最新情報は、「乳がんを知る」をご参照ください。
乳がんの治療方針の決定に大きな役割
乳がんの転移再発を防ぐために行われていた大手術
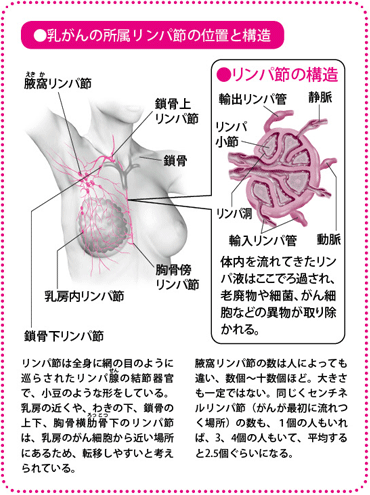
乳がんのがん細胞は、わきの下にある「腋窩(えきか)リンパ節」から全身へ転移しやすいと考えられています。そこで、主に転移を避けるために、ほとんどの乳がんの手術では、わきの下のリンパ節を切除する腋窩リンパ節郭清(かくせい)が行われてきました。
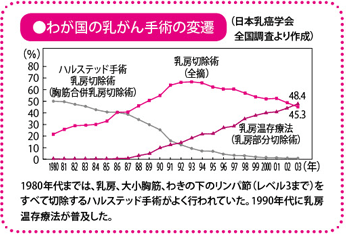
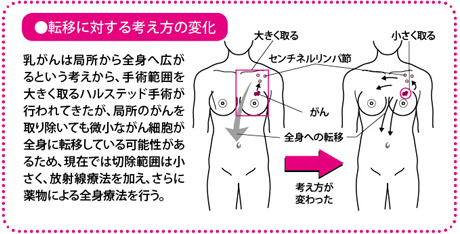
かつて主流だったハルステッド手術は、乳房(乳腺(にゅうせん))だけでなく、大・小胸筋および腋窩リンパ節を脂肪ごとごっそり摘出してしまう大手術でした。わきの下のリンパ節をほぼ取り除いてしまうことで全身への転移を防ぎ、患者さんの生存率を上げようとしたのです。
しかし、ハルステッド手術のように大きく切除しなくても、転移再発率・生存率は変わらない、という臨床試験の結果を受けて、徐々に切除範囲を小さくする乳房切除術や、乳房温存療法(乳房部分切除術と放射線療法を組み合わせて行う)へと手術法は推移してきました。
センチネルリンパ節生検の目的
わきの下のリンパ節を切除するかどうかを決めるために行う検査です。乳腺からがん細胞が最初に流れつくリンパ節を特定し、そこに転移があるかどうかを調べます。
不要なリンパ節郭清を減らしリンパ浮腫を防ぐ
乳房周辺の切除範囲は小さくなりましたが、腋窩リンパ節郭清は、その後も標準治療として行われていました。腋窩リンパ節郭清の目的は、がんの全身への転移を防いだり、手術後に行う治療を決める目安にしたり、予後を予測したりすることです。センチネルリンパ節生検が標準治療として確立していなかった時代は、転移があるかどうかは、がん摘出後の病理診断で確認しなければならず、実際には転移のなかった人も、リンパ節を切除していました。
腋窩リンパ節郭清を行うと、リンパ液がスムーズに流れなくなるため、腕や手がむくむ状態になるリンパ浮腫(ふしゅ)をおこすことが少なくありません。リンパ浮腫には決め手となる有効な治療法がなく、日常生活に支障をきたすこともあることから、乳がんの専門医として、また患者さんの立場として、不要なリンパ節郭清はできれば避けたいというのが本音です。
リンパ節転移を正確に負担の少ない手術で調べる
そこで、リンパ節郭清をしないで、リンパ節転移があるかないかを確認できないか、それもできるだけ負担の少ない手法で正確に調べられないか、ということで研究が進められてきたのが、センチネルリンパ節生検です。いまでは、この手法が、腋窩リンパ節郭清に代わって標準治療として行われています。
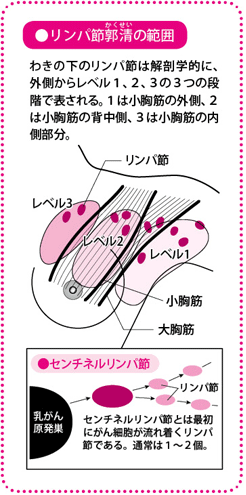
センチネルリンパ節とは、がん細胞が最初に到達するリンパ節のことで、センチネルは「見張り」「監視役」などを意味します。
がんのリンパ節への転移は、所属リンパ節すべてに同時におこるわけではなく、最初に特定のリンパ節、つまりセンチネルリンパ節にがん細胞が流れ着いて転移し、そこから周囲のリンパ節に広がっていきます。そこで、センチネルリンパ節をなんらかの方法で特定し、それを採取して転移の有無が確認できれば、患者さん全員のリンパ節をごっそり取る必要はなくなる――それが「センチネルリンパ節生検」の基本的な考え方です。1970~1980年代には、陰茎(いんけい)がんやメラノーマ(悪性黒色腫(しゅ)、皮膚がんの一種)で行われるようになって、徐々に普及していき、乳がんでは、1993年に放射性コロイド法、1994年に色素法によるセンチネルリンパ節生検が相次いで行われました。
乳がんの転移がなければわきの下のリンパ節は残せる

センチネルリンパ節生検で転移がない(陰性)場合は、ほかのリンパ節にも転移はないと考えられ、不要なリンパ節郭清を避けることができます。これは、多くの臨床試験によって妥当であることが証明されています。もちろん、転移があれば(陽性)、リンパ節を切除します。
センチネルリンパ節生検を行うにあたっては、何をおいても正確な診断が求められます。転移を見落とすことは避けなければなりません。診断の正確さについては、センチネルリンパ節生検を行い病理診断したものと、その後にわきの下のリンパ節を切除して病理診断したものの両方の結果を比較した臨床試験が数多く報告されています。それらによると、偽陰性の割合は、5~10%とされています。偽陰性とは、センチネルリンパ節生検では転移がないと判断されたのに、手術後の病理診断ではリンパ節に転移が認められたものです。このなかには、スキップ転移といって、センチネルリンパ節を通過せずに、その先のリンパ節に転移してしまうものも含まれていると考えられています。
偽陰性率が5~10%であれば、再発率も同じくらいありそうなのですが、実際の再発率は1%以下にとどまっています。
乳がんの治療では、乳房部分切除術のあとには原則として放射線を照射します。乳房照射の範囲にわきの下のリンパ節の一部(レベル1)が含まれると考えられます。また、多くの患者さんで薬物療法を行います。こうした治療の効果が、センチネルリンパ節以外のリンパ節に転移したがん細胞にも作用して、再発が抑えられているのではないかというのが、多くの専門医の一致した意見です。
センチネルリンパ節生検の手順
乳房に注入したアイソトープや色素を目印にして、センチネルリンパ節をみつけ、摘出します。摘出したリンパ節は病理診断を行い転移の有無を確認します。
明らかに転移がある人、しこりが大きい人は適応外
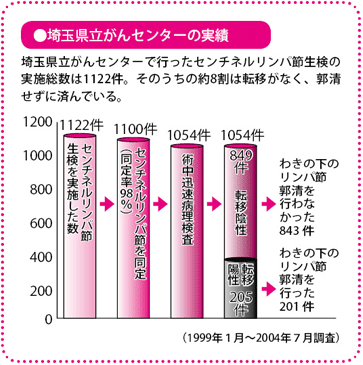
センチネルリンパ節生検が行われるのは、手術前に触診や画像診断などでリンパ節転移が確認されない患者さんです。
進行度(腫瘍径)がT1またはT2、つまり、5cm以下の場合が適応とされますが、画像診断と病理診断は必ずしも一致しないこともあり、私は5cmより大きくても適応があると考えています。
わきの下のリンパ節に明らかに転移がある患者さんに対しては、通常、実施しません。また、妊娠している患者さんでは、おなかの赤ちゃんへの影響が考えられるので妊娠週数を考慮し、慎重に判断しなければなりません。
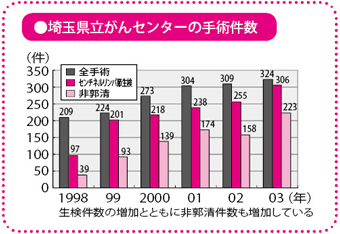
われわれの施設(埼玉県立がんセンター)では、研究段階を含めて、1998年からセンチネルリンパ節生検を行っています。
現在は、年間450件ほどの手術を実施していますが、そのうち7~8割の患者さんにセンチネルリンパ節生検を実施しています。事前の検査でリンパ節転移がすでに認められるなど、生検に適応しない人を除き、了解を得られた患者さん全員に行っています。
| ・転移がんとわかっている、または疑いがある |
| ・しこりが大きい |
| ・放射線療法を受けている |
| ・術前薬物療法を受けている |
| ・センチネルリンパ節生検をすでに受けている |
| ・妊娠中である※ |
※アイソトープを使う検査の場合
アイソトープや色素を注射し確実にセンチネルリンパ節をみつける

センチネルリンパ節生検には、テクネシウムフチン酸などのアイソトープ(放射性同位元素:RI)を使う「放射性コロイド法」と、体に無害な青い色素を用いる「色素法」とがあります。
放射性コロイド法で用いるテクネシウムは、放射線を出す物質ですが、半減期が6時間と非常に短く、体内に入る量も少ないので、体にはほとんど影響が出ないと考えられています。
色素法に用いる色素は何種類かありますが、わが国では、インジゴカルミンとインドシアニングリーンのどちらかがが使われています。色素を注射すると一時的に皮膚が青く見えるようになりますが、間もなく尿として排出されてしまうので、健康上問題はありません。
当院(埼玉県立がんセンター)では、放射性コロイド法と色素法を併用していますが、2000年の調査で、全国的には色素法単独で行っている施設が多いという結果が出ました。放射性コロイド法では、放射性物質を扱うので、周囲への影響を遮蔽(しゃへい)できる専用のRI室が必要になるため、実施を見送るといった事情があるようです。
しかし、両者を併用するほうが、手技を容易に進めることができます。というのも、放射性コロイド法では、ガンマプローブ(放射性物質に反応する検知器)で皮膚の外からリンパ節の位置を確認することができ、色素法では、肉眼的に青く染まったリンパ節をみつけることができます。色素法だけで行う場合の欠点は、わきの下のリンパ節に向かう色素の流れを皮膚の外からでは追いきれないことです。実際に皮膚を切開して、肉眼で色素を確認しながらセンチネルリンパ節を突き止めるという作業が必要になります。技術的な熟練度が求められ、かかる時間や正確さなど、術者の経験に左右されると考えられています。
色素だけでは見逃すリンパ節、アイソトープだけでは見逃すリンパ節があることも指摘されています。したがって私たちは、放射性コロイド法、色素法の両方を採用しています。しかし、それぞれ単独に行う場合でも、併用の場合と比べ遜色(そんしょく)はないといわれています。
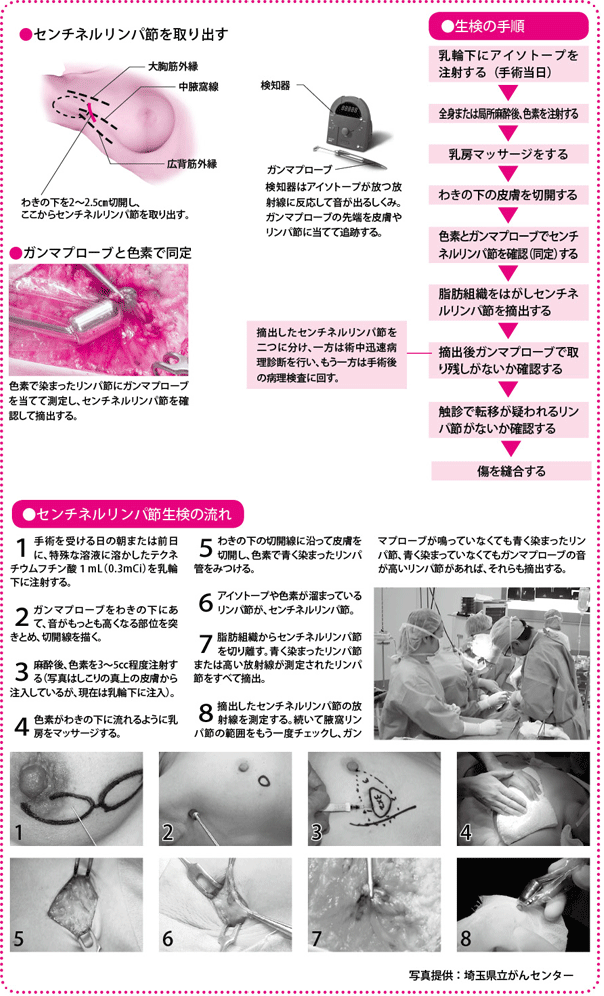
生検で陽性でもリンパ節のすべてを取らない
手術中に行われる術中迅速病理診断によって、センチネルリンパ節に転移がなければ、腋窩リンパ節郭清は省略されますが、転移があれば、郭清が行われます。
当院(埼玉県立がんセンター)では、その場合も、なるべくリンパ浮腫などの後遺症が起こらないように配慮し、乳腺に近いほうの、転移がおこりやすい2領域のリンパ節(レベル1、レベル2)のみ切除し、奥深くにあるレベル3のリンパ節は触診して、大きく触れることがなければ、そのまま残しておくようにしています。
手術後に行われるセンチネルリンパ節の病理検査の結果は、3~4週間後に出ます。手術中の迅速病理診断が陰性であったにもかかわらず、手術後の詳しい検査で転移が確認された場合でも、再手術によりリンパ節郭清をするのは少数です。多くは、放射線療法を追加するといった選択肢がとられています。
センチネルリンパ節生検は短期入院で
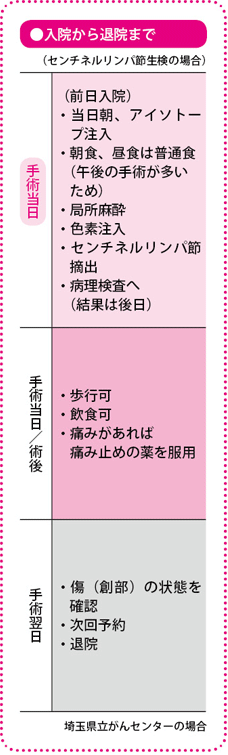
センチネルリンパ節生検は基本的にがんの摘出手術中に行われますが、最近は、事前に転移があるかないかを知ったうえで、患者さんと治療方針を検討するために、手術の前に外来や1~2泊の短期入院で行う施設も出てきています。
体にメスを入れる比較的侵襲(しんしゅう)の大きな検査なので、どの患者さんも手術前に行うというわけにはいきませんが、リンパ節転移の有無は、治療方針を決めるうえでは非常に重要な情報です。当院では特に、手術前に抗がん薬による治療をしたほうがよいかどうかを見極める必要がある人に限って実施しています。
たとえば、閉経前の患者さんで、ホルモンレセプターは陽性、HER2は陰性、比較的しこりが大きい、リンパ節への転移が疑わしいといった患者さんが対象となります。こうした患者さんで、乳房温存療法を望まれる場合、治療方針として、薬物療法を先行させるかどうか、非常に悩ましい場合があります。明らかに触診や超音波でわかる転移があれば別ですが、微小転移(2mm以下とされる)は、センチネルリンパ節生検をして確認しなければわかりません。
短期入院で行う場合の、実際の手順は、右の表を参照してください。検査の手技にかかる時間は30分程度で、傷は2.5cmほどです。
こうした、より早い段階でセンチネルリンパ節生検を行い、術中迅速病理診断に比べて正確性の高い結果を踏まえて、治療方針を決定していこうという流れは、アメリカなどを中心に広がりつつあると考えられます。いずれにしても、正確なセンチネルリンパ節生検が必要とされています。
※本文は、武井先生が前職の埼玉県立がんセンター 乳腺外科部長時に取材した内容です(2012年時)。
センチネルリンパ節生検の課題
最近ではセンチネルリンパ節に転移があっても、個数によっては、わきの下のリンパ節を切除しないといった考え方も出てきています。さらに、簡便で、精度が高く、客観的な判定ができる方法が求められています。
リンパ節郭清をしてもしなくても予後が変わらない?
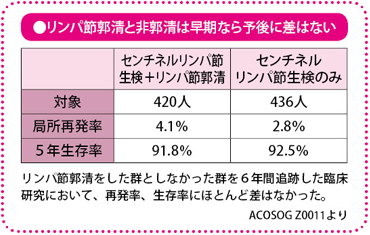
従来、センチネルリンパ節生検は不要なリンパ節郭清を避けるための手法ということで、大変注目されてきました。
ところが、最近になって、「センチネルリンパ節生検が陽性であっても、リンパ節の郭清を省略できるかもしれない」といった意見も出始めています。
ことの発端は、2010年に開かれたASCO(米国臨床腫瘍学会)で報告された一つの臨床試験です。
この臨床試験は、乳房の部分切除を受け、かつセンチネルリンパ節への転移が2個までだった患者さん約900名を、ほぼ半数ずつ二つのグループに分け、片方は腋窩リンパ節郭清を行い、もう片方は郭清を行わないというものです。この患者さんたちを約6年間追跡し、両グループについて生存率と局所再発率を比較しました。
その結果、局所再発率は、郭清グループで4.1%、郭清しなかったグループで2.8%でした。一見、違いがあるように見えますが、統計学上では有意差はない、つまり、郭清してもしなくても、再発には影響はないという結果でした。また、生存率をみても、郭清グループは91.8%、郭清しなかったグループは92.5%で、両者に差が出ませんでした。
これは、専門医たちにとっては非常にセンセーショナルな結果でした。そこから、センチネルリンパ節生検が陽性であっても、必ずしも腋窩リンパ節郭清をする必要はないのではないかという可能性が出てきて、大いに注目され始めたのです。
放射線療法と術後薬物療法がリンパ節への転移を消す

しかし、この試験に参加した患者さんを吟味してみると、全員が乳房温存療法、つまり乳房部分切除術を行ったうえで、手術後に乳房全体への放射線照射を行っています。また、9割以上の患者さんで、手術後にホルモン療法、あるいは抗がん薬による薬物療法が行われていました。
リンパ節の郭清は行っていないものの、手術後に放射線療法や薬物療法が行われており、その効果が、腋窩リンパ節に転移したがんを消してしまったのではないか、現在、少なくとも私はそう考えています。そこで、リンパ節への転移に対して、郭清という手段を用いなくても、放射線療法や薬物療法といった処置で対応できてしまうのではないか、という仮説が成り立ちます。この仮説が正しければ、これから、より多くの患者さんで、リンパ浮腫などの副作用を防げるということになります。
今回はセンチネルリンパ節への転移が2個までという区切りで、臨床試験が実施されましたが、果たして、それが妥当なのか、またはそれ以上の個数ではどのような判断が妥当なのか、あるいは、条件は個数だけでよいのかといった、より詳細で適切な判断基準の検証が求められています。われわれ日本や、ヨーロッパの専門医は、個数だけでなく転移していた腫瘍の大きさなども考慮する必要があるのではないかと考えています。
この試験結果の「郭清が不要」といった部分だけが、ニュースとして先行することで、どんな患者さんでもそれが通用するといった誤解を生むおそれがあるかもしれませんが、あくまで、今回の臨床試験は乳房部分切除術の患者さんを対象にしたものです。とくに乳房切除術(全摘)を受ける患者さんでは注意が必要です。全摘では、手術後に薬物療法を行うことはあっても、放射線の照射を行わないことが多く、条件が違ってきますから、センチネルリンパ節生検をして陽性であれば、やはり、リンパ節を郭清する必要があると考えられます。
このASCOの報告とは違う方法ですが、当院でもリンパ節郭清の有用性を調べたことがあります。
センチネルリンパ節生検の術中迅速病理検査では陰性だったけれど、その後の詳しい病理検査では陽性となった患者さんのうち、わきの下のリンパ節郭清を行わなかった患者さんについて、その後の状況を調べたものです。
1999年から2005年までの期間で、約130人の患者さんが対象となり、その後、放射線療法や薬物療法を行った患者さんも含まれていますが、術後5年(中央値)経過の時点では、腋窩リンパ節から1例も再発していませんでした。一方、術中迅速病理診断で陰性で、その後の病理検査でも陰性だった患者さんからは、約0.7%の頻度で腋窩リンパ節からの再発がみつかっています。
センチネルリンパ節生検と、その後の郭清の有用性、および省略の妥当性などについて検討する臨床試験は、先ほどのASCOで発表されたもののほかに、ヨーロッパでも進んでいます。その結果によっては、郭清を省略してもよいというより明確な基準、また、省略する際に、郭清に代わってどんな処置が適切なのか、薬物療法や放射線療法といった治療法の選択についての指針などが示されていくのではないかと期待しています。
QOLの低下をもたらす腋窩リンパ節郭清の必要性を確認する方法として、また、それからさらに進んで、手術前の段階で行い、術前の薬物療法などの治療方針を決定するうえでの情報として、センチネルリンパ節生検の位置づけはますます重要性を増しているといえます。さらに精度が高く、簡便な方法の開発も進められているところです。

