大腸がんの「ポリペクトミー・EMR(内視鏡的粘膜切除術)」治療の進め方は?治療後の経過は?

- 田中信治(たなか・しんじ)先生
- 広島大学病院 内視鏡診療科教授
1958年島根県生まれ。84年、広島大学医学部卒業後、同大医学部附属病院内科に研修医として入局。86年より北九州総合病院内科、広島赤十字・原爆病院内科、国立がんセンター病院(現・中央病院)内視鏡部研修医などを経て帰局。97年、ブラジル・リオグランデ州立大学消化器科客員教授。98年、広島大学医学部附属病院光学医療診療部助教授。2000年に同光学医療診療部部長、07年現職に至る。主な資格に、日本消化器内視鏡学会、日本消化器病学会、日本大腸肛門病学会、日本内科学会指導医、日本消化器がん検診学会認定医ほか。
本記事は、株式会社法研が2012年6月26日に発行した「名医が語る最新・最良の治療 大腸がん」より許諾を得て転載しています。
大腸がんの治療に関する最新情報は、「大腸がんを知る」をご参照ください。
内視鏡を使って手術せずにがんを切除
内視鏡を肛門から挿入し、腸内から病変を切除する治療です。粘膜内がんと一部の粘膜下層がんの患者さんが対象となります。
おなかを切ることなくがんが「根治」できる

内視鏡検査で用いられる大腸内視鏡を肛門(こうもん)から挿入して、大腸の内側からがんを切除する方法を、「内視鏡治療」といいます。
現在、わが国では「ポリペクトミー(スネアポリペクトミー)」、「EMR(内視鏡的粘膜切除術)」、「ESD(内視鏡的粘膜下層剥離(はくり)術)」という三つの方法が行われています。当施設では正確な診断と慎重な検討のうえ、これら三つを適宜選択していますが、ここでは、主にポリペクトミー、EMRについて解説します。
消化器のがんに対する内視鏡治療の歴史は意外に古く、1955年の直腸のポリープに試行した報告が最初のEMRとみられます。検査に用いる直腸鏡を用いた手技で、粘膜下層に液体を注入して切除したほうが安全に切除できるという内容でした。その後は、主に胃がんに対して試みられ、大腸がんでは、1970年代から検討が始まり、90年代から広く行われるようになっています。
内視鏡治療の登場により、以前は手術が必要であった大腸がんが、早期であれば、おなかを切ることなく治すこと(根治)ができるようになりました。内視鏡による治療は手術に比べ、患者さんへの負担が少なく、治療後も痛みはなく、回復も早くなります。患者さんにとって、低侵襲(しんしゅう)治療、すなわち負担の小さい治療法が普及し、治療の選択肢が増えたことは、福音といえるでしょう。
病変に「茎やくびれ」があるかないかで治療の方法が異なる
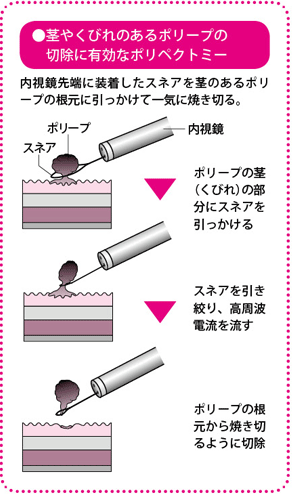
ポリペクトミーとEMRは、ともに内視鏡の先端に取りつけたスネアと呼ばれる金属製の輪を病変に引っかけて締めつけ、そこに高周波電流を流して切除する治療法です。
ポリペクトミーは、きのこのように根元に茎やくびれのある病変に対し、茎やくびれの部分にスネアを引っかけて切除する方法です。
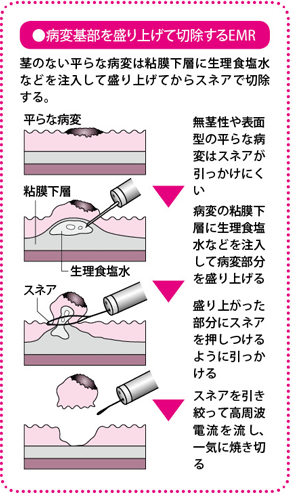
一方、EMRは、病変が平らな表面型などのがんや腺腫(せんしゅ)を切除するときに行われる方法です。病変直下の粘膜下層に生理食塩水などの液体を注入して、病変を浮かび上がらせてから、ポリペクトミーの要領でスネアを引っかけて絞り、高周波電流を流して病変を切除します。病変を浮き上がらせるので、ポリペクトミーでは治療ができないような平らな病変でも切除できます。
がん化する可能性のある腺腫や転移のない早期がんが対象
私たちが内視鏡治療を選択するのは、それによって手術をせずに根治を期待することができる患者さんに対してです。そのなかには、今はがんではないものの、放置しておくことで、将来がんになるおそれが大きい腺腫も含まれます。
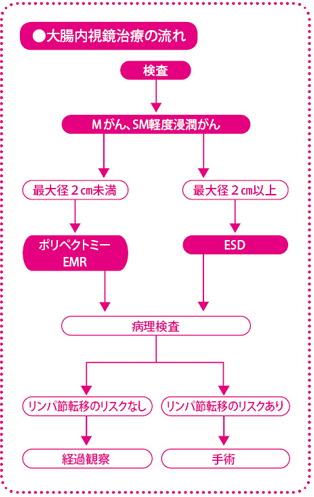
現在、ポリペクトミーとEMRの対象となるのは、直径が5mm以上の腺腫と、リンパ節転移がないと考えられる2cm未満の早期がんです。腺腫については、一般に、5mm以下の小さな病変は良性の腺腫のままでいることが多いのでそのままにし、定期的に検査をして状態を観察する方法がとられます(患者さんの希望や医療機関によっては、内視鏡検査時に取ってしまうこともあります)。
早期がんについては、内視鏡治療によって安全に一括で取りきれるかどうか、リンパ節に転移があるかないかが大切な目安となります。
具体的には、粘膜内がん(Mがん)が最もよい対象です。大腸の表面にある粘膜は、そこだけにがんがとどまっていれば、リンパ節へ転移している危険性は、まず、ありません。
粘膜下層がんは浸潤度を見極めることが重要
また、粘膜下層がん(SMがん)のうち、ごく程度が軽い、粘膜下層の浅い部分にとどまっていると推測できるがん(軽度浸潤(しんじゅん)がん)も、内視鏡治療の対象としています。
粘膜下層には、微細な血管やリンパ管が存在しているので、わずかではありますが、リンパ節転移の危険性が出てきます。日本の大腸がん治療を牽引(けんいん)する専門家集団「大腸癌(がん)研究会」の調査では、一定の条件を満たせば、粘膜と粘膜下層の境界線から1mmより浅い部分にがんがとどまっている場合でのリンパ節転移率は0%でしたが、それより深くまで到達していると12.5%に増えていたと報告されています。
そこで、現在は粘膜下層への浸潤が1mm程度までであれば、内視鏡治療の対象としてよいと考えられています。また、病変によっては、少し深く浸潤していても、完全摘除生検を目的に内視鏡治療を行うこともあります。この見極めが、非常に重要です。ピットパターンによる診断など、内視鏡的な正確な診断技術が必要とされます。
2cm未満という大きさの条件は、スネアの大きさによるものです。ポリペクトミーやEMRで用いられるスネアには、いくつか種類がありますが、いずれも輪の直径が2~3cm程度です。そこで、スネアを用いて、がんの取り残しがなく、安全に無理なく一括切除できる大きさの目安が2cm程度となります(ESDという方法では、2cmを超えた病変についても、内視鏡治療の対象となります)。
ポリペクトミーやEMRで切除し、回収した病変は、決められた処理を施し、病理診断に回されます。そのうえで、改めて正確な病期を決定し、必要となれば、追加の手術が行われることもまれにあります。
年間100件以上の内視鏡治療を実施
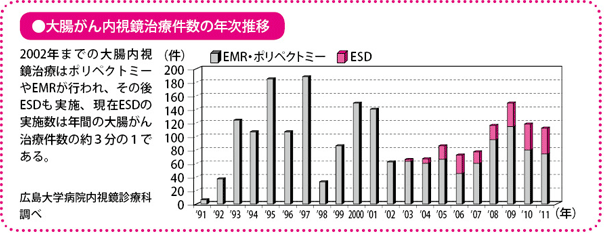
内視鏡治療は、海外に先駆け、日本がリードしている分野です。私自身、その草創期からこの分野に携わり、技術や機器の進歩とともに研究、臨床を重ねてきています。その間、国内の先駆者のもとや、先駆的施設に赴き、研鑽(けんさん)を積んできました。国内留学先の一つ、国立がん研究センターでの研修を終えた1991年より、当施設では、大腸がんの内視鏡治療を積極的に始めています。
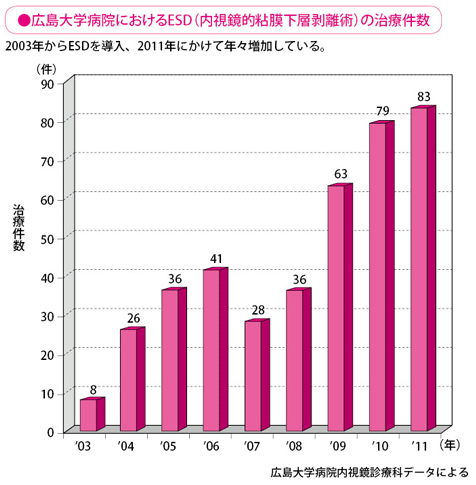
現在は、私を含めて7名の内視鏡医と大学院生が検査から治療まで担当しています。日本でも有数の充実したスタッフ体制により、年間4,000件の検査、700件を超える治療を実施しています。2011年の大腸腫瘍(ポリープと早期のがん)に対する内視鏡治療の件数は742件で、このうちEMR(ポリペクトミーを含む)は660件、最新治療のESDは83件です。
治療の進め方は?
下剤などで腸内を洗浄し、きれいにしてから治療を開始します。切除にかかる時間は5~10分程度、当施設では1泊2日で実施します。
食事は前日の夜までOK 治療した翌日に全がゆから開始
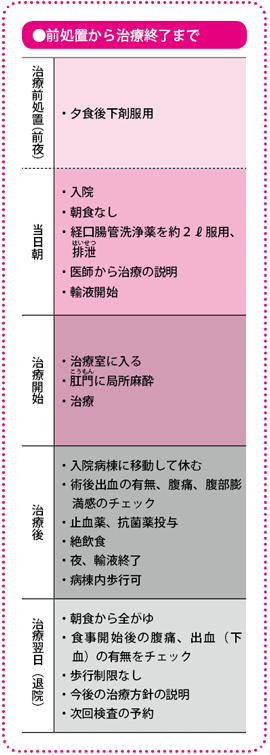
内視鏡治療はおなかを切ることがないので、手術に比べて入院期間が短くて済みます。医療機関、あるいは治療の内容によっては日帰りというところもあるようですが、EMRの場合、当施設では、原則として1泊2日の入院となります。病変の大きさや患者さんの全身状態、基礎疾患(腎臓(じんぞう)病や呼吸器の病気など)、年齢などによっては、入院期間が延びることもあります。
まず、治療前日の夜、自宅で食後に下剤を服用します。入院の(治療当日)朝は絶食で、腸の動きを促進する薬と、液体の経口腸管洗浄薬を2L飲みます。こうした前処置が終わり、便が透明な水状になり、腸内がきれいになったことが確認されたら、治療を開始します。大腸内に便が残っていると、内視鏡で病変を確認し、切除することができません。患者さんにとっては少しつらいかもしれませんが、この前処置はとても大切です。
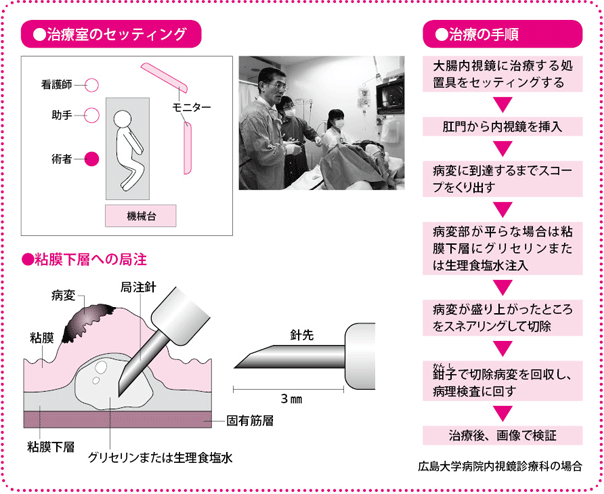
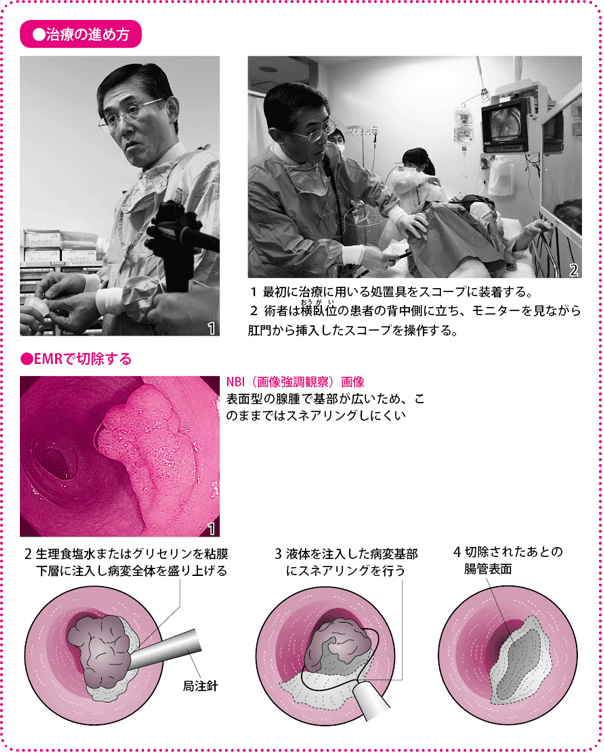
患者さんはお尻(しり)の部分に穴があいた専用の検査着をはき、内視鏡治療用のベッドに横になります。挿入時の肛門の痛みを軽くするために、局所麻酔薬のゼリーを塗ったら、内視鏡を挿入して、モニターに映った腸の画面を見ながら病変を確認します。
内視鏡で病変を確認できたら、その周辺に青色の色素(インジゴカルミン液)を散布して、正常な組織と病変との境目を確認します。
続いて、境目のあたりから粘膜下層に向けて生理食塩水、あるいは生理食塩水より粘り気のあるグリセリンという液体を注入して、病変を浮き上がらせます。粘膜下層はコラーゲン線維(せんい)などでできていてとても柔らかいので、液体がスッと入っていきますが、以前に手術や内視鏡治療の経験があり組織が硬く変化(線維化)していると、液体がなかなか入らず、治療が難しくなります。
病変が浮き上がったら、そこにスネアを引っかけて絞り、高周波電流を流し、病変を切除します。最後に病変を鉗子(かんし)で回収し、標本にして病理検査に回します。治療にかかる時間は、病変のある場所や数、内視鏡医の技術などにもよりますが、5~10分ぐらいです。
治療後はしばらくベッドで安静にします。このときに、治療後の回復を順調にしたり、合併症などを予防したりする目的で、輸液と止血作用のある薬、抗菌薬を点滴します。
当日は絶食で、翌日から水や食事がとれます。食事は、最初は全がゆから始めます。退院後は通常どおりの生活を送ってかまいません。
切除自体は痛くないが内視鏡操作で苦痛が出ることも
大腸の粘膜には痛みを感じる感覚神経がないので、病変を切除しても痛みは感じません。ただし、内視鏡を挿入するとき、内部で角度を変えたりするときに痛みが出ることがあります。
これは、内視鏡医の技量によるところが大きく、経験の差が現れます。当施設は希望される患者さんには、鎮痛薬や鎮静薬などを投与しています。
病変を分割して切除するEPMR
がんの治療で最も大事なのは「取り残しのないようにがんを切除する」ことですが、これは内視鏡治療においてもまったく変わりません。特に、内視鏡治療では、手術をせずに治療を済ませることができるのが目的ですから、不十分な切除による取り残しによって、手術を追加するようなことはあってはなりません。取り残しがないかどうかを入念に観察する必要があります。同様の観点から、がんの分割切除は避けるべきと当施設では考えています。
実は、EMRの技術を応用すると、病変をいくつかに分割して切除することも可能です。2cmの枠を超えた大きな病変も切除でき、実際にEPMR(内視鏡的分割粘膜切除術)という治療もなされています。特に、主に良性の腫瘍が占めている病変がよい適応です。
しかし、がんに対しては、EPMRだとがんの取り残し遺残(いざん)が出て、局所再発するおそれが一括切除より高まり、問題です。また、病変がバラバラになってしまうため、治療後に行う病理検査がやりにくく、正確な確定診断が得られないという問題もあります。確実性やその後の検査を考えると一括切除が原則です。
治療後の経過は?
粘膜内がんならほぼ100%根治します。ただし、ほかの場所にがんができる可能性があるので、定期的な検査は欠かせません。
内視鏡治療の合併症は出血と穿孔の二つ
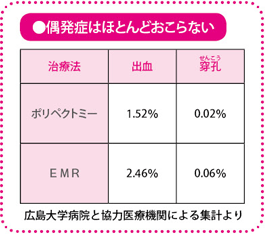
内視鏡治療は安全で、かつ侵襲が少ない治療ですが、やはり体内を傷つけることには変わりがなく、治療による偶発症がおこることもあります。
内視鏡治療でおこりやすい偶発症は、出血と穿孔(せんこう)(孔(あな)があくこと)の二つです。当施設と広島市内の協力医療機関で集計した偶発症の頻度は、ポリペクトミーで出血が1.52%、穿孔が0.02%、EMRで出血が2.46%、穿孔が0.06%でした。
治療中に出血がおこったときは、体に害のない金属でできたクリップではさんだり、高周波電流で止血したりして処置します。非常に出血が多いと緊急手術が必要になる場合もありますが、当施設では、そうした例はほとんどなく、治療を継続できています。穿孔した場合はクリップで完全に閉じ、ふさぎます。ちなみに、このときに使用したクリップは、時間がたつと、便と一緒に排出されます。
穿孔は治療を終えたあとに生じる場合もあります。穿孔がおこると腸内の内容物(便)が外に漏れ出て、腹膜炎をおこすことがあります。
出血については、服用している薬との関係が指摘されています。脳卒中や心臓病の治療で、ワルファリンカリウム(商品名ワーファリン、ワルファリンカリウムHDなど)やアスピリン(商品名バイアスピリンなど)といった抗凝固薬や抗血小板薬を服用している患者さんは、特に注意が必要です。
これらの薬は血液を固まらせにくくする作用があるので、出血が止まりにくくなる可能性があります。病状を考慮し、治療前に一時的に薬を中断するなどの対応を検討することもあります。
●がんに対するポリペクトミー、EMRの適応
| ・リンパ節転移のない早期がん |
| ・最大径2cm未満で病変が一括切除できる |
| ・粘膜内がん、または粘膜下層への浸潤(しんじゅん)が浅い |
| ・肉眼型は問わない |
| ・将来がん化するおそれのある腺腫 |
治療後の病理診断で手術が必要になる場合も
切除後の病理検査による確定診断によって、内視鏡治療だけで根治が望めるのか、追加の手術(リンパ節郭清(かくせい)を伴う腸管切除)が必要になるのかを判断します。
粘膜内がんであれば、ほぼ100%根治します。浅い部分の粘膜下層がんでも局所再発することは極めてまれです。
当施設の治療成績ですが、98%の患者さんが再発もなく根治し、元気に過ごされています。一方、病理検査で経過観察となったものの、その後、粘膜内の取り残しによる局所再発(局所遺残再発)がみられた患者さんが1.9%いました。これらは、すべて追加の内視鏡治療で切除し、根治しています。
確定診断で次の項目に該当したときは、リンパ節転移の可能性があることから手術が考慮されます。該当しなければ完全に切除できたとして、あとは経過観察となります。
(1)低分化腺がんなど、悪性度の高いがんだった
(2)静脈やリンパ管への浸潤がみられた
(3)壁深達度(がんの広がり)が粘膜下層から1mm以上あった
(4)簇出(ぞくしゅつ)(がん細胞が散らばって成長すること)が高度だった
(5)粘膜下層側の切除面の断端(だんたん)が陽性だった(垂直断端陽性)
病理検査で(3)のみに該当した人の場合に限れば、実際に再発するリスクは1.2%程度です。98.8%はそのまま手術をしなくても根治します。
しばらく定期的な検査を続けたあとに手術をするという選択肢もありますので、対応については、担当の医師とよく相談することが大切です。
| (1)低分化腺がんなど、悪性度の高いがん |
| (2)静脈やリンパ管への浸潤がある |
| (3)壁深達度(がんの広がり)が粘膜下層から1mm以上 |
| (4)簇出(ぞくしゅつ)(がん細胞が散らばって成長すること)が高度 |
| (5)粘膜下層側の切除面の断端(だんたん)が陽性(垂直断端陽性) |
治療後は定期的に検査 再発の多くは3年以内におこる
治療後は経過観察のため、定期的に検査を受けます。その目的は三つあります。一つ目は「局所再発をしていないか」、二つ目は「別の場所に大腸がんができていないか」、三つ目は「リンパ節への転移や遠隔転移をしていないか」です。粘膜下層の浸潤がんだった人では、3年以内に再発・転移がおこることが多く、その間は特に注意深く観察していきます。
治療は経験の豊富な医師のもとで受けるのがベスト

内視鏡治療のうちポリペクトミーやEMRはすでに確立した手技で、安全に確実に治療することができます。とはいうものの、内視鏡の操作については内視鏡医の技量によるところが大きく、治療中の違和感や痛みは担当医師によって差があるのも事実です。偶発症もやはり手慣れた医師のほうが少ないといえます。
特に、がんのできた場所が奥の場合や再治療をする場合などは、技術的に難易度が高くなります。そういうときはできれば経験豊富な医師のもとで治療を受けるのが望ましいでしょう。
大腸がんは、男女ともに増加していくと推測されます。担当する医師の経験や技量の差は、今後の内視鏡治療における大きな課題です。そうした課題に積極的に取り組み、当施設は、大腸がんのより早期での発見・治療のために、これまで以上に質の向上を目指していきたいと考えています。
内視鏡治療の質の向上を目指して
ESD(内視鏡的粘膜下層剥離術)でさらに広がる内視鏡治療
検査のための内視鏡が治療に応用されるようになったことは、胃がんや大腸がんの治療にとって、大きな飛躍でした。
そして、内視鏡治療における、さらに画期的な技術の登場がESDです。ESDの詳細については藤城光弘先生の「ESD(内視鏡的粘膜下層剥離術)」で解説されていますが、スネアの大きさによって、一括で切除できる病変の大きさ(2cm前後)に限界があるEMRと比べ、ESDは病変の大きさを選びません。ESDなら、たとえ5cmでも10cmでも、それが粘膜内~中等度までの粘膜下層浸潤がんであれば、一括で切除できます。ESDにより、内視鏡治療の幅は広がり、早期がんの患者さんには、より負担の少ない治療で根治を望める選択肢が増えたことになります。
当広島大学病院内視鏡診療科では、2003年より、いち早くESDを取り入れており、件数は年々増加しています。
ESDは、患者さんに大きなメリットを与える代わりに、治療を行う内視鏡医には非常に高い技能が求められます。当施設でも、私を中心に十分に経験を積んだスタッフがESDを担当しています。ESDを行うにあたっては、患者さんの病変の質の診断が非常に重要です。ポリペクトミーやEMRを含め、患者さんの一人ひとりにどの方法が適しているかは、慎重に吟味する必要があります。
難しい技術の標準化、普及に取り組む
当施設では、地域の中核病院として、また光学医療診療部・内視鏡診療科という専門診療科をもつ大学病院として、医療機関での技術や経験の格差をできるだけなくし、高度な技術を標準化していくことも大きな役割の一つと考えています。
そこで、内視鏡治療の実践ライブやセミナーなどを開催し、技術の啓発および向上の機会を設けています。たとえ難しい技術を要する治療であっても、どこの医療機関でも同じような内容で、安全に、効果的に行われるように努力していくことが、医療者としての患者さんに対する責任といえます。私自身、内視鏡治療のガイドライン作成に携わってもいます。
2012年4月より、ESDは健康保険適用されていますが、難しい技術を伴う治療であることに変わりはありません。患者さんに恩恵をもたらす治療として定着させるためには、内視鏡治療にかかわる医療者全体が協力して、これまで以上に、技術の標準化に努めることが求められます。
いずれは「いつでも、どこでも、誰でも」ESDを行えることが目標です。しかし、そこに至るまでには、まだ時間が必要です。
当施設は、2013年の病院の新診療棟の完成を機に、内視鏡センターを設置する予定です。施設の規模やスタッフの充実、診療範囲など、いずれも国内屈指の水準となるものです。
習熟した内視鏡医としての技術が求められるESDをはじめ、今後とも、質の高い内視鏡検査、内視鏡治療を提供していきます。それとともに、技術の標準化への貢献の継続という、大きな責任も果たしていかなければならないと考えています。