肺がん治療方針の決定と治療法選択、そのために必要な検査とは?

- 光冨徹哉(みつどみ・てつや)先生
- 近畿大学医学部外科 呼吸器外科教授
1955年福岡県生まれ。80年九州大学医学部卒業。86年同大学大学院修了。89年米国国立癌研究所留学。産業医科大学第二外科、九州大学第二外科などを経て、95年より愛知県がんセンター中央病院胸部外科部長。2006年同センター副院長に就任。2012年5月、近畿大学医学部外科 呼吸器外科部門に就任。現職。
本記事は、株式会社法研が2012年3月24日に発行した「名医が語る最新・最良の治療 肺がん」より許諾を得て転載しています。
肺がんの治療に関する最新情報は、「肺がんを知る」をご参照ください。
肺がんの特徴や状態を知って治療法を検討する
肺がんになる人、亡くなる人が増えている
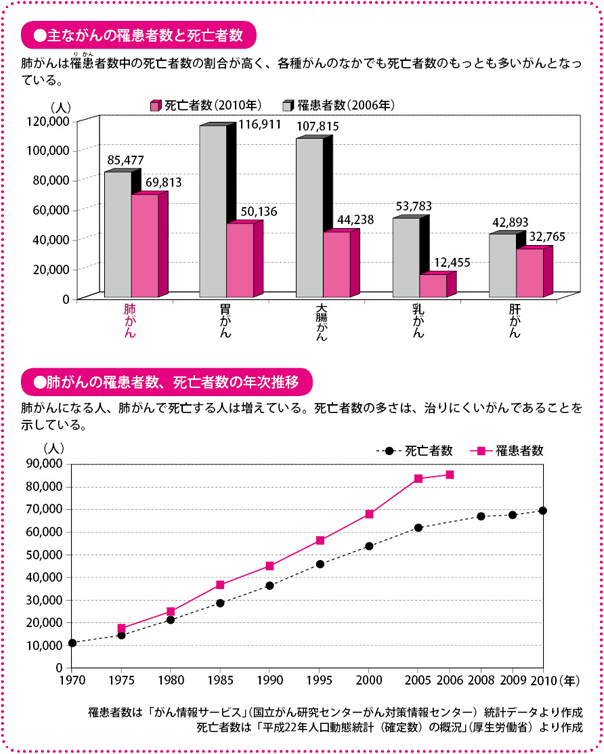
わが国では、肺がんにかかる人、亡くなる人がともに増加傾向にあります。2010年のデータによれば、肺がんによって亡くなる人は約7万人を数え、がんのなかでもっとも死亡者数の多いがんとなっています。
また、肺がんになる人の増加数と亡くなる人の増加数は非常に接近しています。これは、肺がんが治りにくいがんであることを示しています。
しかし、早期に発見された場合には、根治も十分に望めるので、早期発見のための定期的な検診、予防の重要性が指摘されています。
予防の基本は禁煙 喫煙者はできればCT検診を
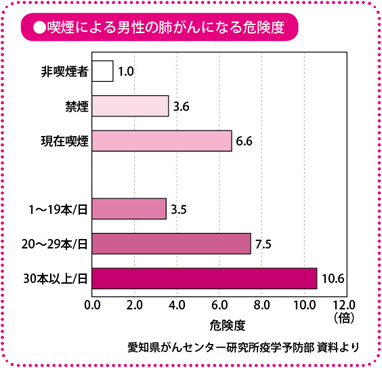

肺がん予防の基本は、禁煙です。喫煙と肺がんの発病のリスク(危険性)については、さまざまな研究があり、相関関係があるといわれています。1日の喫煙本数×喫煙年数を喫煙指数といい、この値が400以上の人は、肺がんになる確率が高いグループとして、注意が必要とされます。
具体的には、たとえば1日にタバコを20本吸う人は、タバコを吸わない人(非喫煙者)のおよそ10倍の確率で、肺がんで死亡する危険性が増すといわれています。
一方、最近は、タバコを一度も吸ったことのない人の肺がん、とくに腺(せん)がんの発病が増える傾向にあります。その一部には、自分以外の喫煙者のタバコの煙を吸う受動喫煙が影響しているのではないかと推測されています。夫がヘビースモーカーである場合、その妻が肺がんになる可能性は2~3倍上昇するとされています。
こうした背景に思い当たる人には、CT(低線量)による検診が勧められます。
ハイリスクの人たちを対象に海外で行われた臨床試験では、CT検診を受けることで、肺がんによる死亡率を低下させることが報告されています。
肺がんの特徴
肺は全身の血液のガス交換を担う臓器。
早期には症状が出にくく、転移しやすい肺がんには抗がん薬の力も重要になります。
ガス交換を担う重要な臓器の肺をおかす
肺がんは治りにくいがんと述べましたが、それは、肺がんのもっているいくつかの特徴によります。
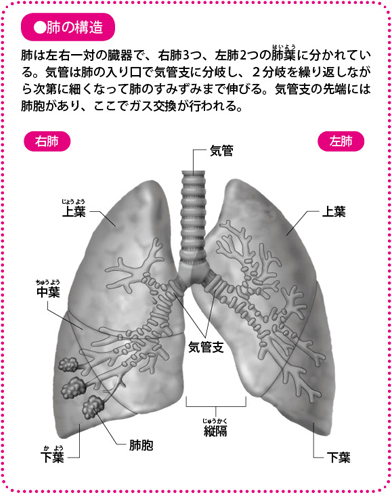
まず、肺のしくみと働きについて簡単に解説します。
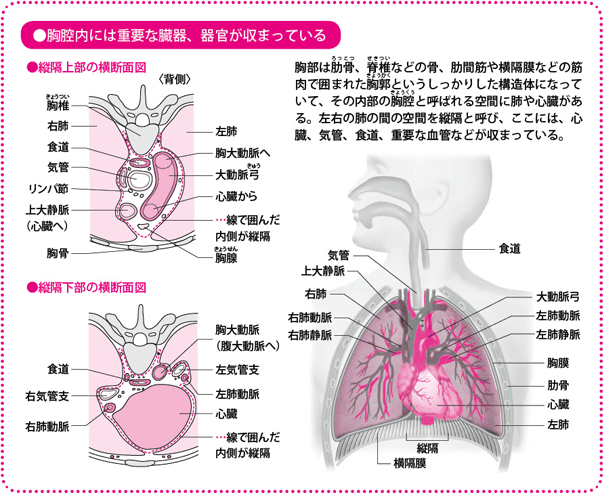
肺は、胸腔(きょうくう)内で左右一対をなし、右の肺は3つの肺葉(はいよう)(上葉(じょうよう)、中葉(ちゅうよう)、下葉(かよう))、左の肺は2つの肺葉(上葉、下葉)に分かれます。左右の肺を隔てる部分を縦隔(じゅうかく)といいます。
空気の通り道となる気管は、枝分かれを繰り返して肺の奥に向かい、網の目のような気管支を形づくりながら、肺胞に達します。肺胞はぶどうの房のような小さな袋状の構造をしていて、毛細血管に覆われています。この肺胞を空気が通過するときに、毛細血管との間で、二酸化炭素と酸素の交換(ガス交換)が行われます。このガス交換は、私たちの生命の維持に欠かせない働きであり、肺が担う重要な役割です。
肺がんは、空気の通り道である気管、気管支、その先にある肺胞の細胞に発生するがんです。
一般にがんは、細胞の増殖に関係している遺伝子の異常によっておこるといわれています。遺伝子に生ずる異常には、細胞の増殖を促すアクセル(がん遺伝子)の故障、細胞の増殖を抑えるブレーキ(がん抑制遺伝子)の故障、アクセルやブレーキを修理する働き(DNA修復遺伝子)の故障などがあります。これらの異常によって、細胞が無秩序に増え続けることでがんが発生します。
なぜ、治りにくいがんといわれるのか
肺がんの症状としては、せきや血痰(けったん)、胸の痛み、息切れ、声のかすれ、顔や首のむくみなどがみられます。ただし、肺がんに特徴的なものはなく、症状だけでは、かぜなどとの区別をつけることができません。また、早期にはこうした症状はほとんどみられず、自覚症状がきっかけで発見される肺がんは、かなり進行しており、すでに根治が難しい場合が多くなります。そこで、肺がんでは、いかに症状がない早期のうちに発見するかが重要となります。
さらに、非常に厄介ながんの特性として、無秩序に増殖し続け、周辺にじわじわ広がっていく(浸潤(しんじゅん))こと、そして「転移」が挙げられます。肺がんではもともと発生した部分(原発巣(げんぱつそう))とは遠く離れたところに、血管やリンパ管を通じて飛び火し、がんが発生してしまうことが少なくありません。肺は、全身の血流の中心であり、大きな血管がいくつも集まっています。肺がんは、血管やリンパ管、さらに気道を経由する場合も含めて、転移がおこりやすいといわれています。
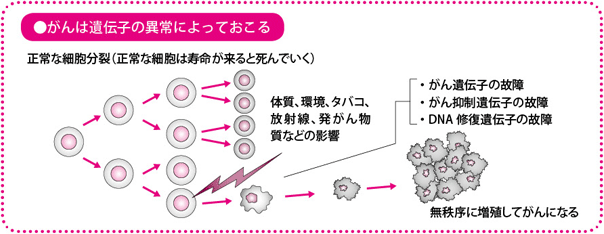
病気の進行状態にもよりますが、局所療法と呼ばれる手術療法や放射線療法だけでは、この転移を防ぐことが難しい場合が多く、がんの根治や、再発の予防には、抗がん薬による全身療法の力が非常に重要になってきます。ところが、ほかのがんに比べ、肺がんは抗がん薬の効果が小さいことが指摘されています。このような条件が重なり、肺がんは治りにくいがんといわれています。
しかし、最近では、がんが発生するしくみの解明が進み、ある種の肺がんでは発生に関係する遺伝子の変異や、がん細胞の増殖にかかわっているたんぱく質が特定されるようになってきました。これを利用してがん細胞だけを狙い、より効率的にがんを抑える薬が開発されています。これを分子標的薬といいます。
従来の抗がん薬は、正常な細胞に対しての影響が避けられず、高い効果を得ようとすると、それだけつらい副作用が現れるなど、使用量を見極める難しさがあります。
それに比べ、分子標的薬は、がん細胞に的を絞って攻撃できるので、あとで詳しく解説されるように、ある条件を備えた患者さんには劇的な効果が得られることがわかってきています。
現在は、3つの分子標的薬が標準治療として認められていますが、今後も多くの臨床研究が予定され、期待が高まっているところです。
組織型、病期と治療法の選択
肺がんを非小細胞肺がんと小細胞肺がんに分類。
さらに進行状態を示す病期を判定し、患者さんの状態も加味して、治療方針を検討します。
肺がんにはいろいろな分類法がある
肺がんにはいくつかの分類法があり、患者さんのがんがどのような型、進行状態に分類されるかが治療法の選択にかかわってきます。

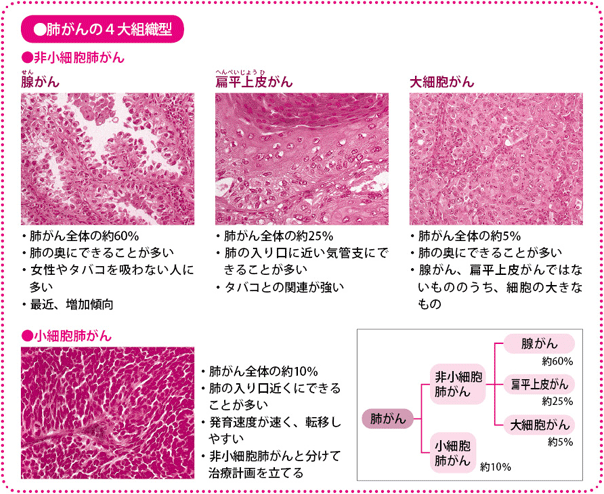
まず、がんの組織型により、大きく非小細胞肺がんと小細胞肺がんに分かれます。非小細胞肺がんは、さらに、腺がん、扁平上皮(へんぺいじょうひ)がん、大細胞がんなどに分かれ、近年、日本では、腺がんが増加傾向にあります。腺がんの一部では、ある特定の遺伝子の変異ががんの増殖にかかわっていることがわかり、分子標的薬の効果が明らかになってきています。
一般に、小細胞肺がんは、非小細胞肺がんより、進行が速く、転移もしやすいとされますが、抗がん薬や放射線の効果は高いという特徴があり、この両者は分けて治療計画が立てられます。
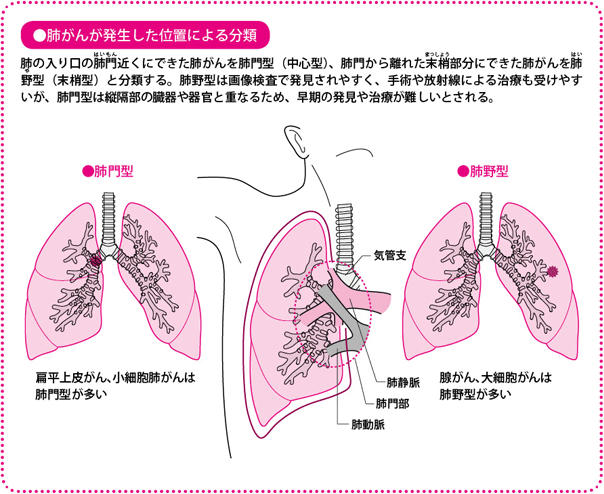
また、肺がんが発生する場所によって、肺野(はいや)型(末梢(まっしょう)型)肺がん、肺門(はいもん)型(中心型)肺がんに分かれます。肺野部にできたがんは、比較的早期からX線写真やCT画像に映りやすく、逆に肺門部に発生したがんは早期には映りにくく、発見が難しいとされています。腺がんと大細胞がんは肺野部に、扁平上皮がんと小細胞肺がんは肺門部に発生することが多いがんです。
肺がんの進み方、広がり方は病期分類で表す
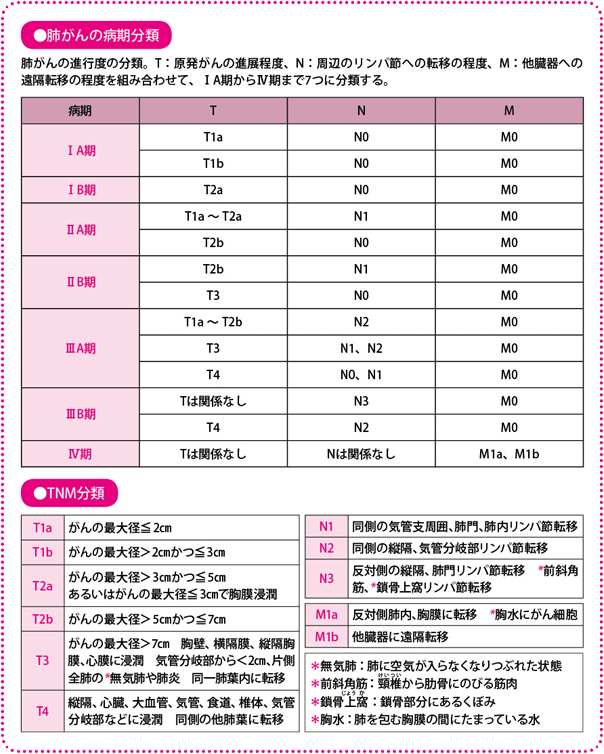
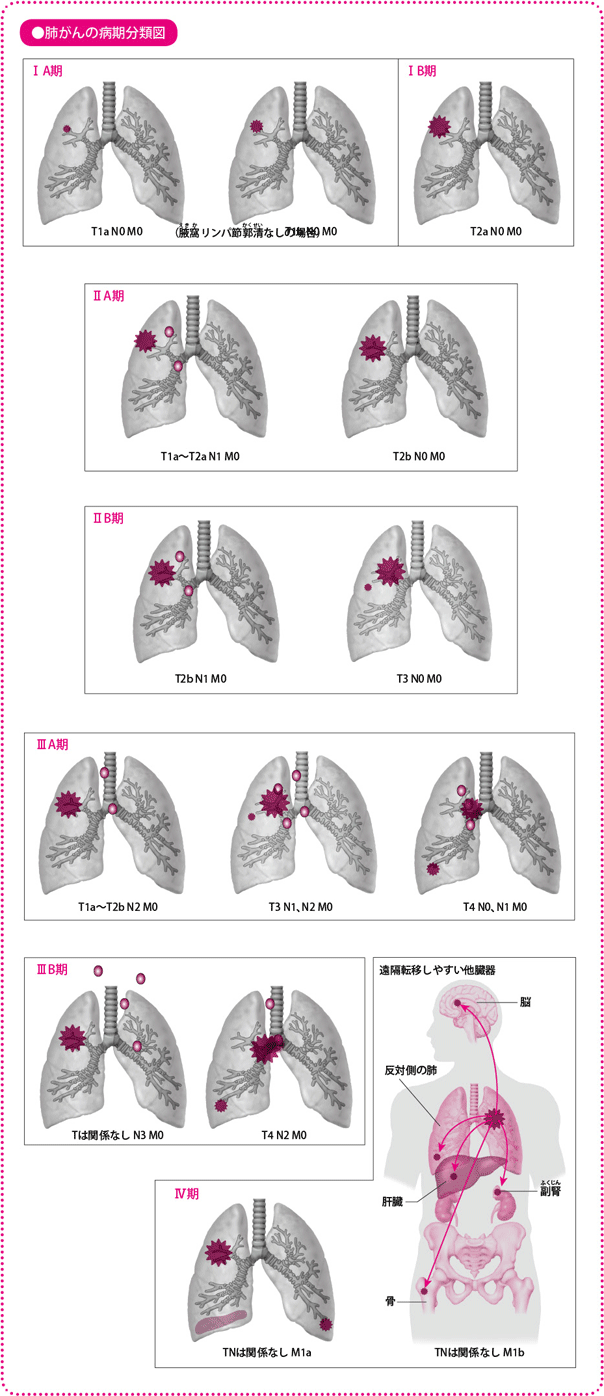
肺がんがどのくらい進行しているかを示すのが病期です。これは、最初に発生したがんがどのくらいの大きさか(局所での進展)、周辺のリンパ節にはどの程度転移しているか(リンパ節転移・リンパ節はリンパ管のところどころにあり、リンパ管を介して流れ込んだ病原菌や異物の処理を行う。がん細胞が流入して処理しきれないと、リンパ節内で増殖し、転移がおこる)、遠くの臓器には転移しているか(血行性転移・遠隔転移)の、3つの因子から判断します。それぞれT(tumor:腫瘍(しゅよう))、N(node:リンパ節)、M(metastasis:転移)のアルファベットで表し、Tは1~4、Nは0~3、Mは0~1の段階があり、これらを組み合わせて、7つの病期に分類されます。
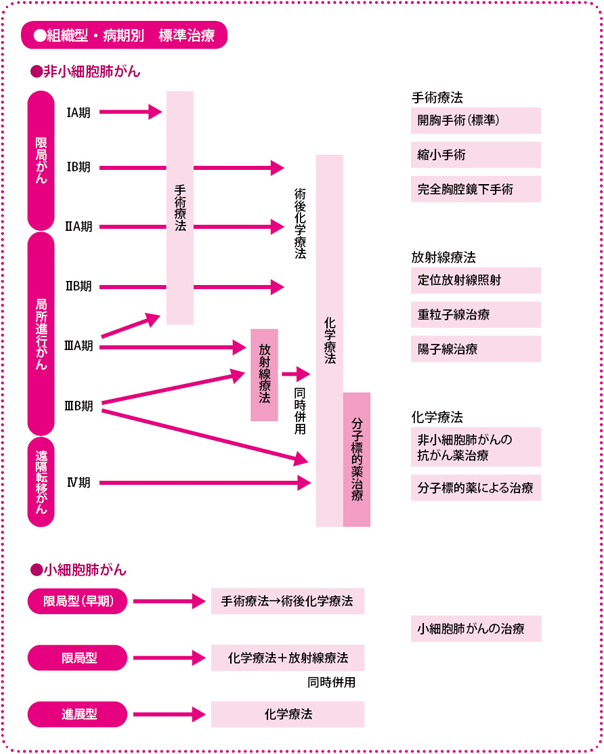
がんの進みぐあいからごく大まかにいうと、早期のがん(1つの肺葉に限局している段階、IA~III期の一部)に対しては、手術(治療後に抗がん薬を加える場合も)、局所進行がん(周囲の臓器に浸潤、または縦隔のリンパ節に転移がある、ただし遠隔転移はない、II~III期)に対しては、放射線と抗がん薬を同時に用いる治療、進行がん(遠隔転移がある、IV期)に対しては、抗がん薬による治療というのが、現在の標準治療です。
組織型、病期、全身状態などから患者さんごとに治療方針を検討
肺がんの治療法には、大きく手術療法、放射線療法、抗がん薬を用いる化学療法の3つがあり、それぞれ単独で行う場合、手術と抗がん薬、放射線と抗がん薬を組み合わせる場合など、患者さんごとに適切な治療法を選択します。
本書では、手術療法として、標準的な開胸手術、縮小手術、完全胸腔鏡下手術、放射線療法として、定位放射線照射、重粒子線治療、陽子線治療、化学療法として、従来の抗がん薬を中心とした治療の実際、分子標的薬の動向を取り上げています。
また、性質の異なる小細胞肺がんについては、別途取り上げて、治療法を紹介しています。
実際に治療法を選択するにあたっては、組織型、遺伝子変異などがんの生物学的な特性やがんの発生している位置、がんの進みぐあい(病期)、呼吸機能をはじめとする患者さんの全身状態、患者さんの意向などを考慮して、検討します。

当施設では、呼吸器内科、呼吸器外科、放射線診断部、放射線治療部がともに、週1回カンファレンス(症例検討会)を行い、治療方針について話し合っています。
また、当施設は早くからがんの遺伝子解析など、生物学的特性についての研究を積極的に行い、分子標的薬であるゲフィチニブ(商品名イレッサ)の効果と、上皮(じょうひ)成長因子受容体(EGFR)遺伝子変異との関連の解明に貢献しています。この分野では、精密ながん細胞の診断、遺伝子の解析など、遺伝子病理診断部の役割が非常に重要です。当施設では、われわれ臨床医と病理医の密接な連携が成果につながっているといえます。

このように、肺がんの治療は、がんの生物学的特徴に合った治療、遺伝子の変異に応じた治療など、最小の負担で最大の効果を求める個別化の方向に進みつつあり、まさに大きな転換期にあるといえます。
そこで、数多くの臨床研究が計画されており、患者さんによっては、実験的な治療を提案する場合もありえます。
検査と診断
肺がんの確定診断と、進行状態の確認のためにX線写真に始まり、種々の画像検査を行います。
がんの組織型を調べる病理学的検査も重要です。
治療法決定のための検査・診断には3つの目的
患者さんに合った治療法を提案するためには、いくつかの検査が不可欠であり、それには、肺がんであるかどうかの診断、がんがどれくらい進んでいるかの病期の診断、患者さんの全身状態が治療に耐えられるかどうかの診断が必要になります。
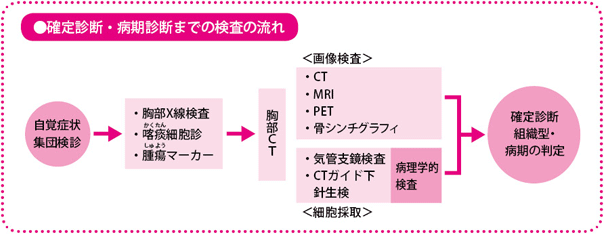
第1段階の検査としては、胸部のX線検査、喀痰(かくたん)細胞診、腫瘍マーカーの検査などがあります。これらの検査で肺がんが疑われれば、胸部CTによる精密検査が行われます。
疑いが強い場合には第2段階として、確定診断のために実際の細胞や組織を取って、顕微鏡でがんを確認する病理学的検査(気管支鏡検査、CTガイド下針生検)を行います。また、病期を確定するために、がんの広がりや転移を調べる各種画像検査(CT、MRI、PET、骨シンチグラフィなど)が必要となります。
これらがんの診断と並行して、患者さんの全身状態の検査も重要です。心臓病や糖尿病、高血圧などの持病はないか、喫煙歴や呼吸機能はどれくらいか、心機能、腎(じん)機能、肝機能なども含め、治療に耐えられる状態かどうかを調べます。同時に、患者さん自身の治療法に対する考え方や意思を確認することも、治療法の検討には欠かせません。
早期は見逃しも多いX線、有効だが、被ばく量が多いCT
主な検査方法は次のとおりです。
胸部X線検査
集団検診で用いられている検査で、肺がんの有無、肺の状態を調べることができます。簡便で広く普及していますが、残念ながら、ごく早期のがんでは見逃しが多いことも指摘されています。とくに、がんが心臓の陰にある場合など、発生場所によっては死角ができてしまいます。
胸部CT検査(胸部CTスキャン)
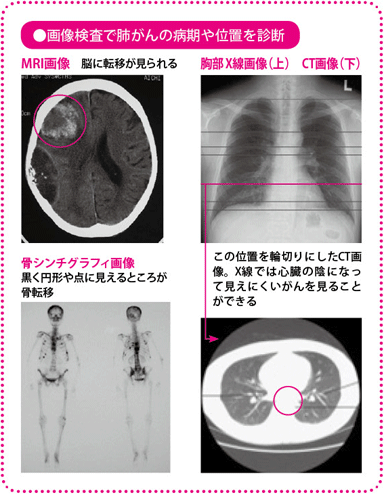
肺がんの有無や形、広がりを調べることができます。がんの有無を調べるには、もっとも有効な方法です。死角になる部分も少なく、非常に淡い陰影や、小さな病変もみつけることができます。高価な機器が必要であること、放射線の被ばく量が多いことが欠点です。喫煙指数が高いなど、ハイリスクの人には、低線量のCT検診が勧められています。
MRI(磁気共鳴画像法)
がんの有無や形状を調べる検査です。肺がんでは、脳転移の有無の検査に有効です。
PET(ポジトロンCT、陽電子放射断層撮影法)
がん細胞は、正常の細胞よりも活動が活発であるため、ブドウ糖をたくさん取り込む性質があります。その性質を利用し、ブドウ糖によく似た構造をしている薬剤(FDG)を注射し、細胞への薬剤の集まり方を映像化して診断します。がんの広がりを判断するのには有効です。
骨シンチグラフィ
がん細胞に取り込まれる性質のある放射性薬剤を注射し、骨に集まった放射線を測定して、骨転移の状態を調べます。
気管支鏡検査
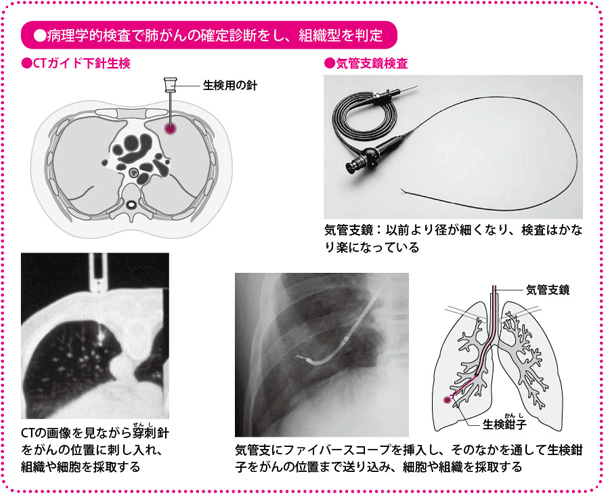
気管支ファイバースコープを口や鼻から挿入して、モニター画像に映し出された気管支の内部を観察します。がんが疑われる箇所から細胞や組織を採取し、診断を行います。
ファイバースコープは、以前よりだいぶ細いものが開発されていますが、分岐を繰り返す気管支に沿って挿入する技術は必ずしも容易ではありません。検査にあたっては、患者さんの痛みや刺激を軽減するために局所麻酔が行われます。
CTガイド下針生検
CTの画像で位置を確認しながら、がんが疑われる箇所に肋骨の間から細い針を刺し、がん細胞や組織を採取します。採取した細胞や組織を顕微鏡で観察し、がんであるかどうかを判定、組織型を特定します。
喀痰細胞診
患者さんの痰を顕微鏡で観察し、がん細胞の有無を調べます。
胸水細胞診
肺を包む胸膜の間にたまっている胸水を採取し、顕微鏡で観察します。通常は注射器を用いますが、たくさんたまっているときには、太いチューブを用いることもあります。
病理学的検査
検査や手術によって採取された細胞や組織を顕微鏡で調べる検査です。これによって、がんかどうか、がんであるなら「小細胞肺がん」なのか、「非小細胞肺がん」のどの組織型なのかという診断が可能になります。肺がんは組織型によって、治療法や、その後の経過が異なるので、病理診断は重要な意味をもっています。そのために気管支鏡検査や、針生検が行われますが、負担なく、安全に組織を取りにくいのも肺がんの特徴の1つです。
そこで、CTなど精度の高い画像診断が可能になった現在、とくに手術が選択できる早期の肺がんに対しては、病理検査を行わずに、手術を行うことも少なくありません。手術後、摘出した病巣を用いて病理診断を行い、組織型やリンパ節転移の有無を確認し、正確な病期を判定することになります。
遺伝子検査
非小細胞肺がんの場合、上皮成長因子受容体(EGFR)の遺伝子変異を調べます。変異がある場合には、ゲフィチニブやエルロチニブ(商品名タルセバ)といった分子標的薬の効果が期待できます。
こうした一連の検査を経て、肺がんであることを確定し、病期判定を行います。これらの条件と患者さんの意思を踏まえて話し合い、治療方針を決めて、治療を開始します。
さらに治療法によっては、体への負担が大きくなるため、患者さんの体力や呼吸機能、持病なども考慮しなければなりません。全身状態を判断する目安の1つとして、PS(パフォーマンスステータス)というスコアが用いられます。一般的には、手術療法、放射線療法、化学療法とも、PS0~2までが適応と判断されます。
| 0 | 症状がなく、社会活動にも問題がない。制限なしに発病前と同じ生活ができる。 |
| 1 | 軽い症状があり、肉体労働は制限を受けるが、歩行や座っての作業、家事、事務などの軽労働はできる。 |
| 2 | 身のまわりのことはできるが、作業は無理になり、介助を必要とすることもある。日中の半分以上、起きていられる。 |
| 3 | 身のまわりの限られたことはできるが、しばしば介助が必要。日中の半分以上は横になっている。 |
| 4 | 身の回りのこともできず、常に介助が必要。終日、横になっている。 |


