肺がんの「開胸手術」治療の進め方は?治療後の経過は?

- 近藤晴彦(こんどう・はるひこ)先生
- 杏林大学医学部付属病院 呼吸器外科教授
1956年大阪府生まれ。東京大学医学部卒。三井記念病院外科レジデント、東大胸部外科医員等を経て、87年より国立がんセンター病院にて肺がん手術を中心とした外科診療に従事。2002年4月、静岡県立静岡がんセンター呼吸器外科部長、11年1月より同副院長兼任。2012年4月から杏林大学医学部外科教室(呼吸器・甲状腺)教授に就任。
本記事は、株式会社法研が2012年3月24日に発行した「名医が語る最新・最良の治療 肺がん」より許諾を得て転載しています。
肺がんの治療に関する最新情報は、「肺がんを知る」をご参照ください。
胸部を切開して肺がんを確実に切除する
肺がんの根治をめざす治療法で、胸部を切開し、がんを取り除きます。
手術が可能かどうかはがんの状態と患者さんの条件により判断します。
肺葉切除とリンパ節郭清が肺がんの標準的な手術
手術は、肺がんが早期で発見され、がんを取り除いて根治が期待できる場合に選択される治療法です。
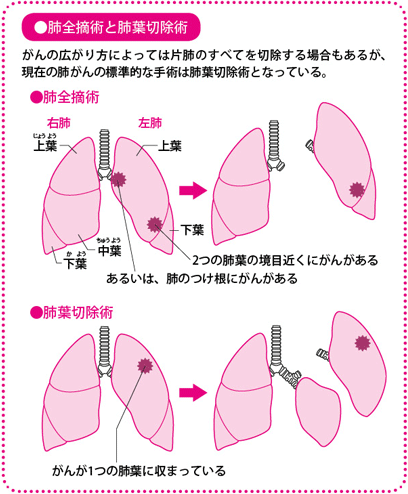
肺がんに対する手術は片側の肺をすべて切除する「肺全摘(ぜんてき)術」、右肺の3つ(上葉(じょうよう)、中葉(ちゅうよう)、下葉(かよう))、左肺の2つ(上葉、下葉)に分かれた肺葉(はいよう)単位で切除する「肺葉切除術」、さらに縮小手術と呼ばれ、肺葉の一部を切除する「区域切除」、「部分切除(楔状(くさびじょう)切除)」などに分けることができます。がんの大きさ、広がり、位置などによって、このいずれかの方法を選ぶことになります。
このうち、肺葉切除術にリンパ節郭清(かくせい)(リンパ節の切除)を加えたものが、肺がんの標準的な手術となっています。
私が以前、国立がんセンター中央病院(現国立がん研究センター中央病院)在籍時に調べたデータでは、がんが3cm以下で約30%の人にリンパ節転移があり、2cm以下で17%、1cm以下でも11%、10人に1人はリンパ節にがんがみつかっています。
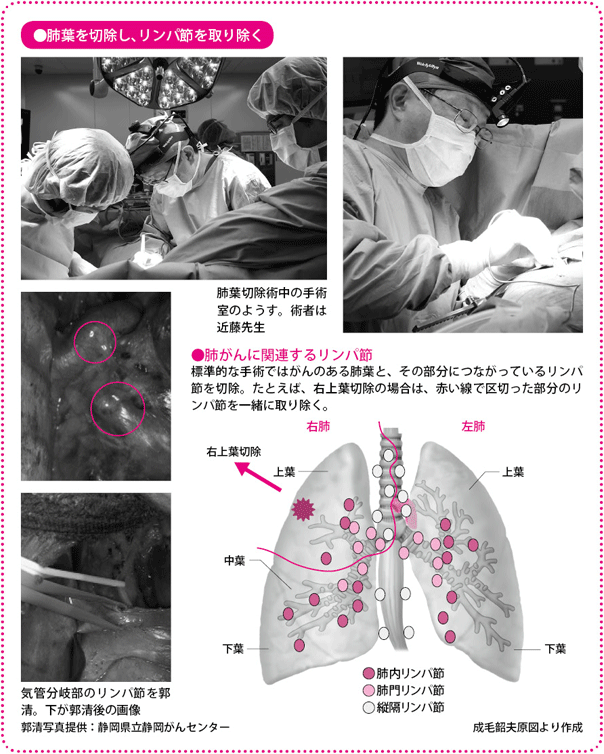
リンパ節は、肺内では気管支が枝分かれするつけ根にあり、肺のすみずみからリンパ管という細い管を通って流れてきたリンパ液が注いでいます。リンパ液はまた次のリンパ節へリンパ管を介して流れていきますが、この流れにがん細胞が入ると、肺のつけ根のリンパ節にがんが転移し、さらに、次々とリンパ液の流れに沿ってがんが広がる危険性があります。肺がんの手術では、このリンパ液の流れを考慮して、肺のつけ根までをブロックとして切除するとともに、がんが転移していく可能性のあるリンパ節を一緒に切除することが重要になってきます。
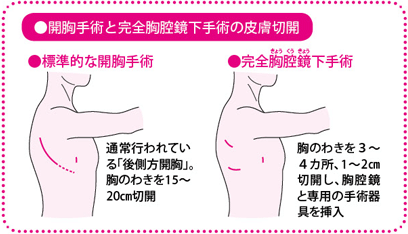
肺がんの手術としては胸部の皮膚を切開し、術者が自分の目で目視しつつ手術を進める開胸手術が一般的です。かつては40cmほどの切開が普通でしたが、手術法や手術器具の進歩により、現在では半分以下の約15~20cmになっています。本格的に開胸する前に、数cm切開して胸腔鏡(きょうくうきょう)(内視鏡の一種)を入れ、患部を観察する場合もあります。また、開胸後も目視できない部分を胸腔鏡で見たり、手術中の患部のようすをモニターに映し出し、手術スタッフ全員で手術画面を共有しながら円滑に手術を進めたりする胸腔鏡補助下の開胸手術を行う場合もあります。
そのほか、小さな数カ所の穴から胸腔鏡と長い手術器具を入れて体外で操作する、完全胸腔鏡下手術も実施されています。
| 肺全摘(ぜんてき)術 | 片側の肺をすべて切除 |
| 肺葉(はいよう)切除術 | 肺葉の1つを切除。これにリンパ節郭清(かくせい)を加えた方式が、肺がんの標準的な手術 |
| 区域切除 部分切除 |
縮小手術と呼ばれ、肺葉の、がんのある一部分のみを切除 |
非小細胞肺がんの限局がんが適している
手術をするか、しないかは、がんの状態と、その患者さんの状況によって判断します。
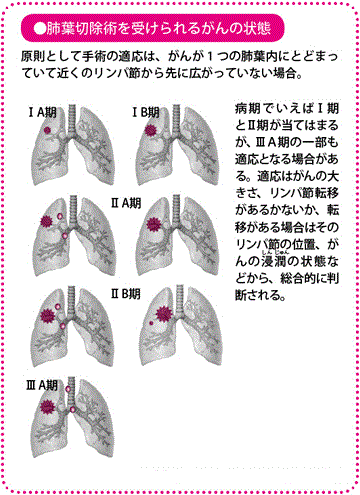
肺がんの手術は、非小細胞肺がんの病期I期とII期、つまり、がんが1つの肺葉内にとどまっている限局がんで、リンパ節転移がないか、転移があっても近くのリンパ節にとどまっているケースが適応となります。がんが同一肺葉や近くのリンパ節を越えて浸潤(しんじゅん)(隣接した場所に浸み出るように広がる)・転移しているIII期の局所進行がん、IV期の遠隔転移がんの場合は、原則的に手術は適応となりません。ただし、浸潤・転移が比較的軽度なIIIA期では手術の適応となることがあります。この場合は、放射線療法や化学療法(抗がん薬による治療)を組み合わせて治療を行います。
先ほど述べたように、標準的な手術では原則としてリンパ節郭清を行いますが、本当にごく早期の肺がんではリンパ節郭清は不要と考えられます。日本人の肺がんの6割以上を占める腺(せん)がん(非小細胞肺がんの1つ)では、最近はごく早期の小さながんがみつかるようになってきました。CT画像で「すりガラス状陰影」(Ground Glass Opacity/GGO)と呼ばれる状態で、これに対しては、より小さな手術でも治せるのではないかと考えられています。

そのほか、がんの広がりに合わせて、肺以外の気管や臓器も切除する「拡大手術」が行われることもあります。しかし、目標としたがんは切除できても、がんがさらに広がっていたり、患者さんへの身体的な負担が大きくなったりするため、適応は慎重に考えないといけません。
小細胞肺がんでもI期で発見できれば、手術の適応となります。ただし、進行の速いがんのため、診断がついた時点で、すでに手術では取りきれないことが多いのが現状です。
手術の最大のメリットは、がんを完全に取り除ければ根治が可能ということです。一方で、切開の範囲は小さくなってきているとはいえ、体に傷をつける必要があり、重要な臓器の一部を切除しなければならないため、術後には合併症の危険性を伴うというデメリットがあります。
がんが小さくても肺葉やリンパ節を越えて広がっているケースもあれば、がんが大きくても肺葉のなかにとどまっているケースもあるため、患者さんの状態と合わせ、複数の医師による十分な話し合いによって最適な治療法を決めていきます。
患者さんの肺機能や心臓病、糖尿病などをチェック
肺がんの手術を受けるには、患者さんの健康状態も整っている必要があります。肺葉を切除しても、残りの肺で呼吸できるか(肺活量は十分か、酸素を十分に取り入れられるか)、手術によって悪化しやすく、同時に術後の回復に影響する心臓病や糖尿病などの持病はないかなどを、事前に十分に検査し、想定される手術の難易度と合わせて、手術の可否を総合的に検討します。
その結果、手術が適さないと判断されれば、放射線療法や化学療法が行われることになります。
●肺機能
事前の確認がもっとも重要なのは、肺活量などの肺の機能です。通常、肺の機能が正常な患者さんでは、肺葉切除(5つある肺葉のうちの1つを取る)を行っても、ほぼ元どおりの日常生活に復帰できます。しかし、肺全摘術、とくに右肺全摘術では半分以上の肺の機能が損なわれることになり、残った肺では日常生活が難しくなるケースがあります。この場合、手術は不適応となり、放射線療法などを検討します。
加齢とともに肺がスカスカになる肺気腫(はいきしゅ)の傾向がおこりますが、喫煙している場合はさらに肺気腫が強くなり、COPD(慢性閉塞(へいそく)性肺疾患)という病気に進んでいきます。肺がんの患者さんには喫煙者が多く、肺気腫傾向の患者さんも多いのですが、肺気腫が強い場合は、手術で肺を切除するとあとの生活に支障をきたすため、手術不適応になるケースがあります。
肺の機能のうち、運動をした場合の余力を正確に調べるには、エルゴメーターという装置を使うことがありますが、私は患者さんと一緒に階段を昇ってみて患者さんの息切れぐあいを観察し、手術に耐えられるかどうかの目安にしています。
●心臓病
肺と心臓は大量の血液が行き来し、互いに重大な影響を及ぼすため、心機能に関しては循環器の医師にも評価をしてもらいます。高齢の患者さんでは、冠動脈の血流を促すために、血管内にステントという細い管を入れ、血液を固まりにくくする薬を服用しているケースも多くみられます。その場合は手術中の出血に注意が必要です。
●糖尿病
手術によるストレスで、手術後は糖尿病がなくても血糖値は上昇しやすく、糖尿病があればさらに上昇します。血糖値が上昇すると傷が治りにくくなり、感染もおこしやすくなるため、手術に致命的な影響が及ぶ事態も想定されます。
このため、血糖コントロールを厳格にしたうえで手術に臨んでもらいます。
すりガラス状陰影はごく早期の肺がん
胃や大腸のもっとも内側は粘膜で覆われています。胃がんや大腸がんの多くはこの粘膜に発生して、早期には粘膜内を横に広がるだけで内部に深くは広がりません。したがって、その段階でがんを内視鏡で削り取れば、がんは治ってしまいます。
これに対して、肺がんは小さいものであってもリンパ節に転移しやすく、胃がんや大腸がんのようにはスムーズに切除できないことがめずらしくありません。肺がんにおける「粘膜にできるがん」は存在するのか。これは長年の課題でした。
1990年代初めくらいから、肺がんで切除した肺を詳細に分析してみると、胃や大腸の粘膜内の早期がんに相当する小さな病変がみつかることがあり、そのCT画像を見直すと、濃度の薄い「すりガラス状陰影」であることがわかってきました。また、1cmにも満たないような、ごく小さい「すりガラス状陰影」は切除してみると、まだがんになっていない良性の腫瘍(しゅよう)であることのほうが多いともわかってきました。
そこで、CTでの「すりガラス状陰影=早期の肺がん(または前がん病変)」と認識されるようになってきています。このタイプは病変の切除の際に、リンパ節に転移している危険性がないため、リンパ節郭清を行わずにすみます。
高齢者では、ようすをみて、大きくなってきたら切除するという治療の選択肢もありえます。そのまま寿命を迎える可能性があるからです。
治療の進め方は?
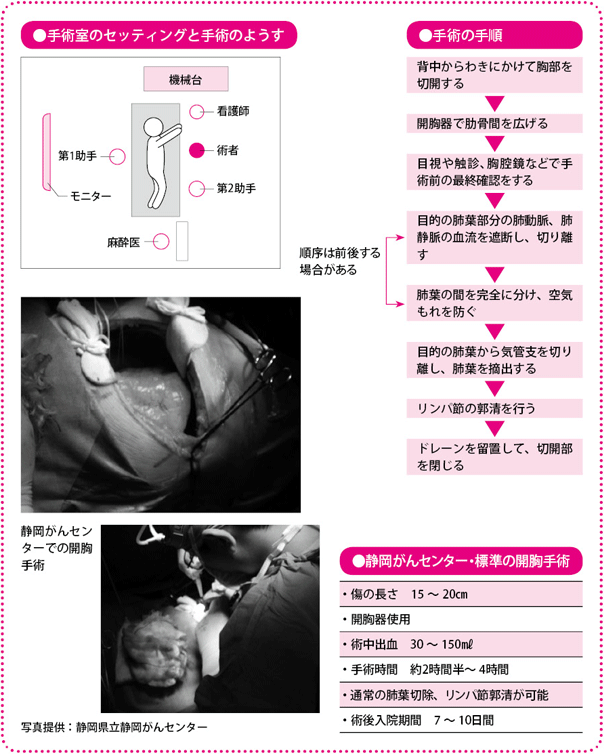
胸部を切開し、開胸器で肋骨間を広げます。手を入れて患部を触診し、切除範囲を確認して、がんの切除を開始します。
手術時間はほぼ2時間半~4時間です。
開胸器の発達で、より小さな傷で手術が可能に
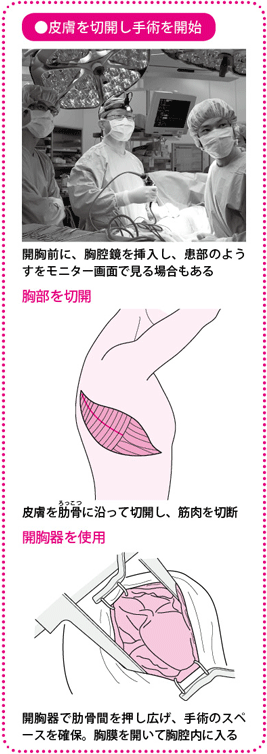
標準的な手術では全身麻酔下で、まず、切除する肺葉側の背中からわきにかけて、肋骨(ろっこつ)と肋骨の間を約15~20cm切開します。体の後ろ側から体の側方を開くため、後側方開胸と呼ばれます。
開いただけでは、肋骨がじゃまをして患部に手が届きません。そこで、開胸器という器具を使って肋骨と肋骨の間を広げ、手が入りやすくします。この開胸器の発達によって、より小さな切開でも手術が可能になりました。ただし、肋骨の近くには肋間(ろっかん)神経が走っており、開胸器の使用が刺激となって、術後の痛みをもたらす場合があります。
小児では関節がやわらかく問題ないのですが、成人では開胸器で無理に肋骨の間を広げると、骨折することがあるため、肋骨の一部を切って無理なく開くようにすることもあります。しかし、そのために、見た目が変わったり、機能の障害がおこったり、痛みがより強くなったりすることはありません。
開胸してみると肺と胸部の臓器を包んでいる胸膜が癒着しているケースもありますが、その場合は肺と胸膜をはがさないと手術に入ることができません。
また、肺の上端、胸腔の頂上付近にできて肺の外へくい込んで育つがんの場合、通常の開胸ではがんに近づくことが困難なため、大きく切開する必要があります。胸腔の頂上には背中から腕に走る神経が通っているため、このタイプの肺がんでは、腕の痛みや小指側のしびれなどが症状として出ることがあります。また、自律神経(交感神経)もこの部分を通っているため、自律神経への影響から「顔半分に汗をかかない」といった、肺がんとは結びつきにくい症状をもたらす場合があります。このような場合は、がんと一緒に神経の一部も取り出すことになり、そのためにも大きめの切開が不可欠となります。
胸部を切開し、患部を「じかに触って」確認
開胸器によって手が入る状態になったら、まず実際に臓器を手で触ってみます。触診でがん(最初に肺がんが発生した部分・原発巣(げんぱつそう))の位置を確認し、肺葉の重なり部分も手で広げながら、安全に切除できる範囲を見極めるのです。その後の手術に必要な最終情報をじかに得ることができるのは開胸手術ならではです。
また、肺は心臓と直結しており、肺動脈、肺静脈という大きな血管が通っていて、血流量も多い臓器です。切除すべきリンパ節はこれらの重要な血管の奥に位置しており、まさに大血管をかき分けながらの手術となります。常に大出血の危険性をはらんでいるため、慎重な操作が大切です。万一、大血管を傷つけてしまうことがあっても、すぐに傷口をふさぐ処置ができるのが、開胸手術の利点といえます。
事前の検査では、胸膜にがんが散らばっている胸膜播種(はしゅ)の状態になっているかどうかの判断が難しい場合、本格的な開胸の前に胸腔鏡を入れて患部を観察することがあります。診断のために胸膜内にたまっている胸水などを取り出し、大至急、がん細胞があるか検査を行います。がんが散らばっている場合には、しこりや胸水がたまっている状態が、胸腔鏡を用いての目視でも確認できます。検査で、胸膜播種であることがわかれば、手術の適応にはならないため、開胸はせずにそのまま手術を中止することもあります。
ただし、ほとんどの場合は事前の検査で把握できているので、このようなケースは多くはありません。
がんのある肺葉を切除し、近くのリンパ節を郭清する
肺葉切除前の最終的な確認が終わると、いよいよ肺葉の切除に移ります。まず肺動脈と肺静脈を剥離(はくり)し(はがし)、心臓と肺の間の血流を遮断して、切り離します。各肺葉の間を完全に分け、空気もれを防ぎます。最後に気管支も切り離し、目的の肺葉を摘出します。
次に、転移の危険性のある患部の近くのリンパ節の郭清を行います。どのリンパ節を切除するかは、肺がんのある位置によって違いますが、たとえば上葉切除であれば、肺葉を取るときに肺の入り口付近の肺門リンパ節も一緒に取り除いてしまいます。さらに、左右の肺の間の縦隔(じゅうかく)と呼ばれる場所の上方にあるリンパ節をまとめて切除します。切除は主に電気メスで行います。
肺葉、リンパ節など、すべての摘出を確認したら、肺や気管支の切除箇所からの空気もれがないことや、出血が止まっていることを確認して胸を閉じます。このとき、切開部の下から細い管(胸腔ドレーン)を体外に出しておきます。傷あとからの出血やリンパ液、肺からもれる空気などが胸腔内にたまらないように、この管から排出させるためです。そうすることによって、残った肺を十分にふくらませる目的もあります。リンパ液や空気のもれがなくなったら管は抜きますが、その時期はおおむね術後2~4日です。
手術時間は標準的な手術で約2時間半~4時間。出血は80mL程度であり、輸血はほとんど必要ありません。
患者さんは手術予定日の前日か前々日に入院し、通常、手術の翌日から歩行が可能です。消化器の病気とは違い、食事にもとくに制限はありません。術後の回復と合併症の確認などのために入院が必要で、入院期間は術後1週間~10日間、術前の検査も含めた治療期間は平均約12日間となっています。
治療後の経過は?
合併症についてはあらかじめ説明しますが、発生リスクは低くなっています。手術から3カ月が過ぎれば、ほぼ通常の生活が送れるようになります。
術後の合併症発生率は0.1% 肺炎に注意が必要

標準的な手術による合併症の発生率については、日本胸部外科学会などが、毎年、統計をとっています。それによるとここ数年日本では、手術後30日(1カ月)以内に死亡につながるような重大な合併症の危険度は0.5%、私の勤務する静岡県立静岡がんセンターでは0.1%です。この数字は「まずおこることはないが、医療に100%はありえない」というレベルの数値です。
当施設では肺がんの手術前、患者さんやご家族に、主に次のような合併症がおこりうることを、文書と口頭でお知らせしています。
●出血
肺動脈や肺静脈といった太い血管が傷つくと大出血の危険性がありますが、安全な手術法を確立しており、実際にはほとんど発生していません。手術中の出血は肋骨周辺やリンパ節周辺の微小な血管からの出血がほとんどです。術後に胸腔ドレーンから少し血の混ざった液が出ますが、通常、輸血の必要はありません。
●肺瘻(ろう)(肺からの空気もれ)
肺葉を切除する際、残す肺葉の切り口を自動縫合器などで縫い合わせますが、このときの針穴から空気がもれることがあります。長く続くと肺がしぼんで、肺としての機能を失ってしまいます(気胸)。通常、術後数日のうちに自然にふさがりますが、ごくまれに再手術を要する場合もあります。
●不整脈
肺は心臓に近いため、肺の手術のストレスで心臓にも負担がかかり、一時的に不整脈がおこって、動悸(どうき)などを感じることがあります。
●傷口の化膿(かのう)
開胸時の皮膚表面の傷のみの化膿なら大きな問題になりませんが、肺葉を切除してできた胸のなかのすき間が化膿すると(膿胸)、治療が難しくなり、場合によっては再手術が必要になります。とくに糖尿病の患者さんは感染症がおこりやすく、重症化しやすいため注意が必要です。
●術後肺炎・無気肺
肺炎は重大な合併症であり、もっとも注意が必要です。術後、痛みなどのために痰(たん)の排出ができずにとどこおり、そこに細菌感染がおこって、残った肺に肺炎が生じることがあります(術後肺炎)。また、たまった痰などで肺がふさがれて、十分に広がらないこともあります(無気肺)。
治療のために、人工呼吸器を装着したり、気管を切開したりする手術が必要になる場合があります。痛みが強いと痰がうまく出せないため、適切な鎮痛薬の使用など疼痛(とうつう)管理を徹底させることが重要です。
さらに当施設ではこれらの予防を第一に考え、手術の前からリハビリテーションの専門家により腹式呼吸や痰を排出する訓練を行っています。術後、できるだけ早くベッドから離れて歩くことも予防に役立つため、早期離床を進めています。
●気管支断端(だんたん)瘻(気管支の切り口からの空気もれ)
肺とともに気管支も切除した場合、気管支の閉じ口から空気がもれることがあります。肺葉と違い、気管支のなかには痰、すなわち雑菌の汚染物質があるため、空気がもれると、一緒に痰の一部ももれ出て、胸のなか全体が汚染されてしまいます(膿胸)。さらには膿胸による膿(うみ)が気管支に入り込み肺炎もおこします。30年ほど前は手術をした人の1%ほどにおこっていましたが、現在では0.5%ほどになっています。
術後1週間ほどで発症する場合があるため、あまりに早期の退院は、こうした重大な合併症に対処できなくなる危険性を伴います。
●肺塞栓(そくせん)症
いわゆるエコノミークラス症候群です。主に下肢にできた血栓が肺まで流れ、肺の動脈が詰まっておこります。下肢のマッサージや血栓をできにくくする薬で予防するとともに、寝たきりなどの下肢を動かさない生活が引き金になるため、術後の早期離床が大切です。
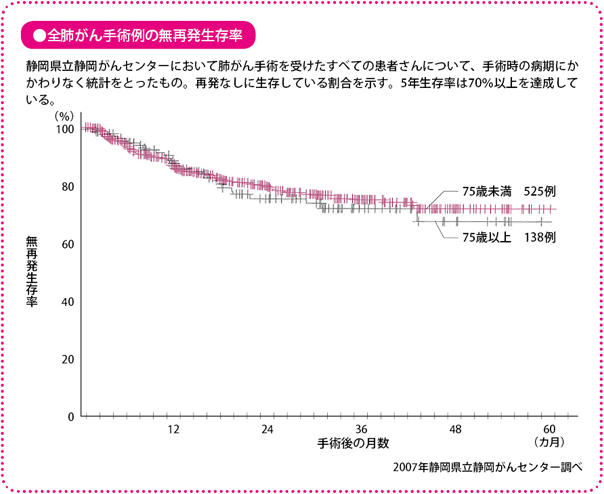
肺がん切除術後の5年生存率は70%以上

当施設での肺がんの切除術による5年生存率は、全症例を対象にしても70%以上を達成しており、病期がIA期の患者さんに限れば、ほとんど100%となっています。一般にはI期の患者さんだけでも80%前後というのが現状なので、良好な治療成績といえるでしょう。
退院後は、1週間、2週間、1カ月、2カ月、3カ月と徐々に間隔をあけながら通院してもらい、胸部X線撮影や胸部CTなどの検査を続けます。一般的には手術から3カ月後までにはほぼ通常の生活が送れるようになります。
病期がII~III期で手術を受けた患者さんには、全身のどこかに転移が潜んでいる危険性があるため、手術後に抗がん薬による治療を行います。
現在、手術後に抗がん薬を使って再発が減らせるのかどうかの臨床試験が行われていますが、これまでの成果では、10人に1人くらいの割合で再発を予防できているのではないかと推測されています。


