卵巣がん、初回治療後の経過観察と再発・転移したときの治療 再発までの期間が「6か月未満」か「6か月以上」かがポイント

2018.3 取材・文:町口充
卵巣は骨盤内臓器であるため、がんの早期発見が難しく、卵巣がんは見つかった時点で進行がんであることも少なくありません。再発・転移が起こりやすいがんでもありますが、卵巣がんは再発・転移しても薬の効き方に合わせてさまざまな薬物療法が考えられています。2018年1月には、再発卵巣がんの新しい治療薬も登場しています。再発・転移時の治療は化学療法が中心ですが、ときに手術によって良好な成績が得られるケースもあります。
進行卵巣がんでは、5年後の再発率が70%とのデータも
卵巣がんでは、初回治療が奏効して画像上にがんがなくなっても、半数以上の症例で再発・転移が起こります。再発は、がんが腹腔内に散らばって増殖する播種が圧倒的に多く、リンパ節に転移したり、肝臓や肺など他臓器に転移することもあります。
再発する時期は初回治療後2年以内が多く、とくにIII期、IV期の進行がんでは、2年以内に約55%、5年以内には70%以上が再発するといわれています。このため初回治療後は、最初の2年は2~3か月ごとに経過観察(フォローアップ)のための検査が行われます。そこで問題がなければ次の5年ぐらいまでは3~6か月ごとの検査、さらに問題なければ半年から1年ごとの検査で様子を見る、というのが一般的な流れとなっています。
経過観察中の検査では、症状の有無などを確認する問診と内診、および腟の中から超音波を当てて調べる経腟超音波検査をほとんどの場合に行います。
血液検査による腫瘍マーカーの測定も重要な検査の1つです。この検査は、体の中にがんが潜んでいると大量につくられる物質が血液中にどれだけ含まれているかを調べるものです。卵巣がんの代表的な腫瘍マーカーは「CA125」と呼ばれるもので、再発すると多くの場合、数値が上昇してきます。
さらに画像診断としてCT検査も行われますが、毎回ではなく半年~1年に1回、必要に応じて行われることが多いようです。CT検査で何らかの所見が得られた場合に、追加の検査としてMRIやPET-CTによる検査が行われることもあります。
毎回の検査で腫瘍マーカーの値が変動するのは患者さんにとって大きな気がかりとなるもので、不安を覚える人も多いですが、腫瘍マーカーの上昇だけでは再発の判断はつきません。海外の研究からは、腫瘍マーカーの上昇のみで再発と判断して治療を始めた場合と、腫瘍マーカーに加えて画像診断で再発を確認してから治療を始めた場合とを比較したところ、両者の治療効果に差はなかったと報告されています。
したがって経過観察中は、腫瘍マーカーの変動に一喜一憂しないことも大切です。腫瘍マーカーの上昇に加えて、腹水がたまっている、リンパ節の腫れによるしこりが見つかったなど、臨床的な所見や画像診断によって総合的に判断されてから、再発に対する最良の治療を行います。
初回治療から再発までの期間が「6か月以上」か「6か月未満」か
再発したときの治療内容は、初回治療が終わってから再発するまでの「期間」で決まります。具体的には、初回の化学療法が奏効して目に見えるがんがなくなってから、再発するまでの期間が6か月以上か、6か月未満かが重要です(図)。
なぜなら、初回治療では多くの場合、術後に化学療法が行われていますが、初回治療によい効果が得られた人ほど、初回治療終了から再発までの時間、つまり奏効期間が長く、再発時の治療で同じ抗がん剤を使って効果が得られる可能性は高いといえるからです。それに対して、初回治療終了から再発までの時間が短い人は、同じ抗がん剤による治療をしても効果が得にくいと考えられます。
再発までの期間が6か月未満の場合は、初回治療が一旦は効いたように見えますが、実は抗がん剤が効かなかった細胞が多く存在し、それが短い期間のうちにあらわれてきたために再発したと考えられます。次の治療で同じ抗がん剤による治療をしても効果はあまり期待できないため、治療法を変更します。
卵巣がんの初回治療では多くの場合、TC療法が行われます。これは、パクリタキセル(製品名:タキソール〔T〕)とカルボプラチン〔C〕(製品名:パラプラチン)を併用する治療法です。点滴による治療で、キードラッグとなるのがカルボプラチンです。この薬は、増殖が盛んな細胞のDNAと結合することでDNAの複製を阻害し、がん細胞の自滅(アポトーシス)を誘導することで効果を発揮します。
カルボプラチンは構造の中にプラチナ(白金)を含むため、プラチナ製剤と呼ばれています。これにより、初回治療から再発までの期間が6か月以上だった場合は、プラチナ系抗がん剤が効いたのだから「プラチナ製剤感受性」とされ、6か月未満だった場合はあまり効かなかったので「プラチナ製剤抵抗性」とされます。
両者の違いは治療成績にもあらわれています。再発治療開始までの期間が1年以上のプラチナ製剤感受性の患者さんは、再発後の奏効率が44~84%です。再発治療開始までの期間が6か月以内のプラチナ製剤抵抗性の患者さんの奏効率は10%以下と厳しい数字になっています。
図:再発卵巣がんの治療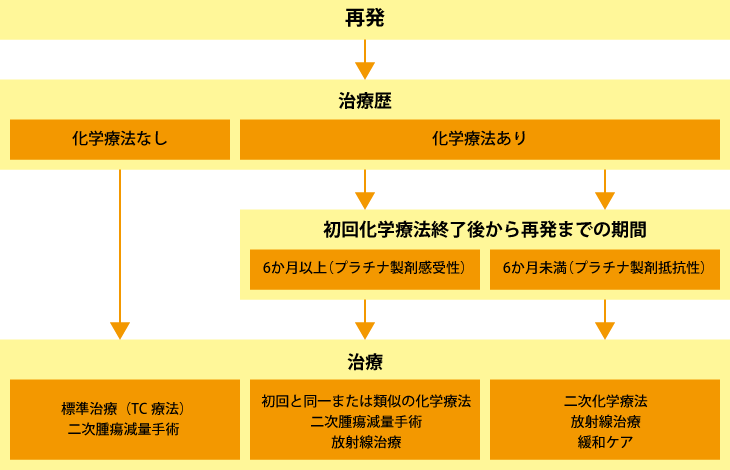
(出典:日本婦人科腫瘍学会「卵巣がん治療ガイドライン2015年版」より作成)
プラチナ製剤感受性ではTC療法のほか、新規の経口薬も登場
プラチナ製剤感受性の患者さんは、プラチナ系の薬がよく効くと考えられるため、通常は初回治療と同じTC療法が行われます。
しかし、パクリタキセルはしびれの症状が見られる末梢神経障害が高頻度で起こります。こうした症状が強くあらわれやすい人では、TC療法の2剤のうち、パクリタキセルを違うタイプの薬に変える場合がありますが、カルボプラチンは、毒性を軽くすることで副作用も比較的軽くした第2世代のプラチナ製剤のため継続します。
最近よく行われるようになった治療法では、代謝拮抗剤のゲムシタビン〔G〕(製品名:ジェムザール)とカルボプラチンを併用するGC療法、リポソーム化ドキソルビシン〔PLD〕(製品名:ドキシル)とカルボプラチンを併用したPLD-C療法があります(表1)。
ゲムシタビンは、増殖が盛んながん細胞に多く含まれる酵素を利用してがん細胞の増殖を抑える働きをする薬です。副作用としては、ほかの抗がん剤でもよく見られる、骨髄機能が抑制されて白血球などが低下する骨髄抑制のほか、吐き気・嘔吐、口内炎などの消化器症状が多いとされています。
リポソーム化ドキソルビシンは2009年に再発卵巣がんに適応追加された抗がん剤です。リポソームという超微小カプセルの中に封入された抗がん剤のドキソルビシンが、がん細胞の中で徐々に放出されるため、作用する時間が長く副作用も比較的軽いといわれています。
GC療法に、2013年から卵巣がんに使えるようになった分子標的薬のベバシズマブ〔BEV〕(製品名:アバスチン)を加えたGC-BEV療法も登場しています。べバシズマブは、がん細胞の増殖にかかわるVEGF(血管内皮細胞増殖因子)というタンパク質の働きを抑えることにより、がん細胞に栄養を与える新しい血管の形成を抑制する働きをします。
GC療法と比較した試験では、無増悪生存期間(PFS)を有意に延長したとの結果が出ています。ただし、ベバシズマブ特有の副作用として、大腸や小腸などの消化管に穴があくことがまれにあり、使用にあたっては注意が必要です。
さらに、2018年1月、プラチナ製剤感受性の再発卵巣がんの治療薬として承認された新薬がオラパリブ(製品名:リムパーザ)です。もともとBRCA1、BRCA2というがん制御遺伝子の変異により発症する遺伝性乳がん・卵巣がん症候群(HBOC)の薬として開発されましたが、プラチナ感受性の再発卵巣がんにも有効であることが確認されました。2018年4、5月ごろから使えるようになる見込みです。
オラパリブは経口薬であるため、自宅での服用が可能です。通院による点滴が必要なほかの薬と比べると、時間的制約などの患者さんの負担がかなり軽減される可能性があります。
表1:プラチナ製剤感受性の主な二次化学療法
- TC療法
薬剤:カルボプラチン〔C〕+パクリタキセル〔T〕
投与スケジュール:C、Tとも1日目に静脈点滴。3~4週間1コース - GC療法
薬剤:カルボプラチン〔C〕+ゲムシタビン〔G〕
投与スケジュール:Cは1日目、Gは1日目と8日目に静脈点滴。3週間1コース - PLD-C療法
薬剤:カルボプラチン〔C〕+リポソーム化ドキソルビシン〔PLD〕
投与スケジュール:C、PLDとも1日目に静脈点滴。4週間1コース - GC-BEV療法
薬剤:カルボプラチン〔C〕+ゲムシタビン〔G〕+ベバシズマブ〔BEV〕
投与スケジュール:CとBEVは1日目、Gは1日目と8日目に静脈点滴。3週間1コース - オラパリブ
投与スケジュール:1日2回連日内服
プラチナ製剤抵抗性の再発卵巣がんには、単剤による治療が基本
プラチナ製剤抵抗性の再発卵巣がんに対しては、QOL(生活の質)を下げずになるべく維持することが治療目標になります。がんの再発が引き起こすQOLの低下を改善するとともに、抗がん剤による治療がQOLを低下させないよう、毒性の少ない薬を使います。このため治療法は、2種類以上の薬を併用するような強い治療ではなく、初回治療とは異なる薬を使った単剤による治療が勧められます。
イリノテカン(製品名:カンプト/トポテシン)やゲムシタビン、リポソーム化ドキソルビシンなどを使うことが多いようです(表2)。イリノテカンは日本で開発された薬で、広範ながんに有効性が確認され用いられています。
ただし、これら単剤とベバシズマブを併用した上乗せ効果を検証する試験の結果では、単剤よりもベバシズマブを併用したほうが有意に無増悪生存期間を延長させたとの報告があり、今後の動向が注目されています。
また、がんの進行によって症状が生じた場合は、それを緩和するための治療も行っていきます。例えば、骨転移に対しては、放射線による治療で痛みを緩和したりします。また、再発卵巣がんでは、がんの増大や播種による圧迫から腸閉塞を起こすことがあり、そうなれば激しい痛みとともに食事ができなくなりQOLは著しく低下します。腸閉塞が起きたときは手術が有効なケースがあり、腸閉塞部位の切除やバイパス手術、人工肛門を造る手術を行うことがあります。
表2:プラチナ製剤抵抗性の主な二次化学療法
- イリノテカン
投与法:1、8、15日目に静脈点滴。4週間1コース
主な副作用:骨髄抑制、悪心・嘔吐 - ゲムシタビン
投与法:1、8、15日目に静脈点滴。4週間1コース
主な副作用:骨髄抑制、悪心・嘔吐 - ドセタキセル
投与法:1日目に静脈点滴。3週間1コース
主な副作用:骨髄抑制、疲労、食欲不振 - パクリタキセル
投与法:1日目に静脈点滴。3週間1コース
主な副作用:骨髄抑制、末梢神経障害、脱毛 - リポソーム化ドキソルビシン
投与法:1日目に静脈点滴。4週間1コース
主な副作用:骨髄抑制、手足症候群、口内炎 - エトポシド
投与法:1~21日目に内服、1週間休薬。4週間1コース
主な副作用:骨髄抑制、食欲不振、脱毛
再発・転移巣の完全切除が可能なら手術も選択肢に
再発後の治療では、手術で切除可能かどうかも考慮すべき選択肢の1つと考えられています。
「卵巣がん治療ガイドライン2015年版」によれば、再発に対する手術は十分なエビデンス(臨床試験の結果などによる科学的根拠)はなく、標準治療として推奨することはできないものの、初回治療と再発との間隔が一定期間以上の症例で、腫瘍の完全切除ができるようなケースでは、手術によって予後が改善される可能性があるとしています。
世界的ながん治療ガイドラインである「NCCNガイドライン」では、再発卵巣がんの手術をする条件として、初回治療と再発との間隔が少なくとも6か月あることとしているため、プラチナ感受性の患者さんが主な対象と考えられます。
例えば、手術の対象となるのは、転移がリンパ節だけに留まっている場合や、遠隔転移があっても肝臓に1か所だけ病巣がある場合です。つまり、転移がさまざまな箇所に広がらないで、単発で再発しているケースでは手術によって治療効果を上げることが可能となります。
卵巣がんは、再発しても化学療法が比較的効果を発揮する病気です。したがって、化学療法が再発時の第一選択肢とはなりますが、必ずしも再発したら化学療法しかないというわけではありません。可能性として、化学療法と手術とを組み合わせて考えることも大切であり、手術で取り切れるところは切除してしまうことも十分に考慮に入れていいでしょう。
プロフィール
石川光也(いしかわ・みつや)
2002年 国立埼玉病院産婦人科
2004年 米国The Burnham Institute留学
2006年 東京歯科大学市川総合病院産婦人科
2009年 国立がん研究センター中央病院婦人腫瘍科外来・病棟医長

