自分らしく生きて、がん化学療法を受ける ――患者さんへの質の高い意思決定支援と在宅療養支援への繋がり
岡山済生会総合病院 がん化学療法センター がん化学療法看護認定看護師 稲葉温子 さん
岡山済生会総合病院 がん相談支援センター がん相談員 上岡あゆみ さん



2021.8 提供●がんサポート
がん化学療法(薬物療法)では、治療の継続や効果、治療に対する満足度の向上に、患者さんとその家族に対する意思決定支援や在宅療養支援がきわめて重要な意味をもつ。これらを踏まえて、患者さんやその家族の支援を実施しやすくする医療体制も整備されつつある。
岡山済生会総合病院は、多職種が連携してこうした支援に積極的に取り組んでおり、通常より高い手術移行率や自宅で最期を過ごせる割合を達成している。岡山済生会総合病院内科主任医長の犬飼道雄さん、看護師の稲葉温子さん、がん相談員の上岡あゆみさんに、その取り組みを聞いた。
充実した日々を生きることで最大の治療効果を得ることができる
がん化学療法でよい治療成績を得るには、有効な抗がん薬をたくさん持ち、抗がん薬の副作用が表れにくい身体・耐えられる身体を作ればよい。副作用のなかでも血液毒性(白血球数など)は、がん化学療法を行う前の血液検査で明確に示される。したがって血液毒性の評価にブレが生じることはない。一方で副作用の中でも非血液毒性は、患者さんの実感と医療者の評価にギャップが生じやすい。例えば、吐き気が強くて食事がとれなくなっているのに、吐き気止めが処方されがん化学療法が続けられ、脱水症状や体重減少をきたして状態が悪くなってしまうことがしばしばある。
岡山済生会総合病院では、副作用の予防を行い、副作用を適切に評価し、対応するあたり前の徹底を多職種で目指している。耐えて耐えてがん化学療法をしても、それが本当に目指すところなのかと思う方は多いと思うし、そもそもそれではがん化学療法を続けることはできないし、効果も得ることができないと犬飼さんは言う。
さまざまな職種の医療者となんでも話すことがポイント
がん化学療法を行ってゆくと、手術など他の治療に移行できる方やがん化学療法の効果がなくなり、体力的に厳しくなりがん化学療法をやめる方がでてくる。
岡山済生会総合病院ではがん化学療法センターやがん相談支援センターが中心となり、地域を交えて、チーム医療による多職種連携で、患者さんやその家族が充実した毎日を過ごせるよう取り組んでいる。犬飼さんによると、患者さんやご家族に正しく情報が伝わり理解され、自らの意思を表出できるように多職種で支援すること(意思決定支援の質向上)がポイントで、成果も上がっているとのことである(図1)。
■図1 チーム医療による地域を交えた多職種連携
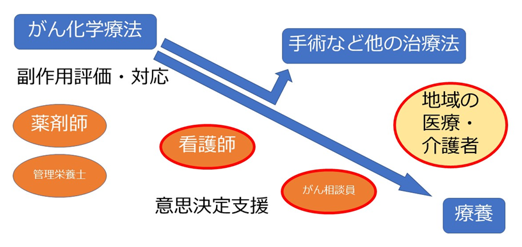
40%を超える手術・放射線治療への移行率
犬飼さんが同センターに赴任して、がん化学療法を行ったStage4大腸がん患者さんは100人で、年齢は65.0±11.3歳とのこと。一般的な治療が困難な患者さんがおられる実臨床のなかで、ざ瘡などの副作用がでる抗EGFR抗体を使ったがん化学療法を35人に、最近ではFOLFOXILI療法など強力な治療も11人に行うなどしている。また生存期間中央値(MST)は939日と最近の臨床試験並みで、がん化学療法後31人(38.8%)に手術、5人(6.3%)に放射線治療が行われていた。犬飼さんは一般病院としては比較的頑張っている方とのことだが、看護師の稲葉温子さんに聞いてみた。
「看護師、薬剤師、管理栄養士などもがん化学療法の副作用評価や対策・対応を行うことで、がん化学療法を中止・延期したり、抗がん剤を減量したりすることが増え、患者さんに不要な負担がかからないようにできるようになってきました。ただし私たちは副作用ではなく、患者さんやご家族を診るように心がけています。吐き気などの副作用がないことは大事ですが、おいしく楽しく食事がとれ、体調良く、仕事や子育てをしながら気分良く毎日が過ごせるように支援することが大事です。がんだからとかがん化学療法を行っているからであきらめている患者さんも多いのですが、あきらめることはないと思っていただけるよう努めています。また手術へ移行するときはがん化学療法の効果があるときが多いので、治療を変えることへの不安などがあります。人工肛門(ストーマ)を造設する可能性がある場合は抵抗を示されることもあります。そもそも意思決定はいつもあって、日頃の関わりが大切です。悩みを持った時に相談しようと思ってもらえないと始まりませんから。そして医療者が良いと思われる選択をさせる支援ではなく、まずは寄り添ってみることからはじめることが大切です」
平均の3倍以上を誇るがん在宅死亡割合
犬飼さんが、最近1年間に外来でがん化学療法を行った進行再発がん患者124人のうち41人が亡くなっているが、亡くなった場所の内訳をみると、自宅17人(42.5%)、当院緩和病棟9人(20%)となっている。がん患者の在宅(自宅+施設)死亡割合が全国で14.3%、岡山県で13.6%であることを考えると、同センターでの自宅死亡割合は平均よりも明らかに高い。
人生の最終段階の療養生活の状況や受けた医療に関する全国調査(厚労省、2018年度)によると、亡くなる前1カ月間の療養生活の質について、亡くなった場所が病院、施設、自宅、緩和ケア病棟(PCU)のいずれであったかに分けて尋ねたところ、痛み、からだの苦痛、おだやかな気持ち、望んだ場所のいずれの点でも自宅での満足度が比較的高く、自宅で受けた医療に対する全般的満足度も高かった(図2)。また、終末期医療に関する調査(厚労省、平成20年)によると、終末期の療養場所としてどこを希望するか尋ねると、医療機関あるいは緩和ケア病棟が20~30%に対し、自宅は約60%と多かった(自宅で療養して、必要になれば医療機関や緩和ケア病棟を利用したいという回答も含む)。ただ、一般の人の中には、介護してくれる家族に負担がかかる、症状が急変したときの対応に不安がある、実現困難を感じている方も多い。
この結果について犬飼さんは「患者さんやご家族が不安を感じていることに対して、医療者が『そうだね、不安だね』といって終わりにしてしまうのか、それとも『医療とか介護にこういう仕組みがあって、不安は現実のものにはならないから、大丈夫、やってみようよ』と、背中を押してあげれるのかで、答えは大きく違ってくるのではないか」と、意思決定支援における質の向上が、療養に大きな影響を及ぼす可能性があることを指摘する。そして「ある程度の期間、安定した介護状態を想定した公的介護保険にこだわらず、患者さんやご家族の求める在宅療養支援の確立が不可欠」と付け加えた。
では、同センターでは実際に意思決定支援や在宅療養支援をどのように行っているのだろうか、そのポイントはどこにあるのだろうか。
■図2 人生の最終段階の療養生活の状況や受けた医療に関する全国調査(厚労省、2018年度)

患者さんが自分で決めたと思える選択をできるよう手伝う
看護師の稲葉温子さんは、「療養における様々な選択の中心にいるのは、医療者ではなく患者さんであるということを常に意識して、関わっている。看護師は、患者さんと最も早くから最も近くで関わることが多い職種であり、患者さんとご家族の思いを拾い上げ、それを他の職種に伝える橋渡しの役割を果たすことが重要と考えている」と語る。
診療の初期から患者さんとの人間関係を構築し、いざというとき、副作用の管理や意思決定支援に関われるようにしておく。 意思決定をするときには、いろんな選択肢の中から患者さんが〝自身で決めた〟と思える選択をすることがきわめて重要で、そのことが今後治療を続けていくことや、療養生活を過ごしていくことへの力になる。意思決定は難しいことも多いが、看護師は、患者さんに寄り添い、途中休憩もしながら、しっかり話を聞いて、患者さんが納得して自分で決めたと思えるようお手伝いする。決めたあとも、それでよかったと認めてあげ、引き続き支援していくことが大事である。実際、「よく決めましたね」と、ひと言かけられるだけで、気持ちが救われて楽になり、前向きに治療に取り組もうという自信につながったという患者さんもおられるという。
栄養や運動のサポートについても、患者さんの生き方、生活、食事、仕事、過ごし方などをよく知った上で、足りないところ、サポートしたほうがよいところがあれば、他の職種のスタッフと相談しながら提案していく。患者さん一人ひとりの生活に合わせた、無理なく取り入れられ継続しやすい方法を、患者さん自身と一緒に考えていくことが大切。もちろん、具合が悪くなってからではなくて、具合が悪くならないようにサポートすることが基本であり、患者さんのちょっとした変化に気づけるよう、普段から表情や歩き方など、よく観察しておくことも、早期介入につなげられるポイントであるという。
がん相談窓口を気軽に利用してほしい
ソーシャルワーカーの上岡あゆみさんは、がん相談員として、がん相談支援センターで、治療や療養に関することから医療費、就労、今後の生活に関する心配ごとまで、がんに伴うさまざまな質問や不安の相談に応じている。
患者さんが相談窓口を訪れる時期は、診断前から治療中、療養の最終段階などさまざまであり、自ら相談に来られる方や、医療者からの紹介で来られる方、家族のみで来られる方もいる。がん相談支援センターは、他院の患者さんでも利用できる。セカンドオピニオンを受けたいという方や、緩和ケア病棟について知りたいという方の相談にも対応している。匿名での相談も受け入れてくれる。
在宅で療養生活を送っている方の相談にも乗っており、なるべく自宅で最後まで療養したい方には、活用可能な社会保障制度・サービスについて情報提供したり、その方が暮らす地域の訪問診療や訪問看護を紹介し、自院通院中の患者さんの場合には関係機関と連携を図りながら支援している。現在、同センターでは仕事と治療の両立を支援するための体制作りも進めている。その他、がんサロンを開催し、患者さん同士が交流できる場も設けている。
近年、がん相談窓口を設置している病院は増えており、患者さんとその家族にとってはとても心強いはずだが、現在のところ残念ながらその利用者はあまり多くない。がん拠点病院の患者さんのうち相談窓口を利用する割合は7.7%(厚労省調査、2015年)にとどまっている。
上岡さんは「ひと昔前、がんは死に直結するイメージの強い疾患だったが、今は医学が進歩して、長く付き合っていく病気へと変わっている。だからこそ、生活の基盤をきちんと整えて、地域で安心して過ごせるように考える必要がある。長く付き合う病気だからこそ、医療費の心配を抱えている方も多い。そして、患者さんやご家族は療養の過程で様々な選択を迫られる場面があるが、状況に応じてその思いは変わるし、一度決めたとしても気持ちが揺れるのは当たり前のこと。ひとりで不安や疑問、悩みを抱えこまずに、ぜひがん相談支援センターを気軽に利用してほしい。」と呼びかけている。
いつもある意思決定を医療者に相談する習慣を身につける
■図3 加齢に伴う自立度の変化(がん vs. 心・肺疾患末期 vs. 認知症・老衰)
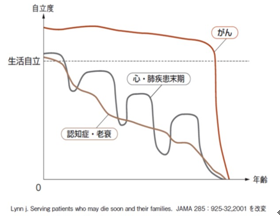
一般に、がん患者さんは亡くなる直前までかなり元気だが、最期の数カ月間で生活自立度が落ちてしまうことが多く、心・肺疾患末期や認知症・老衰とは明らかに異なる経過をとる(図3)。がんは介護期間が短く総介護量も少ないが、医療的介護(鎮痛など)や身体的介護(排泄や食事など)の割合が比較的大きく、また状態が多彩に変化し介護の内容や量が変わりやすい。生活自立度が落ちる前に在宅療養支援の準備が必要なこともあり、在宅死亡割合は高くない。
同センターでは、手術への移行率や自宅死亡割合がかなり高い。この点について犬飼さんは「がん化学療法を通じて、副作用評価、手術などへの治療変更、在宅療養支援の確立など、さまざまな意思決定に多職種が連携して関われるようになることを目指し、助け合い、スキルアップしたことにより達成できた」と指摘する。診察中やがん化学療法中に、副作用だけではなく不安や悩み・希望を、医療者が親身になって聞いて、アドバイスし、解決にむけて動いたなら、頼らない患者さんやその家族はいないだろう。こういった関係性があれば、なかなか生活自立度も落ちないだろうし、生活自立度が落ちる前に落ちたときの話もできるだろう。また笑顔で犬飼さんは続けた。「がん化学療法をやめて療養生活になるとき、患者さんやご家族は『済生会に戻ってくるかもしれないからよろしくお願いします』とおっしゃるんですが、ほとんどの方が戻ってこられません。療養生活の準備がきちんとできているので、不安もなくて、やっぱり家がいいんです。ただ私たちは外来で在宅療養支援を行っているのですが、加算が認められていないので実は大変なんです。しかし多職種がしっかり在宅の多職種と連携をとって、引き続き意思決定支援を在宅でも継続できているんです。患者さんやご家族のために、輪は拡がるんです」取材・文●「がんサポート」編集部
がんと栄養相談窓口
がん患者さん、そのご家族のためのがんと栄養の相談窓口です。気軽にご相談ください。
- どんなレシピがあるのか知りたい
- 必要な栄養って何?
- カロリーはどのくらい?・・・など


