脳腫瘍の治療・膠芽腫
膠芽腫と診断された際の、治療選択と治療法を紹介します。
膠芽腫とは
膠芽腫は、神経細胞を支持するグリア細胞から発生する神経膠腫の中でも最も悪性度が高い脳腫瘍で、グレードは4です。前病変がなく発生する原発性膠芽腫と、グレード2~3の神経膠腫が悪性化した続発性膠芽腫があります。続発性膠芽腫では、IDH1/2遺伝子変異が多く認められることが、近年明らかになっています。
膠芽腫の予後因子
膠芽腫の予後は、「年齢」「術前全身状態」「手術摘出度」「術後状態」の4つの因子により、「クラス3」「クラス4」「クラス5」の3つに分類されます。米国Radiation Therapy Oncology Group(RTOG)の研究によるとこの分類では、クラス3の生存期間の中央値は17.1か月、クラス4は11.2か月、クラス5は7.5か月とされています。各クラスの基準は、下記表の通りです。
RPA scoring system
| クラス | 年齢 | 術前全身状態 | 手術 | 術後状態 |
| クラス3 | 50歳未満 | 90%以上 | ||
| クラス4 | 50歳未満 | 90%未満 | ||
| 50歳以上 | 70%以上 | 部分・完全切除 | 就労可能 | |
| クラス5 | 50歳以上 | 70%以上 | 部分・完全切除 | 就労不能 |
| 70%以上 | 生検のみ | |||
| 70%未満 |
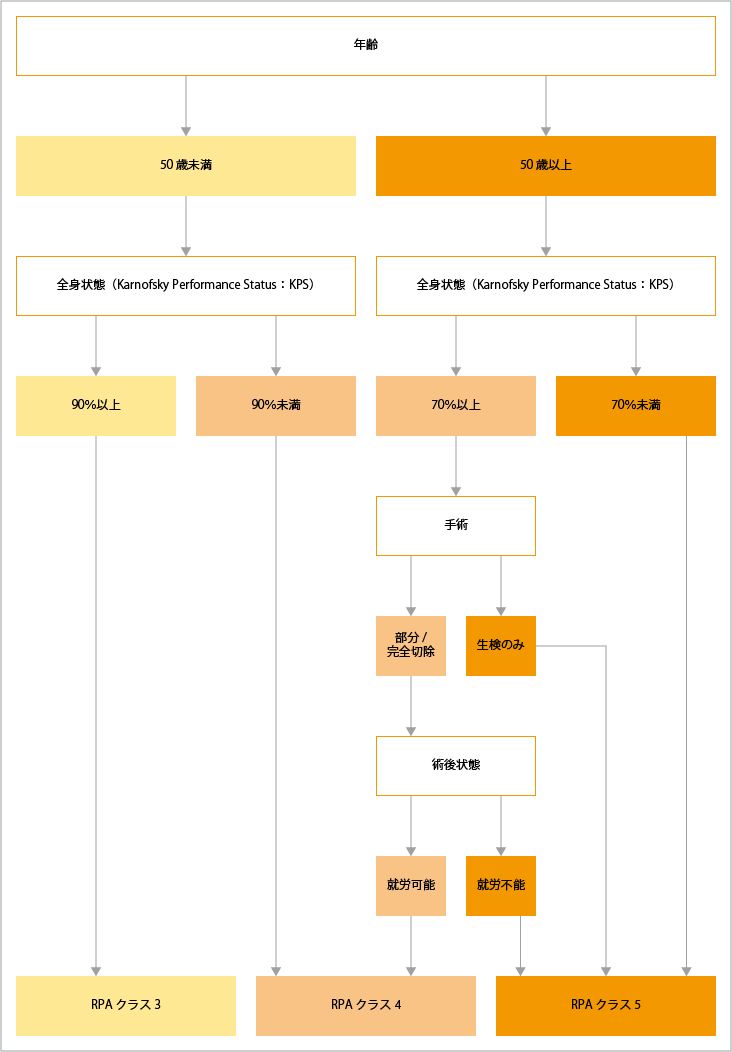
出典:日本脳腫瘍学会 日本脳神経外科学会 脳腫瘍診療ガイドライン2019年版.1.成人膠芽腫.膠芽腫の予後因子.図1より作成
Karnofsky パフォーマンスステータス
| スコア | 患者の状態 | |
| 正常の活動が可能。特別な看護が必要ない | 100 | 正常。疾患に対する患者の訴えがない。臨床症状なし |
| 90 | 軽い臨床症状はあるが、正常活動可能 | |
| 80 | かなり臨床症状あるが、努力して正常の活動可能 | |
| 労働することは不可能。自宅で生活できて、看護はほとんど個人的な要求によるもの。様々な程度の介助を必要とする | 70 | 自分自身の世話はできるが、正常の活動・労働することは不可能 |
| 60 | 自分に必要なことはできるが、ときどき介助が必要 | |
| 50 | 病状を考慮した看護および定期的な医療行為が必要 | |
| 身の回りのことを自分でできない。施設あるいは病院の看護と同等の看護を必要とする。疾患が急速に進行している可能性がある | 40 | 動けず、適切な医療および看護が必要 |
| 30 | 全く動けず、入院が必要だが死はさしせまっていない | |
| 20 | 非常に重症、入院が必要で精力的な治療が必要 | |
| 10 | 死期が切迫している | |
| 0 | 死 |
出典:Karnofsy DA.et al.Cancer1948:1(4):634-56より作成
膠芽腫の治療
同じ神経膠腫でもグレード2の「星細胞腫」や「乏突起膠腫」に対しては、手術または「手術+化学療法」「手術+放射線治療」が行われます。グレード4の「膠芽腫」に対しては、「手術+放射線治療+テモゾロミド(抗がん剤)」による治療が行われます。
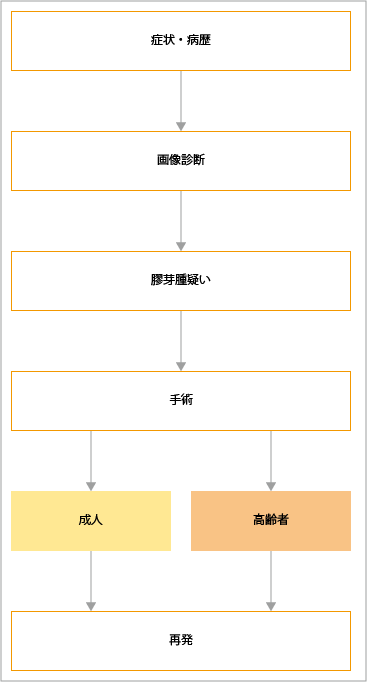
出典:日本脳腫瘍学会 日本脳神経外科学会 脳腫瘍診療ガイドライン2019年版.1.成人膠芽腫.フローチャートより作成
手術
膠芽腫に対する初期治療として、麻痺や言語障害などの後遺症を起こさない範囲で、できるだけ多くの腫瘍を摘出する手術が行われます。そのため、手術中に腫瘍の立体的な位置や周囲の脳組織との位置関係を確認することが重要となります。
手術では、3次元的な画像として腫瘍の浸潤や位置を確認できる「ニューロナビゲーションシステム」という手術支援機器が使われます。また、半導体レーザー光で赤く発光する「5-ALA」という蛍光する薬剤を投与して行う手術法があります。この手術では、腫瘍の取り残しがないかを確認することができます。
さらに、全身麻酔で開頭し腫瘍を露出した後に麻酔を切り、患者さんを覚醒状態に戻して行う覚醒下手術が行われます。脳自体には痛みを感じる器官がないため、麻酔をかけなくても痛みを感じることはありません。患者さんと会話をしながら手術を行うことで失語や麻痺の確認をしながら、また、脳波のモニタリングにより神経機能をチェックすることで機能を温存しながら、可能な限り腫瘍を摘出することができます。覚醒下手術の実施は、技術認定された施設に限られます。
PDT光線力学療法
PDT光線力学療法は、腫瘍や新生血管に集まる光感受性物質を投与した後、腫瘍にレーザー光を照射することで、光感受性物質が化学反応を起こし、がん細胞を破壊する治療法です。手術で摘出できなかった場合に、行われることがあります。
放射線治療
膠芽腫に対する放射線治療は、手術で可能な限り腫瘍を摘出した後に行われます。70歳以下の患者さんに対して、1日1回2Gyを週に5日間、6週間かけ合計60Gyの線量照射が推奨されています。
化学療法
膠芽腫に対する化学療法では、手術後に放射線治療と併用してテモゾロミド(製品名:テモダール)が使われます。18歳~70歳の患者さんに対しては、テモゾロミドを放射線治療期間中と放射線治療後に投与する「Stuppプロトコール」という治療法が推奨されています。
Stuppプロトコール
(1)放射線治療中、テモゾロミド75mg/m2を放射線治療終了まで49日間を上限として連日内服
(2)放射線治療終了日から4週間の休薬期間を設ける
(3)テモゾロミド150~200mg/m2を5日間内服、23日間休薬とし、28日を1サイクルとして維持化学療法を6サイクル行う
また、Stuppプロトコールにベバシズマブ(製品名:アバスチン)を併用することがあります。
交流電場腫瘍療法
交流電場腫瘍療法で使われる医療機器は、交流電場腫瘍治療システム(製品名:NovoTTF-100A システム)というもので、オプチューンと呼ばれています。低強度の交流電場(電気的な力が作用する空間)を脳の中に発生させ、電場の力によって、急速に増殖している腫瘍細胞内の微小管(分裂に関係する部分)に影響を与え、細胞分裂を阻害して腫瘍細胞を死滅させる侵襲性の低い治療です。
電場を発生するジェネレータが入ったバッグを背負い、ケーブルでつながったアレイというシートを、頭髪をきれいに剃った頭皮に貼り付けて使用します。交流電場腫瘍治療システムの適応は、テント上(小脳より上)膠芽腫の成人患者さんで、手術や放射線治療後の治療として行われることがあります。
膠芽腫の再発治療
再発膠芽腫に対する治療は、手術、化学療法、放射線治療から、病態に応じて選択されます。
手術
再発膠芽腫に対する再摘出術は、腫瘍による症状の軽減、ステロイド投与量の減量、併用する追加治療の効果を上げる、などにつながるとされていますが、再発膠芽腫に対する再手術の意義は確立されていません。
再発後に再摘出術を受けた患者さんを「予後不良」「予後中間」「予後良好」の3つのグループに分類した研究報告では、「予後良好」と「予後中間」の2つのグループで比較的長期生存が可能であったことから、この2つのグループに分類される患者さんに対しては、再摘出術を考慮すべきとする考えもあります。
脳腫瘍診療ガイドライン2019年版では、「症例によっては、再発膠芽腫に対して再手術を考慮してもよい」と記載されています。
化学療法
再発膠芽腫に対して、全身・局所化学療法が考慮されます。使用が検討される薬剤は、以下の通りですが、日本では未承認薬を含む臨床試験中のものもあり、今後の研究次第とされています。
- テモゾロミド通常量
- テモゾロミド増療法
- ニトロソウレア系薬剤(ニムスチン、ロムスチンなど)
- インターフェロン-β
- カルムスチン徐放性ポリマー
- ベバシズマブ
- プラチナ製剤
- ウイルス療法薬テセルパツレブ
テモゾロミド通常量
通常量のテモゾロミドは、未治療の再発膠芽腫に対する有効性を評価した臨床試験で、有効性が認められ、再発の悪性神経膠腫に対して保険適用されています。通常、成人では1回150mg/m2を1日1回連日5日間服薬し、23日間休薬します。この28日を1クールとして、次クールでは1回200mg/m2に増量することができます。
ウイルス療法薬テセルパツレブ
ウイルス療法薬テセルパツレブは、悪性神経膠腫の適応で、2021年6月に再生医療等製品として国内承認(条件・期限付き)されました。放射線治療とテモゾロミドの治療歴がある患者さんが対象です。
テセルパツレブは、単純ヘルペスウイルス1型の、3つのウイルス遺伝子を人工的に改変してつくられた第3世代の治療用ウイルスで、がん細胞でのみ増殖し正常細胞では増殖しないように改変されています。テセルパツレブが、がん細胞で増殖する過程でがん細胞だけを死滅させ、さらに増殖したウイルスは周囲にあるがん細胞に感染し、次々にがん細胞を破壊します。また、がん細胞を破壊する過程で、がん細胞を攻撃する免疫を刺激することから、投与部位から離れたところにあるがん細胞にも効果が期待されています。
放射線治療
再発膠芽腫に対する放射線治療では、局在した病変のコントロールを目的に、定位放射線照射が考慮されます。
参考文献:
日本脳腫瘍学会 日本脳神経外科学会 脳腫瘍診療ガイドライン2019年版.金原出版
日本脳腫瘍学会 日本脳神経外科学会 臨床・病理 脳腫瘍取扱い規約第4版.金原出版
再生医療品等製品デリタクト注添付文書

