乳がんの遺伝子検査 – オンコタイプDX、マンマプリントの有効性と課題

- 明石定子(あかし・さだこ)先生
- 昭和大学医学部乳腺外科学教室 准教授
1965年兵庫生まれ。90年東京大学医学部医学科卒業。同大学医学部付属病院第三外科、国立がん研究センター中央病院乳腺外科を経て、2011年より現職。
本記事は、株式会社法研が2011年11月25日に発行した「名医が語る最新・最良の治療 乳がん」より許諾を得て転載しています。
乳がんの治療に関する最新情報は、「乳がんを知る」をご参照ください。
遺伝子検査:オンコタイプDX、マンマプリント
がん細胞の特性を遺伝子レベルで解析する検査です。 抗がん薬の有効性を予測し、手術後の薬物療法をより効果的に行うことができます。現在行われている検査は「オンコタイプDX」と「マンマプリント」の2種類です。
がん細胞の遺伝子を解析しオーダーメイド治療をめざす
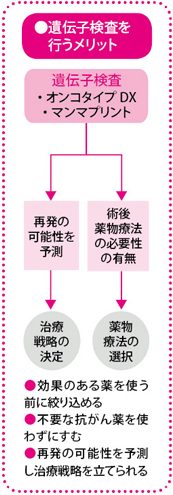
早期の乳がん治療では、手術後の再発を予防するために、全身にあるかもしれない、目に見えないがんの転移を叩く薬物療法を行うのが一般的です(手術前にすることもあります)。
この術後薬物療法を進めるにあたっては、その患者さんがどのくらい再発する可能性があるかを予測したうえで、薬物療法そのものが必要なのか、また、必要だとしたらどの薬を使えばよいのかなどを慎重に検討します。再発の可能性を左右する病理学的要因としては、リンパ節に転移があるかどうか、がんの性格(ホルモン受容体、悪性度、HER2の状態)、がんの大きさなどが挙げられます。
乳がんの再発と抗がん薬の効果を予測する
2年に一度、乳がんの専門家が集う国際会議(ザンクトガレン国際乳がん会議)では、これらの要因の組み合わせによって、再発の確率を判断し、その確率ごとに患者さんのグループ分けを行い、抗がん薬をはじめ、再発予防にはどの薬を選択すればよいかといった指針が示されます。
具体的には、HER2が陽性のタイプにはトラスツズマブ(商品名ハーセプチン)を用いるとか、ホルモン受容体が陽性タイプならホルモン療法薬を用いるといった内容が発表され、日本でも多くの施設がそれを参考にして治療方針を立てています。
そのほか、アジュバントオンラインというホームページやNCCN(アメリカの代表的な21のがんセンターによって結成されたガイドラインを策定するための組織)のガイドラインなどを参考にすることもあります。いずれも、臨床病理学的な要因をもとに判断します。
これらの指針で抗がん薬による治療が必要とされていた患者さんのなかには、ホルモン療法だけでも十分再発を予防できる患者さんが含まれていることがあり、それを効率よく、どのようにして特定するかが、ここ数年の大きなテーマとなっています。できるだけメリットの期待できる患者さんに限定して治療を行い、不要な治療をせずにすませることが理想ですが、現時点ではそれを100%の確率で予測できる決め手はありません。
とくに、再発の可能性を予測する際に考慮する要因としては、先ほど述べたように、がんの病理組織的な状態をもとにすることが多いのですが、実際には、これらの判定基準は国際的に統一されておらず、病理を担当する医師や各施設の判断に任せられているのが現状です。
そこで、一定の基準のもとに、より精密にがんの再発を予測する手段として、近年期待されているのが、遺伝子を解析する検査です。
これは、患者さんの乳がんのがん細胞を遺伝子レベルで解析して、再発の確率を予測し、同時に抗がん薬の有効性を判断しようというものです。一定の方法に基づいて行われ、検査を担当する人間によって結果が違うということもありません。こうした検査により、患者さんの状態に合わせたオーダーメイドの治療の可能性がさらに広がってきたといえます。
日本でできる遺伝子検査は2種類ある
現在わが国で受けられる、術後の再発リスクを予測し、抗がん薬治療の必要性を判断するための遺伝子検査は二つあり、どちらも海外の会社が行っているものです。一つは、アメリカで保険適用になっている「オンコタイプDX(Oncotype DX)」と、もう一つはアメリカ食品医薬品局(FDA)の承認を受けている「マンマプリント(Mamma Print)」です。
それぞれの、対象となる患者さんや評価方法について解説します。

21種類の遺伝子を調べるオンコタイプDX

オンコタイプDXはアメリカの会社(ジェノミックヘルス社)が開発した検査で、再発にかかわる21種類の遺伝子の発現状況を解析し、10年以内に再発するかどうか、その確率を予測します。検査の結果は、再発スコアとして0~100の数値で点数化され、18未満は低リスク、18以上31未満は中間リスク、31以上は高リスクと分類されます。
再発スコアの結果から、高リスクの患者さんには、再発予防として抗がん薬治療を行い、低リスクの患者さんではホルモン療法薬のみ行う、といった治療方針の目安にすることができます。
この検査を受けられるのは、病期でステージIIIまでの乳がんで、ホルモン受容体は陽性、わきの下のリンパ節に転移がない、もしくは、閉経後でわきの下のリンパ節転移が3個以内の患者さんです。
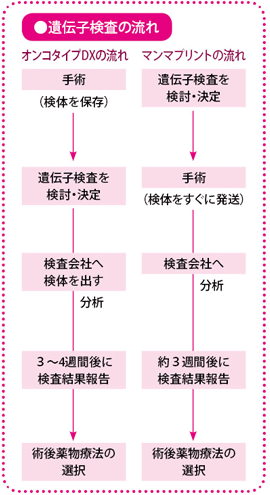
この検査では、保存加工した乳がん組織(ホルマリン固定された検体)を使います。検査会社に送るときの準備も簡単で、過去に受けた手術で切除した乳がん組織(保存されたもの)を調べてもらうことも可能です。
オンコタイプDXの有効性を確認する
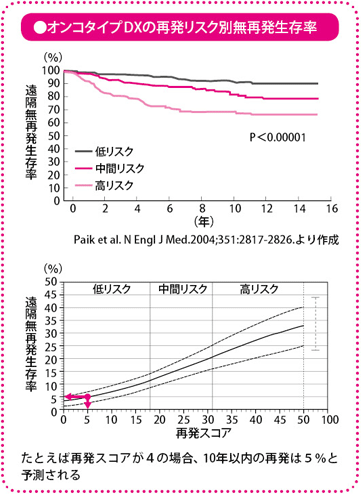
オンコタイプDXの有効性については過去に行われ、すでに治療結果がわかっているいくつかの大規模な臨床試験の乳がん組織を用いて調べられています。それぞれの再発スコアから、リスク分類(高リスク、中間リスク、低リスク)をしてみると、実際の再発率と呼応しており、しかも、これまで再発の予測に用いていた年齢やがんの悪性度やがんの性格などの条件より、より正確に再発率が反映されることが明らかになりました。
また、抗がん薬の治療効果については、再発スコアが高リスクの患者さんだけで再発を予防する効果があり、中間リスク、低リスクの患者さんでは効果が認められないという結果が出ており、これが、治療方針の根拠となっています。
現在、中間リスク(再発スコア11~25)の患者さんに対して、再発予防のために抗がん薬を用いるべきかどうかを検証する臨床試験がアメリカで進行中です。
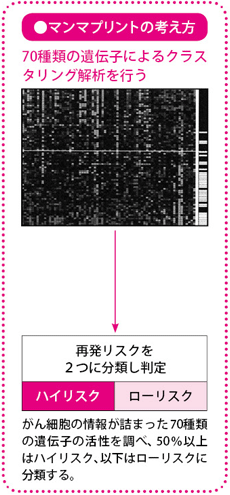
70種類の遺伝子を調べるマンマプリント
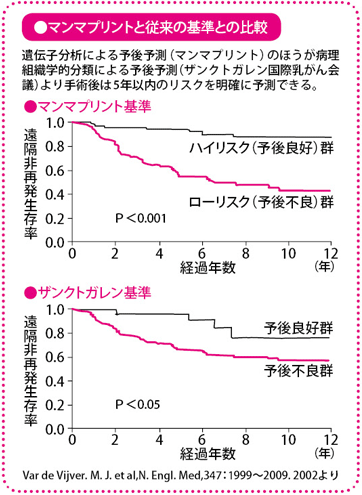
マンマプリントはオランダの会社(アジェンディア社)が開発した検査で、再発にかかわる70種類の遺伝子のパターンを調べることによって、手術後5年以内の遠隔転移のリスクを予測します。結果はハイリスクとローリスクの2グループに分かれ、ハイリスクとなった場合、抗がん薬治療が強く勧められるとしています。
検査の対象となるのは、早期乳がんで、わきの下のリンパ節転移が3個までの患者さんです。閉経の有無やホルモン受容体の陰性・陽性は問いません。
検査のための乳がん組織は何も加工されていないものが必要なので、事前に採取したものではなく、手術で取った新しい組織に限られます。それを専用のキットで採取、保存したうえで、海外に送ります。オンコタイプDXとは異なり、以前に採取した組織は使えません。そのため、手術を行う前のタイミングで、検査を受けるかどうかを決めておく必要があります。
現在、ヨーロッパでは、これまでの臨床病理学的な条件によって行ったリスク分類と、マンマプリントによるリスク分類とで結果が一致しなかった場合に、抗がん薬の治療が必要かどうかを検討する臨床試験が進行しています。
抗がん薬治療を迷う患者さんの判断材料となる
実際の検査の流れについて、私が経験したオンコタイプDXの例を紹介します。
乳がんの手術後、病理検査の結果が出てくるまで約1カ月かかります。その結果によっては、ホルモン療法薬だけでよいのか、抗がん薬の治療を上乗せすべきかどうかで、迷う患者さんもいます。そうした場合、オンコタイプDXという検査があることを伝えます。
この検査によって、再発リスクが予測でき、抗がん薬の治療の必要性を判断できること、自費診療であるために高額の費用がかかること(約45万円)などを含め、期間や実際の流れを説明し、そのうえで希望された患者さんにのみ、検査を行うことになります。
実際に遺伝子を解析するのは海外の会社です。患者さんの乳がんの組織の一部を、その会社に送り、分析してもらいます。輸送の時間も含め、結果が出るまで3~4週間かかりますが、その間は、手術後の薬物療法は行いません。検査会社から結果が戻ってきた時点で、それを検討し、抗がん薬治療をするかどうかを決めます。
私が2011年9月まで勤務していた国立がん研究センター中央病院では、2009年から始め、これまでに9人の患者さんが検査を受けています。
検査を受け入れ、治療に前向きになる患者さんも
私がこれまで直接かかわったのは5人の患者さんで、4人が低リスク、1人が高リスクという結果でした。高リスクの患者さんは、もともと抗がん薬による治療が必要と思われていましたが、検査前は患者さん本人が、治療を拒否されていました。結果を知って、しっかり治療をしていこうと患者さんの意識に変化がみられました。
判断が難しいのは中間リスクの患者さんです。現段階では、中間リスクについての抗がん薬治療の必要性については結論が出ていないので、検査を受けるにあたっては、事前に、中間リスクという結果だった場合の治療法選択についてよく話し合っておく必要があります。
オンコタイプDXの場合、それぞれのリスクになる割合は、低リスク、中間リスク、高リスク=5対2対3です(マンマプリントはハイリスクが6、ローリスクが4)。

乳がんの遺伝子検査、今後の課題は?
これらの検査は、海外の大規模な臨床試験の結果に基づき、妥当性が検証されています。日本ではまだ健康保険の適用になっておらず、高価な検査費用がかかります。高額な費用と実施施設の少なさが課題
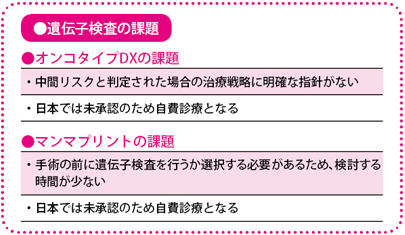
現在のところ、日本において、これらの検査の問題点は、費用が高額という点でしょう。どちらも健康保険が適用されず、自費診療となり、オンコタイプDXは約45万円、マンマプリントは約30万円かかります。
これだけの費用に見合う結果が得られるかどうかは、患者さんの価値観ともかかわってくるでしょう。オンコタイプDXでは、中間リスクという、いわばグレーゾーンの結果になる可能性もあるので、より慎重な検討が必要です。
また遺伝子検査を行う施設も限られているのが実状です。
抗がん薬治療を行う患者さんのふるい分けが可能に
従来は、効果がないのに抗がん薬が必要というリスク分類に入ってしまう患者さんが、これらの検査によって、さらにふるい分けが可能になっています。つまり、より効果の期待できる患者さんだけを選別して、抗がん薬治療を行う個別化治療を進めることができるようになっています。
大きな目で見れば、薬の副作用など患者さんの負担を減らすQOLの向上という側面からも、また、高価な抗がん薬を無駄に使わないという経済的な側面からも、医療に貢献できる検査といえるでしょう。患者さんの乳がん組織、およびその分析結果の蓄積は、今後の臨床研究にも役立つと考えられます。

