肝臓がんの治療方針、治療の特徴は?進行度と治療法の選択は?

- 高山忠利(たかやま・ただとし)先生
- 日本大学医学部 消化器外科教授
1955年東京都生まれ。日本大学医学部卒業。同大大学院医学研究科外科学修了後、国立がん研究センター中央病院外科医長、東京大学医学部肝胆膵移植外科学助教授を経て、2001年から日本大学医学部消化器外科学教授、現在に至る。肝臓手術に心血を注ぐかたわら(2008~2010肝臓手術数全国1位)、論文執筆にも余念がない(英文論文計416編)。主な役職に、日本肝臓学会理事、日本外科学会評議員、日本消化器外科学会評議員、日本肝胆膵外科学会評議員、日本肝癌研究会常任理事ほか多数。
本記事は、株式会社法研が2012年12月25日に発行した「名医が語る最新・最良の治療 肝臓がん」より許諾を得て転載しています。
肝臓がんの治療に関する最新情報は、「肝臓がんを知る」をご参照ください。
肝臓がんの治療方針
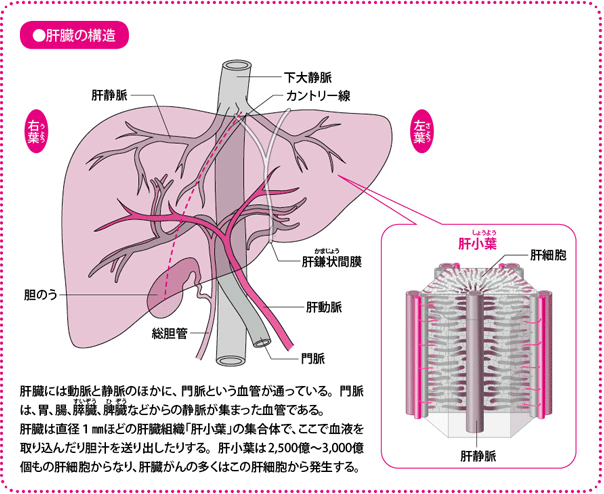
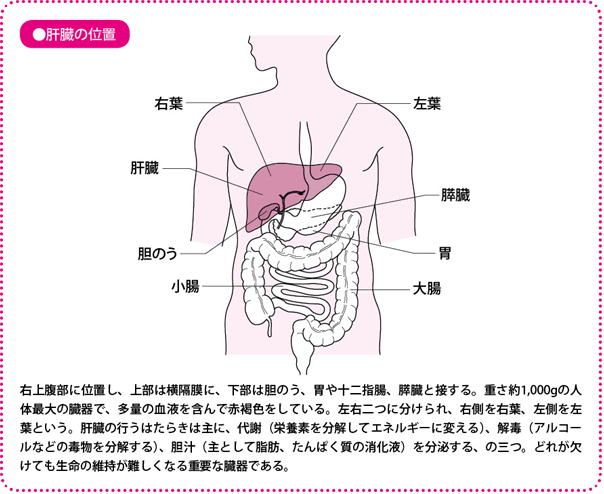
体内で最も大きく血管が豊富な臓器
肝臓は、体の中で最も大きな臓器で、大人では重さ1,000gほど(一般的に、体重×20g)になります。右の上腹部に位置し、肋骨(ろっこつ)に守られていて、上は横隔膜、下は胃や十二指腸に接しています。解剖学的には、肝鎌状(かまじょう)間膜を境に左右に分けられていますが、手術など実際の治療にあたっては、カントリー線(中央線)と呼ばれる、下大静脈と胆のうを結ぶラインで分け、左を左葉(さよう)、右を右葉(うよう)としています。
肝臓はまた、「血の固まりでできている」といわれるほど、血液が大変豊富な臓器です。
肝臓の血管としては、消化管から送られてきた血液を集めた「門脈」、肝臓に栄養や酸素を送る「肝動脈」、肝臓から流出する血液を心臓に送る「肝静脈」という太い血管が3本あり、それらの血管から枝分かれした毛細血管が無数に張り巡らされています。
この血管の多さが、肝臓がんの手術を難しくするところです。
このように肝臓に多くの血管が存在するのは、代謝や解毒などにかかわる多くの役目を担っているからです。その役割は500以上にも上るといわれており、肝臓は「化学工場」にたとえられます。
切り取っても再生できる臓器
もう一つ、ほかの臓器にはない肝臓の大きな特徴は、一部を切り取っても再び成長する、つまり再生が可能な臓器であるということです。
肝機能のよい人であれば、肝臓全体の3分の2を切除してももとの大きさの90%ほどまでは再生することが可能です。この驚異的な再生能力があるからこそ、肝臓ではドナーから肝臓を移植する、生体肝移植という治療法ができるのです。ただし、肝炎などで肝機能が低下するほど、再生能力が落ち、肝硬変になると、再生はほとんど不可能です。
治療の特徴
肝臓がんは再発しやすいのが特徴です。
再発のたびに治療をくり返し、がんの進行に伴って治療手段も変わります。
1年以内に再発する割合は25~30%
肝臓がんの多くは肝炎から発生します。肝炎の定期的な検査を受けていれば、早期に発見することができるがんであり、それが一つの特徴です。
肝臓がんは、また、再発する可能性の高いがんでもあります。できたがんを治療しても、別のところからまた、がんが出てくることがあります。
手術(肝切除)をした患者さんが1年以内に再発する率は25~30%。5年以内なら70~80%となり、ラジオ波焼灼(しょうしゃく)療法などの局所療法ではその割合がさらに高くなります。
このため、肝臓がんの治療は「モグラたたき」にたとえられ、出たらたたく、をくり返すことになります。何度も治療をしなければならないのは、患者さんにとってつらいことですが、見方を変えれば、再発してもさまざまな治療手段があるということを示しています。
ここが肝臓がんとほかのがんとが大きく異なるところで、患者さんはあきらめずに根気よく治療を続けることが大切です。
●肝臓がんの特徴
| ・男性、西日本に多くみられる |
| ・B型、C型肝炎ウイルス保持者に多く発症する |
| ・60~70歳代に多く、80歳代以降は減少 |
| ・定期検診で早期発見が可能 |
| ・肝炎ウイルス以外の原因も増えている |
| ・再発をくり返す |
進行すれば、がんが血管に入り肝臓内に拡散する
肝臓がんは、肝臓内での転移が多いのが特徴で、肝臓からほかの臓器へがんが転移する遠隔転移や、リンパ節転移はあまり多くありません。
がんが進行すると門脈腫瘍(もんみゃくしゅよう)栓がおこり、治療も難しくなります。がん細胞が、肝臓に血液を送る血管である門脈に広がって血管を詰まらせることもあります。これが門脈腫瘍栓と呼ばれる状態です。
通常、肝臓がんは厚い被膜(ひまく)に覆われていて、がんの成長に応じて被膜も広がっていきます。ところが、なかにはこの被膜を破って血管内に入り込む場合があります。がんが血液に乗って散らばるので、その血管の血流の下流で再発がおこりやすくなります。
門脈腫瘍栓があると、手術はできない場合が多く、治療の選択肢が限られてきます。やはり、できるだけ早期発見が望ましいといえます。
進行度と治療法の選択
肝機能の状態、がんの数と大きさで治療法が決まります。肝臓がんには、さまざまな治療法があり、治療の選択肢は広がっています。
標準的な一次治療の柱は三つある
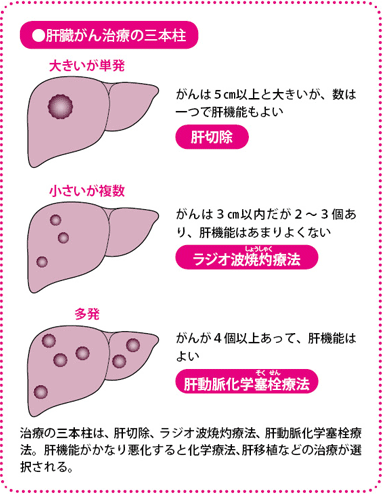
現在、肝臓がんでは、肝臓を切除する肝切除と、ラジオ波で生じる熱でがんを変性させるラジオ波焼灼療法、がんに栄養を送る血管をふさいで兵糧攻めにする肝動脈化学塞栓(そくせん)療法が、治療の三本柱となっています。
そのほかに、がん細胞に行く血管に抗がん薬を流してがんをたたく肝動注化学療法や、マイクロ波を使ってがんを熱凝固するマイクロ波凝固壊死(えし)療法もあります。
最近では、ソラフェニブ(商品名ネクサバール)という分子標的薬を用いた全身化学療法や、陽子線・重粒子線を用いた放射線療法も始まっています。肝機能の状態が悪く、これらの治療が受けられなければ、肝移植も選択肢の一つとなります。
ガイドラインで示された治療の流れ
かつて肝臓がんの治療は、肝臓がんに詳しい医師が自身の経験などに基づいて、おのおの治療を進めていました。それが2000年代に入り、医学的な根拠に基づいた標準治療を行うべきであるという流れに変わります。
この流れを受け2005年に『肝癌(がん)診療ガイドライン』が出版され、2009年に改訂版である第二版が作られました。私も、初版からガイドライン作成班の一人として携わってきました。
ガイドラインでは「どういうがんの状態なら、どんな治療をするのが最善なのか」が示されています。これによって、国内のどこにいても同じ考え方で治療を受けることができるようになりました。
治療を決める際に重要な要素が、「肝障害度」、「がんの数」、「がんの大きさ」の三つです。
肝機能を調べて治療法を選択
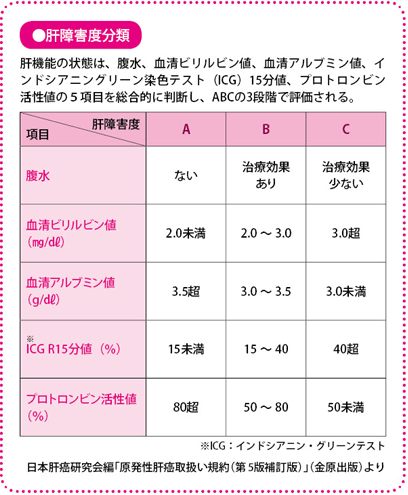
肝臓がんでは、肝機能の状態をみる「肝障害度」が治療法を決めたり、治療ができるかどうかを判断したりする大きな決め手となります。
手術、焼灼療法、あるいは化学療法といったどの治療法においても、肝臓には負荷がかかります。負荷に耐えきれず肝機能の低下が進んでしまえば、がんを取り除いたり、死滅させたりできても、最悪の場合、肝不全を招くことになりかねません。
肝不全になると、代謝や解毒など生きていくうえで必要な、さまざまな生理機能がとどこおり、生命の危険も出てきます。たとえば、健康な人であれば肝臓の3分の2を切除しても機能を維持できますが、肝障害度が高く肝機能が非常に低下している肝硬変の人では、小範囲の肝臓を切除しただけでも肝不全をおこす場合があります。
このため、治療前には必ず肝機能を調べて、治療で負荷をかけても耐えられる肝機能かどうか、あるいはどこまでの治療なら耐えられるかといったことを、確認します。
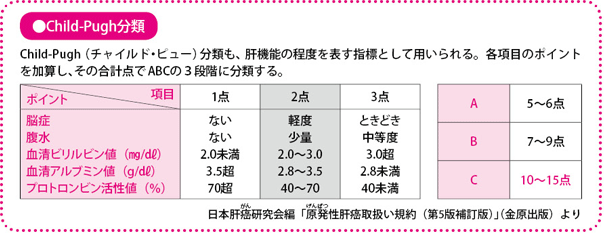
この肝機能をみる指標として、わが国で用いられているのは、「肝障害度」と「Child-Pugh(チャイルド・ピュー)分類」です。前者は肝切除や肝移植など外科的な治療のとき、後者は主に局所療法や薬物療法など内科的な治療をする際に、目安にする指標です。いずれの分類もAは肝障害度が低く、Cは高く、Bはその中間になります。
肝機能がAであれば、肝切除やラジオ波焼灼療法を含め、ほとんどの治療を受けることが可能ですが、Cになると、どんな治療でも肝不全に陥る危険性が高いため、原則、肝移植が唯一の治療法となります。ほかの治療が行える例外的なケースもあります。Bはケースバイケースとなります。
3個・3cmが治療を決める個数・大きさの目安
肝臓がんでは一度に複数のがんができることが少なくありませんが、がんの数が3個までを分水嶺(れい)としています。具体的には、3個以下なら肝切除やラジオ波焼灼療法、4個以上なら肝動脈化学塞栓療法や肝動注化学療法がガイドラインで勧められている治療です。
3番目の要素はサイズです。これは、3cm以内で線引きをしています。病理学的にみても、3cmを超えると門脈などの肝臓の太い血管にがんが広がりやすいことがわかっています。3cm以内なら肝切除かラジオ波焼灼療法、3cm超であれば、肝切除か肝動脈化学塞栓療法がガイドラインでは標準治療とされています。
ちなみに、3個以下、3cm以下のがんについて、肝切除とラジオ波焼灼療法のどちらがより推奨される治療なのかを明らかにするための、臨床試験「SURF試験」が現在、進行中です。
治療の流れに載っていないさまざまな治療の位置づけ
ガイドラインの治療の流れ(アルゴリズム)では、再発をくり返すなどして、手術や局所療法ができなくなった場合や、全身に転移が認められる場合は、分子標的薬を用いた全身化学療法を行うことを推奨しています。

