【レビュー】2019年7月7日(日)「がん患者の栄養を支える会」第1回市民公開講座
総合司会●東口髙志先生
講演●福島亮治先生 帝京大学医学部外科学講座教授
講演●比企直樹先生 北里大学医学部上部消化管外科主任教授
講演●犬飼道雄先生 岡山済生会総合病院内科主任医長・がん化学療法センター
講演●川口美喜子先生 大妻女子大学家政学部食物学科教授
2019.7 提供●がんサポート


「がん患者の栄養を支える会」の第1回市民公開講座(主催:株式会社QLife)が先ごろ都内で開催された。テーマは「がん治療 真の味方は身体(からだ)づくり」~知ってほしい「栄養管理」の大切さ~。同市民公開講座は第1部と第2部に分かれ、第1部では4人の専門家が登壇し、外科、内科、栄養学の観点からがん治療における栄養管理の大切さと具体的にどのように栄養を摂取すべきかについて講演、第2部ではがんサポートweb会員を対象に実施された「食事・栄養管理の実態に関するアンケート調査」の結果が報告され、それを基にパネルディスカッションが行われた。
第1部:がんと栄養総論
なぜ、がん治療には栄養が重要なのか。
第1部の冒頭、今回の市民公開講座の総合司会を務めた東口高志先生が「がん治療を受けるに当たっては、睡眠、入浴、散歩などの軽い運動と食事が大切。特に栄養状態が悪いと生活の質(QOL)が低下するとともに治療の効果自体が損なわれる。このため治療の前後を通して栄養管理が大切であり、本日の公開講座を通じて十分に勉強していただきたい」と挨拶した。
十分な治療を受けるためには十分な栄養が重要
帝京大学医学部外科学講座教授の福島亮治先生は、『がんと栄養総論』のテーマで講演。がんを経験するとしばしば体重の減少が認められ、その理由として治療に伴うストレスによる摂食の低下とがん細胞が産生する炎症物質によって代謝が亢進し、「食べても、点滴で栄養を供給しても太ることができない」状態の2つが挙げられると指摘した(図)。
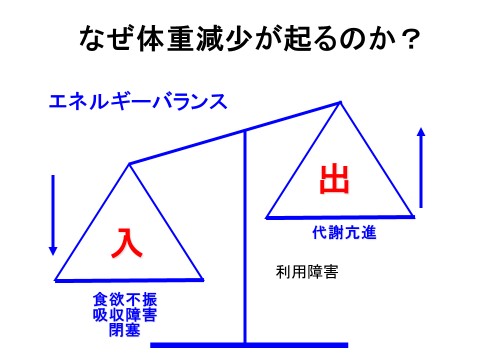
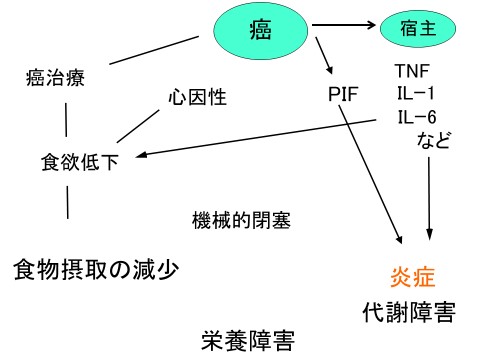
「最も問題なのは後者であり、異化と同化のバランスの是正が重要である。特に重要なのは筋肉量を落とさないことであり、そのためには十分な栄養摂取とともに炎症の管理、さらに適切な運動が大切である」と指摘した。栄養状態は治療の継続を左右する重要な因子でとなる。
続いて『外科手術前後の栄養管理』の演題で講演した北里大学医学部上部消化管外科主任教授の比企直樹先生は、胃がんの術後補助化学療法の意義を決定的なものにしたACTS-GC試験を例にがん患者にとっての栄養の大切さを強調した。ACTS-GC試験は手術の後に経口抗がん薬のS-1を服用し、術後再発の抑制が患者の生存期間を改善するかどうかを検討した臨床試験。S-1の服用を1年間続けられた患者では再発率を10%減らすことができ、胃がんの術後補助化学療法の意義が証明された重要な臨床試験だ。
しかし、ACTS-GC試験に参加した患者の中で3分の1の患者が1年間の服薬を完遂することができなかったことも明らかになった。比企先生は、1年間続けられなかった原因が栄養状態を悪化にあった点を指摘し、「十分な治療を受けるために最も重要な因子が十分な栄養状態を維持することである」と強調した。
また術後の栄養摂取が楽にできるように、「胃がんの手術も状況が許す限り全摘ではなく、味覚受容体がある幽門部の一部を残す胃亜全摘手術を行い、術後の食欲ができる限り低下しない工夫をしている」と最近の手術による治療方針を紹介した(図)。
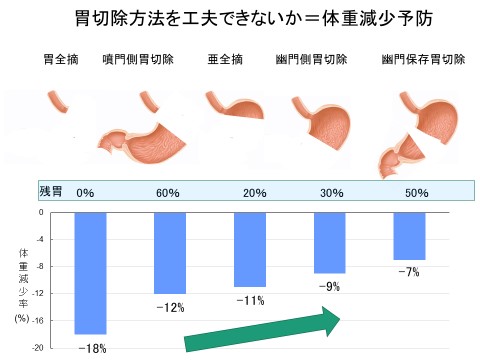
体重減少をがんの専門医は理解していない
内科医の立場から『抗がん剤治療と栄養管理』をテーマに講演した岡山済生会総合病院内科主任医長・がん化学療法センターの犬飼道雄先生は、がん患者の60~80%、がん死の20~25%で認められる「悪液質」(あくえきしつ)という重度の栄養障害について解説した。悪液質は、がんのほか、慢性心不全、COPD(慢性閉塞性肺疾患)、慢性腎疾患などの慢性疾患によく見られる症状で、骨格筋が喪失して激しく痩せる症状。「12カ月以内に5%以上の体重減少(あるいはBMI20未満)」に加え、①筋力低下、②疲労感、③食欲不振、④徐脂肪体重低値、⑤生化学データの異常値の①~⑤のうちの3項目が認められることが診断基準になっている(図)。
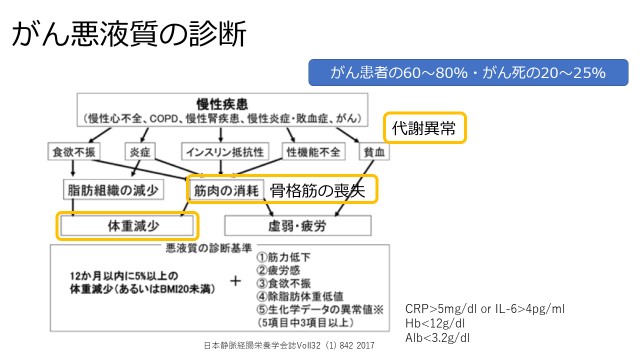
悪液質の制御は容易ではないが、栄養療法やn-3系脂肪酸系の栄養療法が有効であり、症状が出たら早い段階からこうした治療を実施することが重要だ。「問題は抗がん薬を処方する医師の中に栄養療法の意義を知らない医師が少なくないことだ」と犬飼先生は語る。「栄養を専門とする医師と抗がん薬を使用する医師とでは栄養管理に対する認識に大きな差があるのが現状。急激な体重減少に気が付いたら本人でも家族でもすぐに主治医に訴えることが重要。それが治療の成否を左右する可能性がある」と患者さん側が強く関心を持つように、聴衆に呼び掛けた。
食事の回復は治療を継続する意思を回復させる
大妻女子大学家政学部食物学科教授の川口美喜子先生は、島根大学医学部附属病院で管理栄養士として患者の栄養管理に従事した経験を持つ。現在は大学で教鞭を取る傍ら、がん患者、家族、友人がゆったりと時間を過ごす場である「認定NPO法人マギーズ東京」(東京都江東区)で患者の栄養指導に当たっている。『がん患者のための食事と生活支援』をテーマに講演した川口先生は「がん患者は何でもいいからおいしく食べることが大切であり、味覚、食感、そして情報も大事」だと呼びかけた(図)。
川口先生は「今が旬であるとか、新鮮な取り立てなどの食材に関する情報を同時に得ることによって、食事を楽しくすることががん患者の食事にはとりわけ重要」と強調した。そして、食事のメニューをノートすることをアドバイスした。「栄養の偏りなどに気付くこともあり、今日は野菜が足りなかったと反省したら、明日は野菜をいつもより多めに取ろうという気持ちにもなる」と語った。
「思うように食べられなくなると喜びの低下や喪失につながる。嗜好の問題を工夫し、口腔ケアを進めて、食べられる喜びが回復してくると自信の回復にもつながり、治療を継続するために必要な体力、気力とともにQOLの向上につながる」と力強く聴衆に語りかけた。
第2部:パネルディスカッション
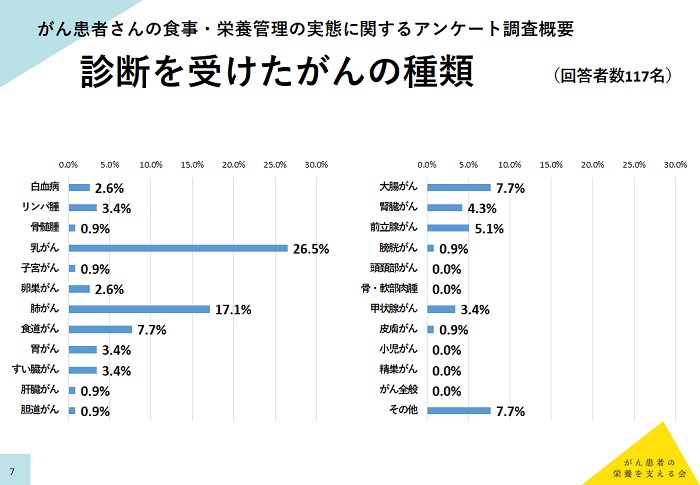
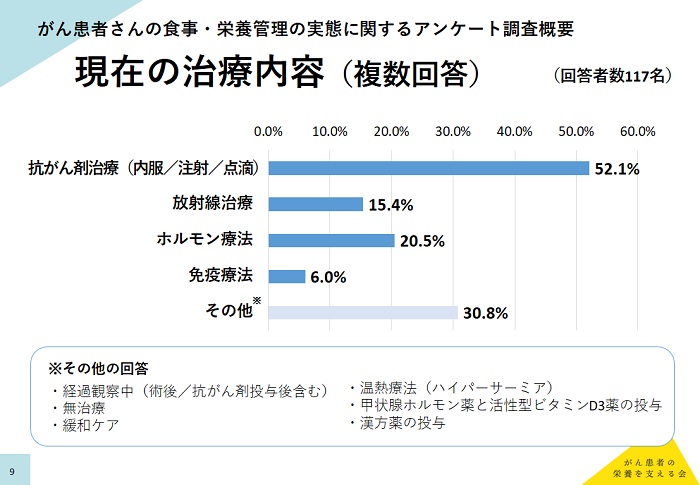
「がん患者の栄養を支える会」(事務局:株式会社QLife がんサポート編集部)では、2019年5月14日~21日にかけて、がんサポートweb会員のうち登録時にがん患者本人もしくはその家族と回答した方々にインターネットによるアンケート調査を実施し、117名(がん患者本人93名、がん患者家族24名)から有効回答を得た。がんの種類では多い順に乳がん(26.5%)、肺がん(17.1%)、食道がん(7.7%)、大腸がん(7.7%)、前立腺がん(5.1%)となった。「現在の治療内容」の設問では抗がん薬治療(内服/注射/点滴)52.1%、ホルモン療法20.5%、放射線治療15.4%、免疫療法6.0%であった。
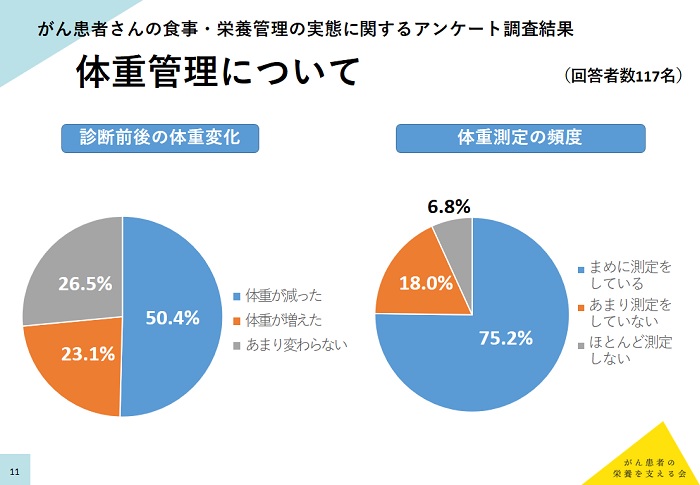
治療に伴い50%が体重を減少
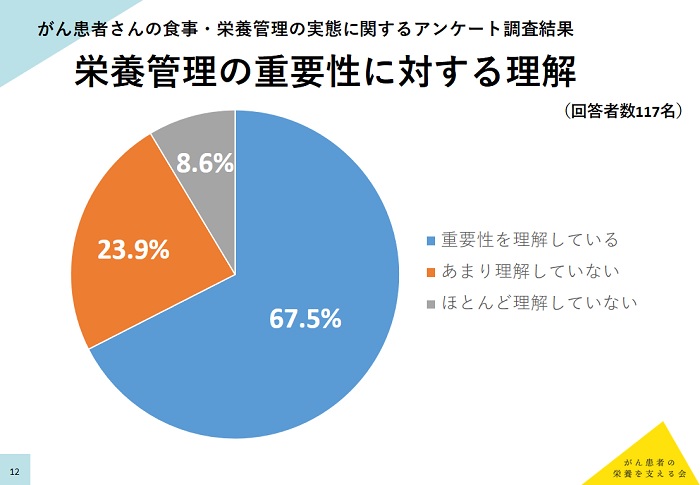
「診断前後の体重変化」の設問では、50.4%が「体重が減った」と回答。「体重測定の頻度」では、「まめに測定している」が75.2%と殆どの人が積極的に体重を測定していた。「栄養管理の重要性」を理解しているのは、「重要性を理解している」との回答が67.5%だったが、「あまり理解していない」が23.9%、「ほとんど理解していない」が8.6%いた。
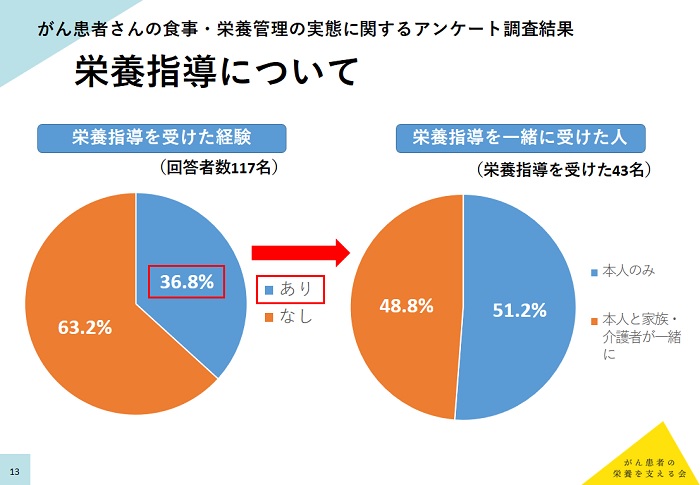
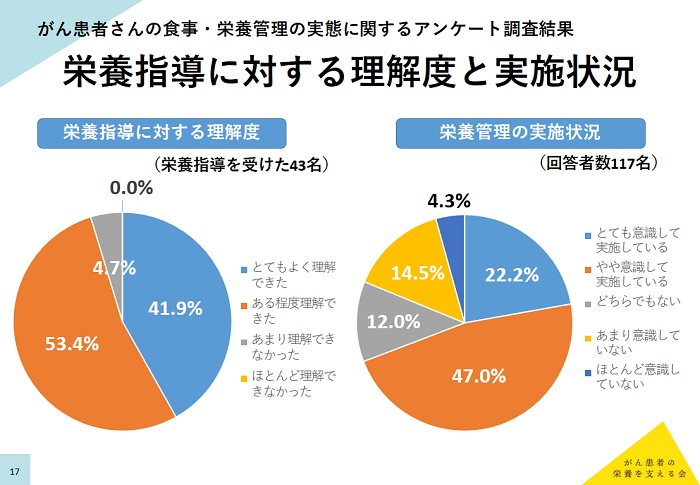
「栄養指導を受けた経験」については、「なし」が63.2%、「あり」が36.8%と栄養指導を受けない患者が多数派を占めた。「栄養指導に対する理解度」については、「とてもよく理解できた」と「ある程度理解できた」とを合わせて95.3%に上ったが、「栄養管理の実施状況」では、「とても意識して実施している」は22.2%、「やや意識して実施している」は47.2%だったが、「あまり意識していない」が14.5%、「ほとんど意識していない」も4.3%いた。
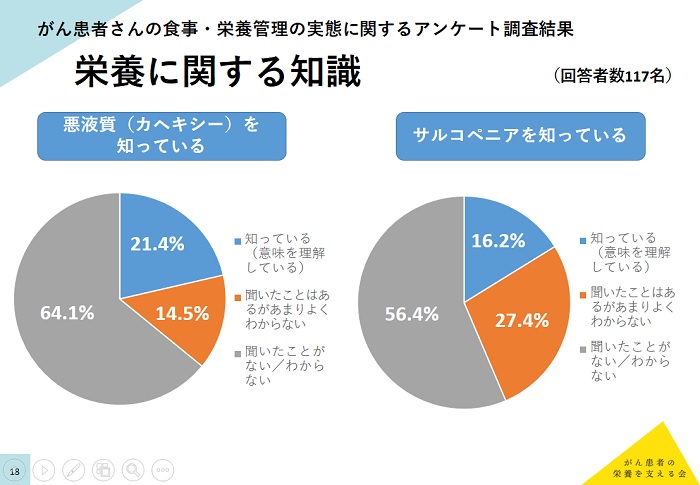
悪液質やサルコペニアは知られていない
「栄養に関する知識」に関しては、悪液質(カへキシー)やサルコペニア(加齢に伴って生じる骨格筋量と骨格筋力の低下)については知らないという回答が多数派を占める結果となった。「悪液質を知っているか」という設問に対しては、「知っている」は21.4%に留まり、「聞いたことがあるがあまりわからない」が14.5%、「聞いたことがない/わからない」が64.1%に上った。一方サルコペニアについて「知っている」と回答は16.2%、「聞いたことがあるがあまりよくわからない」が27.4%、「聞いたことがない/わからない」は56.4%と多数を占めた。
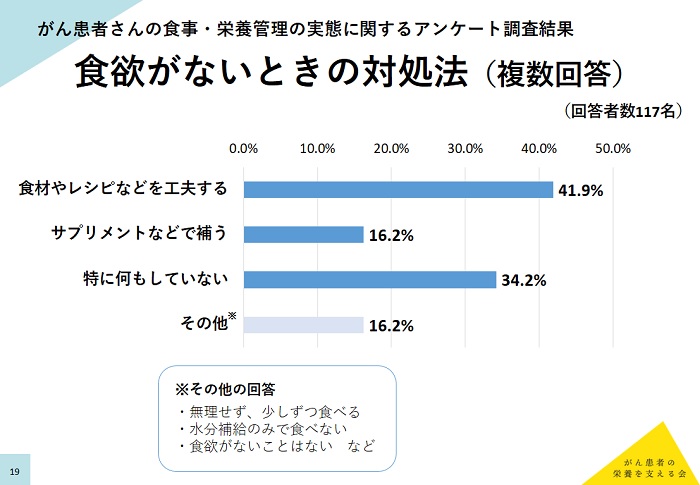
食欲がないときはどうすべきか
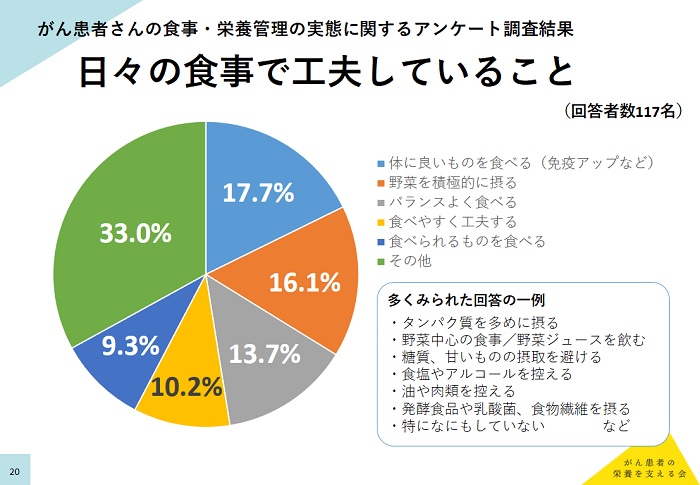
「食欲がないときの対処法」で最も多かったのが「食材やレシピの工夫」で41.9%と最も多く、「サプリメントで補う」も16.2%になったが、「特に何もしない」が34.2%となった。「日々の食事で工夫していること」は、「体によいものを食べる(免疫力アップなど)(17.7%)、「野菜を積極的に摂る」(16.1%)、「バランスよく食べる」(13.7%)、「食べやすく工夫する」(10.2%)、「食べられるものを食べる」(9.3%)などであった。
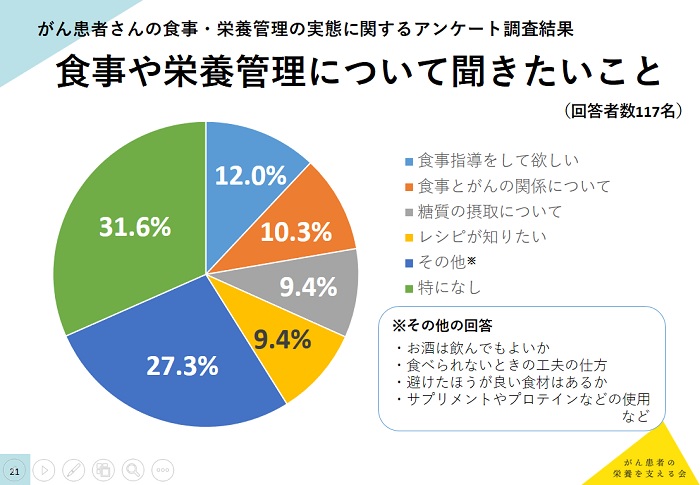
「食事や栄養管理について聞きたいこと」の設問では、「食事指導してほしい」(12.0%)、「食事とがんの関係について」(10.3%)、「糖質の摂取について」(9.4%)、「レシピが知りたい」(9.4%)と多かったが、そのほかにも「お酒を飲んでもよいか」「避けたほうがよい食材」「サプリメントやプロテインなどの使用」など多様な疑問を患者や家族が抱いていることも明らかになった。
質疑応答
糖質制限の必要なし
アンケート調査結果の紹介の後、質疑応答に移った。最初の質問は「糖質制限」の是非についてであった。福島先生は「がん細胞が糖質を得て増殖することを理由に、糖質の摂取を控える患者さんがいる。動物試験ではそのような結果が出たとの報告もあるが、実際の患者ではそのような報告はない。栄養不全になりがちながん患者さんでは、糖質制限はしない方がよい」とアドバイスした。
食道がん患者さんから食道の閉塞(そく)感に対する対処法について質問が出た。比企先生は「閉塞感には精神的な原因のものも多い。レントゲン(X線)撮影すると閉塞がない場合もある。レントゲンで確認して閉塞があればバルーンカテーテルで除去するが、閉塞していない場合は、ゆっくりと食べるようにする。また便秘も閉塞感の原因になるので便秘を改善することも必要」と説明した。
特定の栄養素よりも全体のバランスが大事

参加者から、「がんの治療に有効な食材」に関わる質問も多数寄せられた。犬飼先生は、「がんに効く特別な栄養素は確認されていない。それよりも全体的にバランス良く摂る食事が、最も効果的」と回答した。さらに東口先生は “アミノ酸の桶(おけ)の原理”を使って偏りなく食べることの大切さを説明した。 “桶の原理”とは、ヒトのタンパク質を作るアミノ酸は20種類ほどあるが、アミノ酸全体の働きは不足しているアミノ酸のレベルに合わせて制限されてしまうという理論。「過不足のない食事が最も有効」と語った。
長い闘病生活では、手軽さも重要だ。川口先生は「ラーメン屋へ行った場合でも、主食+主菜+副菜を取るという姿勢が大切。家庭では、ポリ袋に食材を入れて湯煎で加熱するパッククッキングを利用するとよい」と解説した。
また食欲がない場合の対策として川口先生は、トマトやパプリカなどの色の鮮やかな食材を選ぶなどが効果的であること、味覚障害が残っても、酸味の味覚は比較的後期まで残るので、甘酢の活用を推奨した。川口先生は「病院でもお稲荷さんが、患者さんには好評であった」と自身の経験をもとに具体的に解説した。
東口先生は、最後に「医療者の中にも栄養への関心が薄い人がいることは確か。この会場に来た人は自立心をもって、今日学んだ栄養の大切さについて医療者に積極的に訴える姿勢でいてほしい」と総括した。
低栄養診断の国際基準:GLIM criteria
東口先生は、第2部のパネルディスカッションの冒頭で、栄養管理の最新トピックスとなる「低栄養診断の国際基準である “GLIM criteria” 」について解説した。
この新しい診断基準は、日本静脈経腸栄養学会(JSPEN ※2020年1月から学会名称が「日本臨床栄養代謝学会」に変更。英語の略称 “JSPEN” は、そのまま継承される)を含む世界各国のPEN society(Parenteral and Enteral Nutrition: 静脈経腸栄養関連学会)の代表者が一堂に会して到達した初めての世界規模での低栄養の診断基準。
GLIM criteriaの特徴は、低栄養の診断には既に各地域で実施されている評価法を包括しており、スムーズな臨床導入が可能なように配慮されている点。また診断基準の策定過程ではサルコペニアや悪液質などの各学会の定義との摩擦が生じないようにも配慮されている。
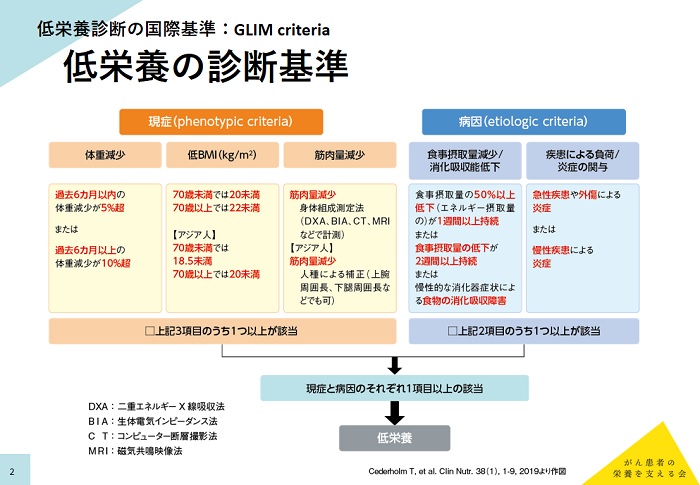
低栄養の診断は、スクリーニングとアセスメント/診断(重症度を含む)の2段階で行われる。
リスクスクリーニングでは、従来から使用されている精度検証済みのツール(DXA: 二重エネルギーX線吸収法、BIA: 生体電気インピーダンス法、CT、MRI)の使用が推奨されている。
アセスメント・診断(重症度判定)では、「体重減少」「低BMI」「筋肉量減少」の3項目の現症(患者が受診した時点で示す自覚的症状および他覚的所見の総称)と、「食事摂取量減少/消化吸収能低下」「疾患による負荷/炎症の関与」の2項目の病因が用いられる。現症3項目のうち1つ以上、病因2項目のうち1つ以上が該当した場合に「低栄養」と診断される。

重症度判定では、アセスメント・診断で用いた「現症」で2段階(「ステージ1 中等度低栄養」、「ステージ2 重度低栄養」)の重症度を判定する。
またGLIM criteriaでは、低栄養を病因に従って下記の4つに分類している。
①慢性疾患で炎症を伴う低栄養
②急性疾患あるいは外傷による高度の炎症を伴う低栄養
③炎症はわずか、あるいは認めない慢性疾患による低栄養
④炎症はなく、飢餓による低栄養(社会経済的や環境的要因による食料不足によるもの)
東口先生は「このGLIMの活動はまだ始まったばかり。今後の展開にさらに大きな期待が寄せられています」と述べた。取材・文●「がんサポート」編集部
がんと栄養相談窓口
がん患者さん、そのご家族のためのがんと栄養の相談窓口です。気軽にご相談ください。
- どんなレシピがあるのか知りたい
- 必要な栄養って何?
- カロリーはどのくらい?・・・など


