免疫チェックポイント阻害薬
免疫チェックポイント阻害薬の開発状況
免疫チェックポイント阻害薬の種類
免疫は、「自分」と「自分でないもの(異物)」を見極め、異物を排除するシステムです。細菌やウイルスが体内に入ってくると、免疫が活性化され異物を排除しようとします。異物が排除されると、活性化された免疫を抑制する仕組みが働き、通常の状態に戻ります。免疫が活性化された状態が続くと、自己免疫疾患やアレルギーが引き起こされるため、自ら免疫を抑制する仕組みも備わっているのです。つまり、免疫は、状況に合わせて強くなったり弱くなったりしています。
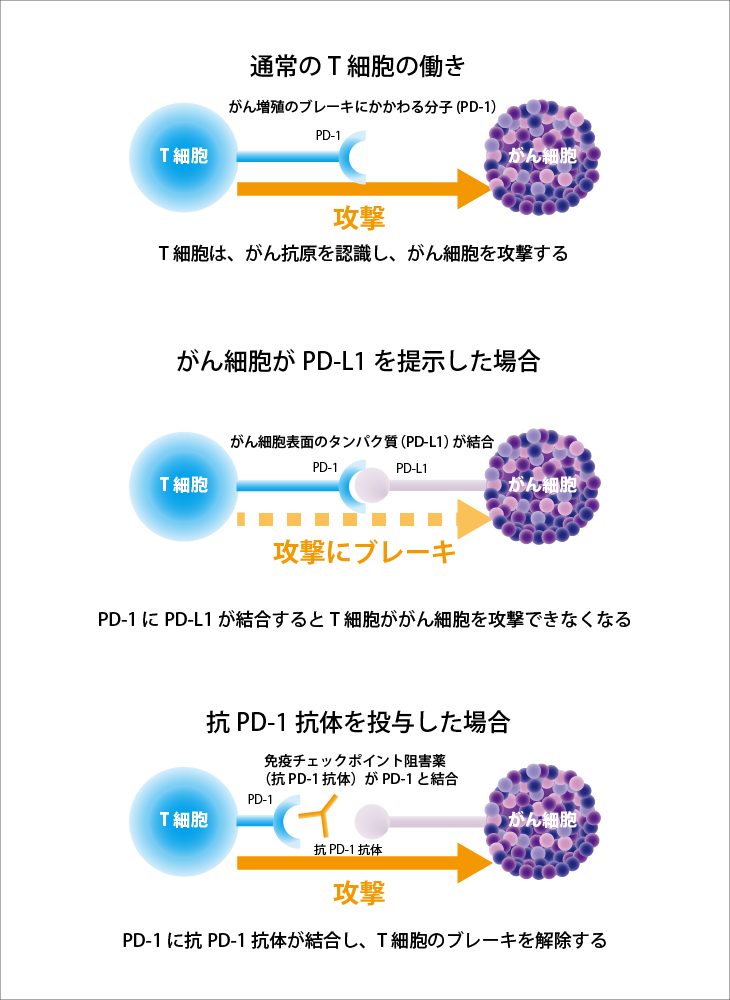
がん細胞は「逃避相」の段階になると、「免疫チェックポイント」という機構を利用して、がん細胞を攻撃する免疫を抑えるようになります。免疫細胞とがん細胞の表面には、それぞれ「免疫を抑制しなさい」という指令を伝達するためのタンパク質(免疫チェックポイント分子)が発現しています。免疫細胞(T細胞)に発現している代表的な免疫チェックポイント分子が「PD-1」で、がん細胞に発現している代表的な免疫チェックポイント分子が、「PD-L1」です。これらの分子が結合することで、免疫細胞のがん細胞に対する攻撃能が抑制され、がん細胞は死から逃れるチャンスを得ます。同じくCTLA-4という免疫チェックポイント分子もT細胞に発現しており、PD-1とは異なるメカニズムでがん細胞に対する免疫抑制に関与します。
免疫細胞とがん細胞が、それぞれの免疫チェックポイント分子を介して結合することで免疫抑制が起こるため、ここが結合できないように邪魔をして抑制シグナルを送れないように開発されたのが、免疫チェックポイント阻害薬です。
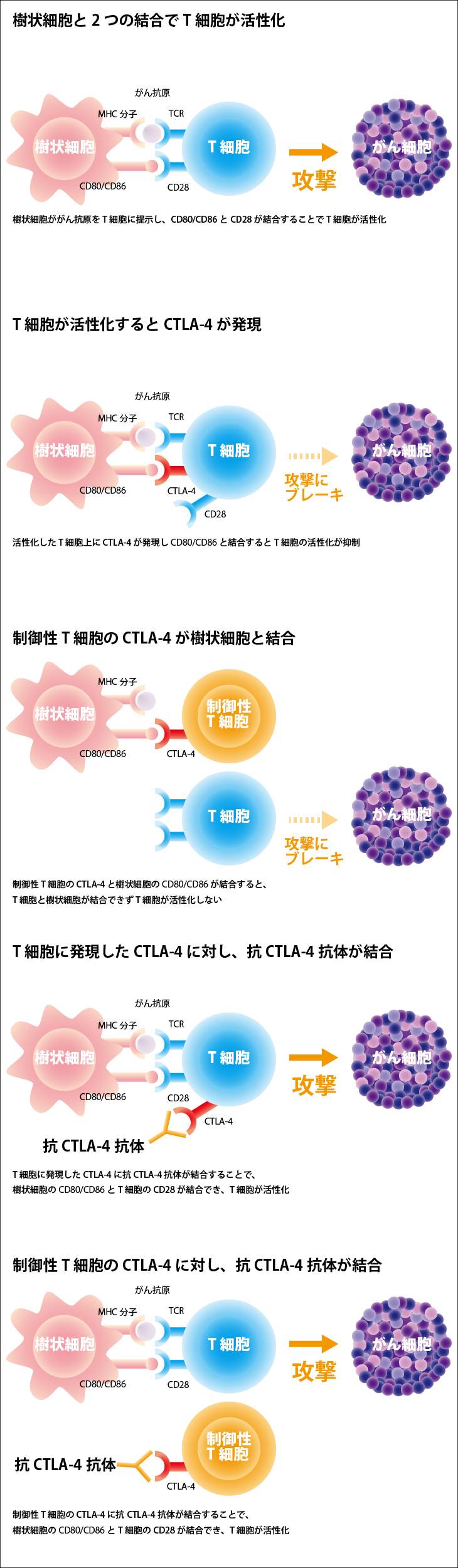
CTLA-4阻害薬
免疫細胞の1つであるT細胞の表面に発現する免疫チェックポイント分子「CTLA-4」と結合し、その働きを阻害するのがCTLA-4阻害薬です。
体内に侵入した異物や体内にできた異物(がん細胞など)を攻撃するT細胞に、異物の目印や特徴を伝える役割を担う免疫細胞を、「樹状細胞」といいます。樹状細胞は細胞内に異物を取り込むと、異物の目印(抗原)部分を切り取ったような形で「MHC」という分子に乗せ、細胞表面に提示します。T細胞は、細胞表面に発現している「TCR」という分子で、樹状細胞表面の「抗原+MHC」を認識し、異物の特徴についての情報を受け取ります。しかし、これだけでは、異物を十分に攻撃する能力をT細胞は得られません。「TCR」-「抗原+MHC」に加え、同時にT細胞の「CD28」と樹状細胞の「CD80/CD86」が結合することで、T細胞に強いシグナルが入り活性化します。こうして、異物ががん細胞であれば、T細胞はがん細胞を攻撃する能力を得ます。ところが、活性化したT細胞は、CD28の他にもCD80/CD86と結合できる分子「CTLA-4」を出します。CTLA-4とCD80/CD86が結合すると、T細胞の活性は抑制されてしまいます。




一方、免疫を抑制する機能をもつ「制御性T細胞」という免疫細胞もあります。制御性T細胞にはCTLA-4が常に発現しているため、制御性T細胞が、樹状細胞によるT細胞活性化を妨げるような働きをする場合もあります。がん細胞は、こうしてCTLA-4を介した複数の作用を利用して、T細胞の働きにブレーキをかけています。
そこで、T細胞のCTLA-4をブロックすることで樹状細胞のCD80/CD86と結合できなくし、T細胞が活性化されても抑制はされないようにする薬が、CTLA-4阻害薬です。
PD-1阻害薬
がん細胞に発現しているPD-L1とT細胞に発現している免疫チェックポイント分子PD-1が結合すると、T細胞のがん細胞に対する攻撃が抑制されます。PD-1阻害薬は、T細胞に発現するPD-1をブロックすることで、T細胞の活性が抑制されるのを防ぐ薬です。
PD-L1阻害薬
がん細胞に発現しているPD-L1とT細胞に発現している免疫チェックポイント分子PD-1が結合すると、T細胞のがん細胞に対する攻撃が抑制されます。PD-L1阻害薬は、がん細胞に発現するPD-L1をブロックすることで、T細胞の活性が抑制されるのを防ぐ薬です。
免疫チェックポイント阻害薬の副作用
免疫チェックポイント阻害薬は、従来の抗がん剤や分子標的薬とは異なる副作用があります。比較的頻度の高い副作用、注意すべき副作用をご紹介します。
免疫チェックポイント阻害薬は、抑制されていた免疫細胞の攻撃機能を復活させることで、免疫細胞が再びがん細胞を攻撃できるようにする薬剤です。そのため、従来の抗がん剤とは異なる副作用が起こることがあります。こうした免疫に関連した副作用を免疫関連有害事象といいます。
免疫チェックポイント阻害薬による免疫関連有害事象は、皮膚、消化管、肝臓、肺、内分泌器に比較的多く発生するほか、腎臓、神経、筋、目などにも起こるといわれています。特に自己免疫疾患のような特有の免疫関連有害事象には、注意して治療が進められます。
※以下、各副作用の発生頻度は、いずれも治療を受けた患者さんで起こる割合です。
皮膚障害
免疫チェックポイント阻害薬による皮膚障害は、早期に起こる、頻繁にみられる、軽度なことが多い、という特徴があります。主な症状は、皮疹、発疹、皮膚炎、瘙痒症(そうようしょう・発疹のないかゆみ)、紅斑(赤いぶつぶつ)、丘疹(直径1cm以下の皮膚の隆起)、白斑、脱毛症、乾燥肌、斑状丘疹状皮疹(色の変化を伴う皮疹)などです。スティーヴンス・ジョンソン症候群や中毒性表在壊死症などの重症例も、まれですが起こることがあるので、おかしいと思ったらすぐに医師に伝えましょう。
スティーヴンス・ジョンソン症候群と中毒性表在壊死症は、高熱や全身倦怠感などの症状を伴い、口唇、口腔、眼、外陰部など全身に紅斑、びらん、水疱が現れます。水疱やびらんなどで皮膚が裂けた状態が体表面積の10%未満であればスティーヴンス・ジョンソン症候群、10%以上であれば中毒性表在壊死症といいます。
皮膚障害に対する対処法は、グレード(程度)によって異なります。医師が「症状が軽い」と判断した場合には、治療が継続されることもありますが、重篤と判断された場合には治療の休止や中止となることもあります。
皮膚障害のグレード別対処法
| グレード | 症状 | 投与可否 |
| 1 | 皮疹(びらん・水泡以外の)が体表面積の10%未満 | 投与継続 |
| 2 | 皮疹(びらん・水泡以外の)が体表面積の10~30%未満 | 投与継続 |
| 3 | 皮疹(びらん・水泡以外の)が体表面積の30%以上 | 投与休止 治療前またはグレード1以下に回復した場合、再投与を検討 |
| 4 | 皮疹(びらん・水泡以外の)が体表面積の30%以上で、びらん・水泡が10%未満認められ、発熱と粘膜疹を伴う | 投与休止し、入院の上厳重管理と治療 治療前またはグレード1以下に回復した場合、再投与を検討 |
出典:日本臨床腫瘍学会編. がん免疫療法ガイドライン 第3版.金原出版.免疫チェックポイント阻害薬の副作用管理.2皮膚障害.表1より作成
肺障害
免疫チェックポイント阻害薬による肺障害は、抗PD-1/PD-L1抗体薬単剤で2~10%程度、抗CTLA-4抗体薬単剤で1~15%、両剤の併用で15~30%です。グレード3以上 の重篤な肺障害は単剤療法で1~5%、併用療法で6~14%で認められます。
肺障害が生じた場合は、必要に応じて検査を行った上で、感染症、薬剤性、原疾患の悪化を鑑別した上で副作用対策が検討されます。
肺障害のグレード別対処法
| グレード | 症状 | 投与可否 |
| 1 | 肺臓炎:症状なし 臨床所見または検査所見のみで治療の必要なし | 投与休止 |
| 2 | 肺臓炎:症状あり 内科的治療が必要 身の回り以外の日常生活に制限がある | 投与休止もしくは中止 |
| 3 | 肺臓炎:高度の症状があり 入院が必要 身の回り以外の日常生活に制限がある 酸素が必要 | 投与中止 |
| 4 | 肺臓炎 生命を脅かす呼吸不全 緊急処置が必要 | 投与中止 |
出典:日本臨床腫瘍学会編. がん免疫療法ガイドライン 第3版.金原出版.免疫チェックポイント阻害薬の副作用管理.3肺障害.表1より作成
肝・胆・膵障害
肝障害
免疫チェックポイント阻害薬による肝・胆・膵障害で最も多く認められるのが、自己免疫性の肝障害です。
抗CTLA-4抗体薬単剤では、全グレードの肝障害が1~15%程度、グレード3以上が0~7%で認められます。抗PD-1/PD-L1抗体薬単剤では、全グレードの肝障害が1~10%、グレード3以上が1~3%で認められます。また、両剤の併用では全グレードの肝障害が3~30%、グレード3以上が2~19%で認められます。
肝障害が生じた場合は、必要に応じて検査を行い、感染症、薬剤性、原疾患の悪化、アルコールによるものなどを鑑別した上で副作用対策が検討されます。
肝障害がグレード1の時は、医師が肝機能を定期的に観察した上で、投与が継続されます。グレード2では、投与は一旦休止され、肝機能の定期的な観察が行われます。治療開始前の検査値や状態(ベースライン)またはグレード1に改善した場合、医師は肝機能を慎重に定期的に観察しながら、再投与を検討します。グレード3以上は投与中止です。
免疫関連肝障害のグレード別対処法
| グレード | 症状 | 投与可否 |
| 1 | ASTまたはALT正常上限~3.0倍以下 総ビリルビンが正常上限~1.5倍以下 | 投与継続 |
| 2 | ASTまたはALT正常上限3.0倍~5.0倍以下 総ビリルビンが正常上限1.5倍~3.0倍以下 | 投与休止 |
| 3 | ASTまたはALT正常上限5.0倍~20.0倍以下 総ビリルビンが正常上限3.0倍~10.0倍以下 | 投与中止、再投与しない |
| 4 | ASTまたはALT正常上限20倍以上 総ビリルビンが正常上限10倍以上 | 投与中止、再投与しない |
出典:日本臨床腫瘍学会編. がん免疫療法ガイドライン 第3版.金原出版.免疫チェックポイント阻害薬の副作用管理.4肝・胆・膵障害.表1より作成変
膵障害
免疫チェックポイント阻害薬による膵障害は、頻度は高くありませんが、アミラーゼやリパーゼの値の上昇が認められることがあります。アミラーゼは、膵臓や唾液腺から分泌される糖質を分解する酵素で、リパーゼは膵臓から分泌される脂肪を分解する酵素です。どちらも、膵臓に異常があると値が上昇します。
アミラーゼとリパーゼの値などにより、膵障害への対応方法は異なります。グレード1または2の時は、投与が継続されます。グレード3でも明らかな膵炎の症状が見られない無症候の場合は、投与が継続されます。グレード4で無症候の場合は、一旦投与を休止し、消化器専門医と協議した上で、再投与が検討されます。グレード3以上で症状が認められた場合は投与休止となり、膵炎の治療が行われます。
膵障害のグレード別対処法
| グレード | 症状 | 投与可否 |
| 1 | アミラーゼまたはリパーゼ正常上限~1.5倍以下 | 投与継続 |
| 2 | アミラーゼまたはリパーゼ正常上限1.5倍~2.0倍以下 | 投与継続 |
| 3 | 無症候性 アミラーゼまたはリパーゼ正常上限2.0倍~5.0倍以下 | 投与継続 |
| 4 | 無症候性 アミラーゼまたはリパーゼ正常上限5.0倍以上 | 投与休止 |
| 3以上 | グレード3以上の症候性 | 投与休止 |
出典:日本臨床腫瘍学会編. がん免疫療法ガイドライン 第3版.金原出版.免疫チェックポイント阻害薬の副作用管理.4肝・胆・膵障害.表2より作成
胆道障害
免疫チェックポイント阻害薬による胆道障害は、硬化性胆管炎の報告があります。胆道系酵素ALPやγ-GTPの値が高い肝障害があり、胆管壁が厚くなっている場合は、免疫チェックポイント阻害薬による硬化性胆管炎が疑われます。
胃腸障害
免疫チェックポイント阻害薬による胃腸障害の頻度は、比較的高く30~40%で認められ、グレード3以上の障害は、10%前後とされています。
主な症状は下痢や大腸炎で、悪心、腹痛、便秘、胃食道逆流症、出血性腸炎、腸閉塞、壊死性大腸炎、消化管穿孔(胃や腸の壁に穴が開く状態)などが起こる場合もあります。グレード3以上の腸炎が起こりやすい時期は、抗PD-1/PD-L1抗体薬では7~11週、抗CTLA-4抗体薬では4~7週、イピリムマブ+ニボルマブ併用療法では4~9週と報告されています。治療開始の数日後や、治療終了後から数か月後に起きた例もあり、いつでも起こる可能性はあります。
胃腸障害がグレード1の時、医師は、投与を継続しながら注意深く経過観察します。粘液便や血便といった下痢症状や排便回数の増加、腹痛がみられる場合はグレード2で、投与を休止し対症療法が行われます。それでも症状が悪化した場合や、3~5日以内に改善しなかった場合は、グレード3となります。グレード3では、投与休止または中止となりますが、ベースラインまたはグレード1以下に回復した場合、医師は再投与を検討します。グレード4は投与が中止されます。
胃腸障害のグレード別対処法
| グレード | 症状 | 投与可否 |
| 1 | 下痢:ベースラインと比べ1日4回未満の排便回数増加 ベースラインと比べ人工肛門からの排泄量が軽度に増加 大腸炎:症状がなく、臨床所見または検査所見のみ | 投与継続 |
| 2 | 下痢:ベースラインと比べ、1日4~6回の排便回数増加 ベースラインと比べ、人工肛門からの排泄量が中等度に増加 大腸炎:腹痛、粘液便または血便 | 投与休止 ベースラインまたはグレード1以下に回復した場合、再投与を検討 |
| 3 | 1週間より長く持続するグレード2も該当 下痢:ベースラインと比べ、7回以上の排便回数増加、便失禁、入院を要する ベースラインと比べ、人工肛門からの排泄量が高度に増加、身の回りの日常生活動作に制限 大腸炎:高度の腹痛、腸管運動の変化、腹膜刺激症状 | 投与休止または中止 ベースラインまたはグレード1以下に回復した場合、再投与を検討 |
| 4 | 生命を脅かす、緊急処置が必要 | 投与休止 |
出典:日本臨床腫瘍学会編. がん免疫療法ガイドライン 第3版.金原出版.免疫チェックポイント阻害薬の副作用管理.5胃腸障害(下痢、大腸炎).表1より作成
※ベースライン:治療開始前の検査値や状態のこと
腎障害
免疫チェックポイント阻害薬による腎障害の頻度は、比較的まれで2~5%です。血中クレアチニン(筋肉で作られる老廃物の1つ)値など、定期的な腎機能検査が行われますが、腎障害が認められた場合は、適切な鑑別診断の上、投与中止やコルチコシテロイドの投与など適切な対応が行われます。
グレード1では、クレアチニン値を毎週観察しながら投与が継続されますが、グレード2以上は投与が休止されます。グレード2と3の場合でも、グレード1に改善すれば、医師は、少なくとも1か月以上かけステロイドを少しずつ減らし、感染症に対する抗菌薬の予防投与を検討。さらに、クレアチニン値を定期的に観察しながら再投与が検討されます。グレード4の場合、毎日クレアチニン値の確認などが行われ、グレード1に改善した時には、グレード2/3同様にステロイドを徐々に減らし、抗菌薬の予防投与が検討されます。
腎障害のグレード別対処法
| グレード | 症状 | 投与可否 |
| 1 | 血中クレアチニン値が施設正常上限を超えかつベースラインの1.5倍以下 | 投与継続 |
| 2 | 血中クレアチニン値が施設正常上限の1.5倍~3倍、またはベースラインの1.5~3倍 | 投与中止 グレード1以下に回復した場合、再投与を検討 |
| 3 | 血中クレアチニン値が施設正常上限の3倍~6倍、またはベースラインの3倍以上 | 投与中止 グレード1以下に回復した場合、再投与を検討 |
| 4 | 血中クレアチニン値が施設正常上限の6倍以上 | 投与休止 |
出典:日本臨床腫瘍学会編. がん免疫療法ガイドライン 第3版.金原出版.免疫チェックポイント阻害薬の副作用管理.6腎障害.表2より作成
※ベースライン:治療開始前の検査値や状態のこと
神経・筋・関節障害
神経障害
神経障害は、中枢神経から末梢神経まであらゆる部位で起こる可能性があり、頻度は1~4%程度です。頭痛、めまい、味覚障害など軽微なものから自己免疫性脳炎、無菌性髄膜炎、脊髄炎など重篤な障害があります。免疫チェックポイント阻害薬の治療を受けた日本人患者さんのうち、2014年4月~2019年3月までに自己免疫性脳炎・脊髄炎を発症した割合は0.84%、髄膜炎は0.36%、多発神経根炎を含む末梢神経障害は1.28%でした。
グレード1の自己免疫性脳炎や多発神経根炎症状では、経過観察や対症療法が行われ、投与休止も考慮されます、グレード2になると投与休止となりますが、グレード1以下に回復した場合は、再投与が検討されます。グレード3以上では投与が休止され、原則的に永続的な投与は中止となります。
自己免疫性脳炎のグレード別対処法
| グレード | 症状 | 投与可否 |
| 1 | 症状がない、あるいは軽度の症状がある 検査所見の異常だけで治療の必要なし | 投与休止を考慮 |
| 2 | 中等度の症状、身の回り以外の日常生活動作の制限がある 対症療法あるいは免疫治療考慮される | ベースラインに回復するまで投与休止 ベースラインに回復したら投与再開を検討 |
| 3 | 高度の症状、身の回り以外の日常生活動作の制限がある 免疫治療が必要 | 永続的な投与中止 |
| 4 | 生命を脅かす、緊急処置が必要 | 永続的な投与中止 |
出典:日本臨床腫瘍学会編. がん免疫療法ガイドライン 第3版.金原出版.免疫チェックポイント阻害薬の副作用管理.7神経・筋・関節障害.表1より作成
※ベースライン:治療開始前の検査値や状態のこと
多発性神経根炎のグレード別対処法
| グレード | 症状 | 投与可否 |
| 1 | 症状がない、あるいは軽度の症状がある 検査所見の異常だけで治療の必要なし | 投与休止を考慮 |
| 2 | 中等度の症状、身の回り以外の日常生活動作の制限がある 対症療法あるいは免疫治療考慮される | グレード1以下に回復するまで投与休止 ベースラインまたはグレード1以下に回復したら投与再開を検討 |
| 3 | 高度の症状、身の回り以外の日常生活動作の制限がある 免疫治療が必要 | 永続的な投与中止 |
| 4 | 生命を脅かす、緊急処置が必要 | 永続的な投与中止 |
出典:日本臨床腫瘍学会編. がん免疫療法ガイドライン 第3版.金原出版.免疫チェックポイント阻害薬の副作用管理.7神経・筋・関節障害.表2より作成
※ベースライン:治療開始前の検査値や状態のこと
筋障害
筋障害は、筋痛、無症候性の血清クレアチンキナーゼの上昇、横紋筋融解症、重症筋無力症、筋炎、リウマチ性多発筋痛症などがあり、頻度は1~3%程度です。免疫チェックポイント阻害薬の治療を受けた日本人患者さんのうち、2014年4月~2019年3月までに重症筋無力症を発症した割合は0.84%、髄膜炎は1.16%、筋炎は1.67%でした。
グレード1の重症筋無力症や筋炎では、投与が継続されます、グレード2になるとグレード1以下になるまで投与休止となりますが、バースラインまたはグレード1以下に回復した場合は、再投与が検討されます。グレード3以上では投与が休止され、原則的に永続的な投与は中止となります。
重症筋無力症・筋炎のグレード別対処法
| グレード | 症状 | 投与可否 |
| 1 | 症状がない、あるいは軽度の症状がある、検査所見の異常だけで治療は必要ない | 投与継続 |
| 2 | 中等度の症状、身の回り以外の日常生活動作の制限がある、対処療法か免疫療法が考慮される | グレード1以下に回復するまで投与休止 ベースラインまたはグレード1以下に回復した場合、再投与を検討 |
| 3 | 高度の症状、身の回りの日常生活動作の制限があり、免疫療法が必要 | 永続的な投与中止 |
| 4 | 生命を脅かす、緊急処置が必要 | 永続的な投与中止 |
出典:日本臨床腫瘍学会編. がん免疫療法ガイドライン 第3版.金原出版.免疫チェックポイント阻害薬の副作用管理.7神経・筋・関節障害.表3より作成
※ベースライン:治療開始前の検査値や状態のこと
関節炎
免疫チェックポイント阻害薬による関節炎は、あらゆる時期に起こる可能性があり、両側性で小関節から大関節まで障害され、発生頻度は1~4%程度です。
グレード1の軽度の関節炎では、投与が継続されます。グレード2では、投与休止が検討されますグレード3~4では、投与が中止され、リウマチ、膠原病内科医と協議の上で、ベースラインまたはグレード2以下に回復した場合、再投与の可能性もあります。
関節炎のグレード別対処法
| グレード | 症状 | 投与可否 |
| 1 | 軽度の関節炎、関節痛 | 投与継続 |
| 2 | 紅斑(赤いぶつぶつ)・腫れを伴う中等度の関節炎、日常生活活動の制限 | 投与休止を検討 |
| 3~4 | 紅斑・腫れを伴う高度の関節炎、顕著な日常生活活動の制限、非可逆的な関節破壊 | 投与中止 リウマチ・膠原病内科医と協議した上で、ベースラインまたはグレード2以下に回復した場合、再投与の可能性あり |
出典:日本臨床腫瘍学会編. がん免疫療法ガイドライン 第3版.金原出版.免疫チェックポイント阻害薬の副作用管理.7神経・筋・関節障害.表5より作成
※ベースライン:治療開始前の検査値や状態のこと
眼障害
免疫チェックポイント阻害薬による眼障害の発症頻度は、1%程度といわれています。しかし、目の障害は生活の質を下げるため注意が必要です。眼障害でみられる疾患は、ぶどう膜炎、末梢性潰瘍性角膜炎、強膜炎、上強膜炎、眼瞼炎(がんけんえん・まぶたの縁の炎症)、ドライアイなどさまざまです。主な症状は、霧視、飛蚊症、色覚変化、羞明(しゅうめい・強い光を受けた時の不快感や眼の痛み)、暗点、視野変化、複視、眼痛、眼瞼膨張などがみられます。
グレード1では投与が継続され、グレード2になると投与休止、グレード3以上では投与中止になります。
眼障害のグレード別対処法
| グレード | 症状 | 投与可否 |
| 1 | 無症状、臨床所見または検査所見のみ | 投与継続 |
| 2 | 前部ぶどう膜炎の内科的治療が必要 症状あり、身の回り以外の日常生活動作の制限、中等度の視力低下(0.5以上) | 投与休止 グレード1に改善したら再投与 |
| 3 | 後部ぶどう膜炎、びまん性ぶどう膜炎 症状あり、身の回りの日常生活動作の制限、顕著な視力低下(0.5未満) | 投与中止 |
| 4 | 罹患眼の失明(視力0.1以下) | 投与中止 |
出典:日本臨床腫瘍学会編. ”がん免疫療法ガイドライン 第2版”.金原出版,2019.より改変出典:日本臨床腫瘍学会編. がん免疫療法ガイドライン 第3版.金原出版.免疫チェックポイント阻害薬の副作用管理.12眼障害.表1より作成
心筋炎・心血管障害
免疫チェックポイント阻害薬による心筋炎・心血管障害は、頻度は高くありませんが、無症状から命に関わる症状まで、さまざまな病態があります。重篤な場合は、致死率が高いので注意して治療が進められます。
心筋炎では、無症状で経過する症例から、致死的な不整脈、心臓のポンプ機能を失う心不全まで幅広い症状を呈します。自覚症状としては、動悸、息切れ、胸部圧迫感などの一般的な症状から、脈拍異常、末梢循環不全、心不全による全身倦怠感、奔馬調律(ほんばちょうりつ、馬が走る音のような心音異常)、肺のうっ血、頸静脈怒張(首の血管が太くなり膨れ上がっている状態)、下腿浮腫(膝から足首までのむくみ)、低血圧などがみられます。
グレード2以上では投与が休止され、病状が回復後も永続的な投与中止が望ましいとされていますが、再投与が必要な場合は、循環器医などと協議が必要とされています。
心筋炎・心血管障害のグレード別対処法
| グレード | 症状 | 投与可否 |
| 2 | 中程度の運動または作業で症状あり | 投与休止 回復後も永続的な投与中止が望ましい 再開が必要な場合は、多職種で慎重に検討 |
| 3 | 安静時または最小限の運動や作業で症状があり、治療が必要 | |
| 4 | 生命を脅かす結果、緊急処置が必要 |
出典:日本臨床腫瘍学会編. がん免疫療法ガイドライン 第3版.金原出版.免疫チェックポイント阻害薬の副作用管理.15心筋炎を含む血管障害.表2より作成
内分泌障害
免疫チェックポイント阻害薬による内分泌障害は、1型糖尿病、下垂体機能低下症、副腎皮質機能低下症、甲状腺機能異常症などがあります。
1型糖尿病
1型糖尿病は、自己免疫疾患の1つで、免疫細胞が膵臓にあるインスリンを分泌するβ細胞を破壊することで発症します。インスリンが出なくなるため、糖が分解できなくなって血糖値が上昇し、口の渇き、多飲、多尿などの高血糖症状がみられます。重症化すると、全身倦怠感や意識障害などの症状が現れます。発見時の血糖値にかかわらず急速に血糖値が上昇する劇症1型糖尿病は、発症後すぐに治療を開始しないと命にかかわるため、注意して治療が進められます。
発生頻度は、抗PD-1/PD-L1抗体薬では0.3~3.49%とされ、抗CTLA-4抗体では極めて希とされています。
免疫チェックポイント阻害薬の投与前と投与ごとに血糖値を測定し、高血糖症状や血糖値に異常があれば、グレードにかかわらず速やかに専門医と協議のうえで診断、治療が開始されます。インスリン治療により血糖コントロールが改善するまで休薬が検討されます。
また、2型糖尿病の治療中に、免疫チェックポイント阻害薬を投与した場合、病態が変化して1型糖尿病を発症(合併)することがあるので、血糖値の悪化に気付いたらすぐに医師に伝えましょう。
下垂体機能低下症
下垂体機能低下症は、脳の下垂体が分泌するホルモンが1種類以上不足することで、下垂体の機能が低下した状態です。さまざまな原因で起こりますが、免疫チェックポイント阻害薬による下垂体の炎症も原因の1つです。抗PD-1/PD-L1抗体薬よりも、抗CTLA-4抗体薬の方が発生頻度は高いとされています。
主な症状は、下垂体の腫れに伴う頭痛(抗CTLA-4抗体薬投与による症状、抗PD-1/PD-L1抗体薬ではあまりみられない)、倦怠感、食欲不振、好酸球増多、電解質異常(ナトリウムやカリウムなどの異常)、低血糖などです。検査値の異常のみの軽症の場合もありますが、全身倦怠感や食欲低下のため日常生活が困難になったり、ショック状態に陥るなど重症化することもあります。
グレード1は、症状がないまたは軽度、検査値に異常があるだけの状態です。グレード2は、中等症で日常生活は可能でも治療が必要な状態です。重症または医学的には重大でも直ちに生命を脅かすものではなく、日常生活が困難な状態がグレード3です。グレード1では、必要に応じてホルモン補充療法が行われ、症状が安定するまで投与は休止されます。症状が改善した後、投与が再開されます。グレード2と3では、ホルモン補充療法が行われ、症状が安定するまで投与は休止されます。症状が改善した後、投与が再開されます。グレード4は、重度の低血圧、低血糖、ショックなどから急性副腎不全症が疑われ、緊急処置が必要な状態です。この場合、投与は休止され急性副腎不全症の症状が安定後、再投与が行われます。
下垂体機能低下症のグレード別対処法
| グレード | 症状 | 投与可否 |
| 1 | 症状がない、または軽度の症状、検査値の異常だけで治療の必要はない | 必要に応じてホルモン補充療法を開始 症状が安定するまで投薬休止 症状改善後、再投与 |
| 2 | 中等症で、最小限の治療が必要、日常生活は可能 | ホルモン補充療法を開始 症状が安定するまで投薬休止 症状改善後、再投与 |
| 3 | 重症または医学的に重大だが、直ちに生命を脅かすものではない 入院または入院延長が必要で、日常生活が困難 | ホルモン補充療法を開始 症状が安定するまで投薬休止 症状改善後、再投与 |
| 4 | 副腎不全症の疑いで、重度の低血圧、低血糖、ショックなどの症状があり、生命にかかわるため緊急処置が必要 | 投与休止 副腎不全症を脱し、症状が安定したら再投与 |
出典:日本臨床腫瘍学会編. がん免疫療法ガイドライン 第3版.金原出版.免疫チェックポイント阻害薬の副作用管理.9下垂体機能低下症.表1より作成
副腎皮質機能低下症
免疫チェックポイント阻害薬による副腎皮質機能低下症は、自己免疫により副腎皮質が障害される原発性と、下垂体機能低下症によるものがあります。いずれも頻度は低く、特徴は明らかではありませんが、急性の副腎皮質機能の低下による副腎不全症になると命にかかわるため、注意して治療が進められます。
主な症状は、あまり体を動かさないのに疲れを感じる易疲労感、食欲不振、無気力、体重減少、悪心、下痢、腹痛などです。
グレード1は軽症で、好酸球増多や低ナトリウム血症などの検査値の軽微な異常にとどまる場合もあります。グレード3 では、全身倦怠感や食欲不振のため生活が困難になります。グレード4では、副腎不全症のためショック状態になる可能性があります。
グレード1では、必要に応じてホルモン補充療法が行われ、症状が安定するまで投与は休止されます。症状が改善した後、投与が再開されます。グレード2と3では、ホルモン補充療法が行われ、症状が安定するまで投与は休止されます。症状が改善した後、投与が再開されます。急性副腎不全症の疑いで、重度の低血圧、低血糖、ショックなど命に関わる症状があり、緊急処置が必要な状態のグレード4では投与が休止され、急性副腎不全症の症状が安定後、再投与が行われます。
原発性副腎皮質機能低下症のグレード別対処法
| グレード | 症状 | 投与可否 |
| 1 | 症状がない、または軽度の症状、検査値の異常だけで治療の必要はない | 必要に応じてホルモン補充療法を開始 症状が安定するまで投薬休止 症状改善後、再投与 |
| 2 | 中等症で、最小限の治療が必要、日常生活は可能 | ホルモン補充療法を開始 症状が安定するまで投薬休止 症状改善後、再投与 |
| 3 | 重症または医学的に重大だが生命を脅かすものではない、入院または入院延長が必要で、日常生活が困難 | ホルモン補充療法を開始 症状が安定するまで投薬休止 症状改善後、再投与 |
| 4 | 急性副腎不全症の疑いで、重度の低血圧、低血糖、ショックなどの症状があり、生命にかかわるため緊急処置が必要 | 投与休止 危機的な状態を脱し、症状が安定したら再投与 |
出典:日本臨床腫瘍学会編. がん免疫療法ガイドライン 第3版.金原出版.免疫チェックポイント阻害薬の副作用管理.10副腎皮質機能低下症.表1より作成
甲状腺機能異常症
免疫チェックポイント阻害薬による甲状腺機能異常症は、内分泌障害の中で最も頻度が高く、甲状腺機能低下症は、抗PD-1抗体で8.0~8.5%、抗PD-L1抗体で4.7~6.0%、抗CTLA-4抗体で3.8%、甲状腺機能亢進症は、抗PD-1抗体で2.8~3.7%、抗PD-L1抗体で2.3%、抗CTLA-4抗体で1.4%と報告されています。破壊性甲状腺炎に伴う甲状腺中毒症(血中の甲状腺ホルモンの働きが過剰になる状態)は投与早期に起こることが多く、その後、甲状腺機能低下症に至るとこともあります。
グレード1の甲状腺中毒症では、定期的に検査を受けながら投与を継続します。グレード2以上では、動悸や手足の震えなどがある場合は、症状の改善もしくは検査値が正常になるまで投与の休止が検討され、症状が改善したら再投与されます。
甲状腺中毒症のグレード別対処法
| グレード | 症状 | 投与可否 |
| 1 | 無症状、検査値の異常のみ、もしくは軽度の臨床所見がある | 投与継続 |
| 2 | 中等度の症状があるが、日常生活に制限はない | 症状の改善、検査値が正常化するまで投薬休止を検討 症状が改善したら再投与 |
| 3 | 高度の症状があり、身の回りの日常生活動作に制限がある、入院が必要 | 症状の改善、検査値が正常化するまで投薬休止を検討 症状が改善したら再投与 |
| 4 | 生命を脅かす、緊急処置が必要 | 症状の改善、検査値が正常化するまで投薬休止を検討 症状が改善したら再投与 |
出典:日本臨床腫瘍学会編. がん免疫療法ガイドライン 第3版.金原出版.免疫チェックポイント阻害薬の副作用管理.11甲状腺機能異常症.表2より作成
グレード1の甲状腺機能低下症では、定期的に検査を実施しながら投与が継続されます。グレード2では、症状がはっきりと現れたり、検査値が一定以上の数値になった場合は投与休止が検討され、甲状腺機能改善のための治療が行われます。グレード3以上では、症状の改善もしくは検査値が正常になるまで投与が休止され、症状が改善したら再投与が行われます。
甲状腺機能低下症のグレード別対処法
| グレード | 症状 | 投与可否 |
| 1 | 症状がなく、甲状腺刺激ホルモンが10mlU/L未満 | 投与継続 |
| 2 | 中等症の症状があるが、日常生活に支障はない 甲状腺刺激ホルモンが10mlU/L以上 | 症状の改善、検査値が正常化するまで投薬休止を検討 症状が改善したら再投与 |
| 3 | 高度の症状があり、医学的に重大で、生命を脅かす恐れがあり入院が必要、日常生活が困難 | 症状が安定するまで投薬休止 症状改善後、再投与 |
| 4 | 生命を脅かす、緊急処置が必要 | 症状が安定するまで投薬休止 症状改善後、再投与 |
出典:日本臨床腫瘍学会編. がん免疫療法ガイドライン 第3版.金原出版.免疫チェックポイント阻害薬の副作用管理.11甲状腺機能異常症.表3より作成
サイトカイン放出症候群
サイトカイン放出症候群は、抗体医薬品の投与中または投与後に炎症性サイトカインの放出により起こる症状(発熱、頻呼吸、頭痛、頻脈、低血圧、皮疹、低酸素症など)の総称です。
免疫チェックポイント阻害薬によるサイトカイン放出症候群の発生頻度はごくまれですが、サイトカインストームという重篤な反応から多臓器不全に陥ることもあるため迅速な診断と治療が必要とされています。
グレード1では、ベースラインに回復するまで投与が中断されます。グレード2では、ベースラインに回復するまで投与が休止され、ベースラインまで回復した場合は、再投与が検討されます。グレード3以上では、投与が中止されます。
免疫関連のサイトカイン放出症候群のグレード別対処法
| グレード | 症状 | 投与可否 |
| 1 | 全身症状の有無を問わない発熱 | ベースラインに回復するまで投与中断 |
| 2 | 輸液に反応する低血圧、40%未満の酸素投与に反応する低酸素症 | ベースラインに回復するまで投与休止 ベースラインに回復したら投与再開を検討 |
| 3 | 昇圧剤単剤で管理できる低血圧、40%以上の酸素投与を要する低酸素症 | 投与中止 |
| 4 | 生命を脅かす、緊急処置が必要 | 投与中止 |
出典:日本臨床腫瘍学会編. がん免疫療法ガイドライン 第3版.金原出版.免疫チェックポイント阻害薬の副作用管理.13サイトカイン放出症候群.表1より作成
※ベースライン:治療開始前の検査値や状態のこと
参考文献:日本臨床腫瘍学会編. がん免疫療法ガイドライン 第3版.金原出版

