切除できる膵臓がんとボーダーライン膵臓がんの手術 術前術後の化学療法との組み合わせが生存率の向上に

2018.4 取材・文:星野美穂
膵臓がんの治療に関する最新情報は、「膵臓がんを知る」をご参照ください。
手術で切除できる膵臓がんは、膵がん全体の3~4割ほどです。がんを切除し、術後に抗がん剤治療を行った場合の生存率が約40%という臨床試験の報告があります。難治がんと言われてきた膵臓がんの状況を考えると、希望がもてる数値になってきています。切除可能な膵臓がんについて、その診断と手術、そして術後補助化学療法について詳しく解説していただきました。
切除可能な膵臓がんと切除不能な膵臓がんの違い
膵臓がんは取り残しのない手術ができるかどうかという観点から、切除可能な膵臓がん、ボーダーライン(切除可能境界)膵臓がん、切除不能な膵臓がんの3つに分けられます。
切除不能な膵臓がんには2種類があり、1つは、がんが見つかったとき、すでに膵臓周辺の他の臓器へ転移している場合です。肝臓、腹膜、肺など、遠隔臓器への転移は、がん細胞が血流などを通して全身に広がっていることを示しています。膵臓にあるがんだけを切除しても根本的な治療にならないため、手術は行わないという選択になります。
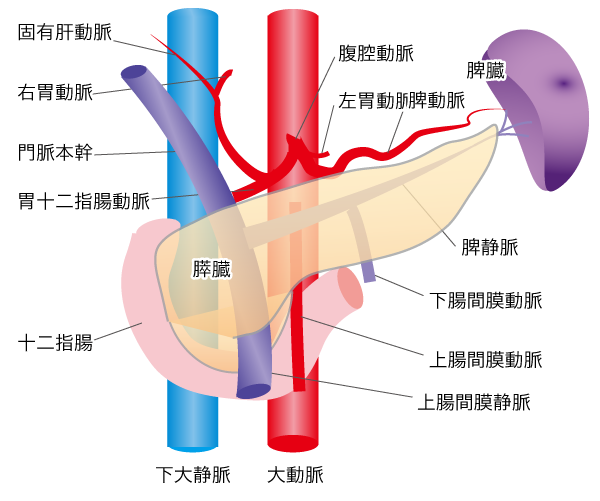
また、膵臓の内部や周囲にはたくさんの主要な血管があります(図1)。もう1つの切除不能な膵臓がんは、膵臓内や周辺の主要な血管にがんが浸潤(がんが増殖して次第に組織に入り込むこと)している場合です。このような膵臓がんでは、完全にがんを切除することが難しく切除不能となります。また、すでに転移している確率が高いため、切除しないという選択をすることも多くあります。
つまり、切除可能な膵臓がんとは、この2つにあてはまらない、「がんが他の臓器に転移していないもの」、そして「膵臓の周囲の血管に浸潤していないもの」ということになります。
図1 膵臓周囲の血管
膵臓がんの切除手術の新たな概念、ボーダーライン膵臓がんとは
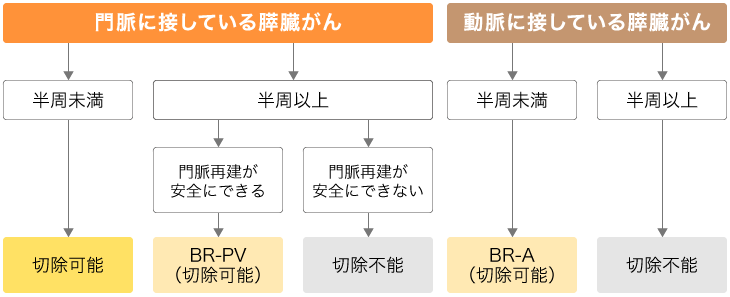
切除可能な膵臓がんと切除不能な膵臓がんのほかに、最近では、中間的な位置づけとなるボーダーライン膵臓がんという分類ができました。がんが主要な血管に接していても、化学療法でがんが小さくなり、切除ができる可能性があるがんを、ボーダーライン膵臓がんとして分類しています(図2)。
ボーダーライン膵臓がんは、門脈(肝臓から続く静脈)に浸潤していても切除可能とされる「BR-PV膵臓がん」と、膵臓の周辺の動脈(上腸管膜動脈など)に浸潤していても切除可能とされる「BR-A膵臓がん」に分けられます。
原則として、膵臓がんが門脈に接していても、半周に満たない浸潤であれば「切除可能」と判断されます。ところが、門脈に半周以上接している膵臓がんでも、門脈再建が安全に行える場合があります。これを、「BR-PV膵臓がん」と定義しています。ただし、門脈浸潤が広範囲で再建が安全に行えない場合は、「切除不能」と判断されます。
一方、上腸管脈動脈などの膵臓周囲の主要な動脈に浸潤しているがんのうち、半周未満で動脈に接しているがんは、「BR-A膵臓がん」として切除可能境界とされます。半周以上接しているものは「切除不能」となります。
当院の場合は、膵臓がんが見つかった症例のうち3~4割程度が、BR-PV膵臓がんとBR-A膵臓がんを含めた切除可能な膵臓がんと判断されています。
ただし、切除可能と判断された場合でも、どの動脈にがんが浸潤しているかによって予後は異なります。これまで経験した症例の経過を振り返ると、肝動脈に浸潤している場合の予後はそれほど悪くありませんが、上腸間膜動脈に浸潤している場合は、予後は悪い場合が少なくありません。そのようなケースでは、手術をして体力を低下させたり、合併症のリスクを抱えるよりは、抗がん剤治療を行うことを考えます。
図2 ボーダーライン膵臓がん
手術可能な膵臓がんの10%で、審査腹腔鏡により転移が見つかる
膵臓がんが切除可能か不能かを判断するには、造影CTによる検査を行い、血管への浸潤の様子を見ます。転移の有無はPETで検査します。ただし、PETで見つかるのは5mm以上の転移がんです。5mm以下のがんはPETで見つけることは非常に難しくなります。
そのため、手術可能と判断された膵臓がんの場合でも、手術時にはまず最初に、腹腔内に内視鏡を入れて調べる審査腹腔鏡による検査を行います。肉眼で肝臓や腹膜に転移がないかを確認します。CTやPETでも見つからない1~2mmの小さな転移があるかもしれないからです。切除可能な膵臓がんといわれていた場合でも、審査腹腔鏡によって、およそ10~20%の症例で転移が見つかります。転移が見つかった場合は切除不能と判断され、その時点で手術を中止し、術後なるべく早く抗がん剤による治療を開始します。
膵臓がんの代表的な手術は、膵頭十二指腸切除術、膵体尾部切除術、膵全摘術の3つ
膵臓がんの術式は、がんができている場所によって決まります。
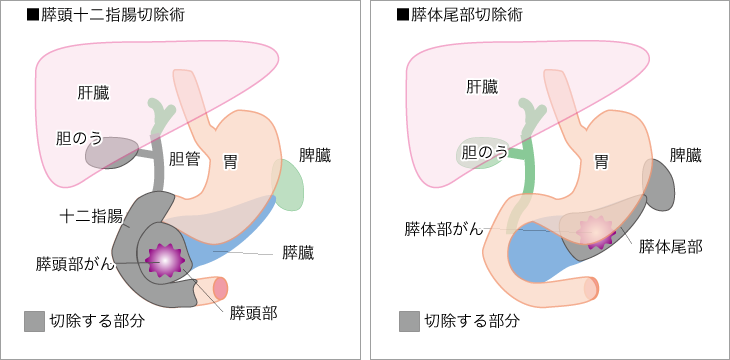
がんが膵臓の頭部(膵臓をおたまじゃくしに見立てた場合の頭のほうの部分)に存在する場合は、「膵頭十二指腸切除術」が行われます(図3)。この手術では、膵頭、十二指腸、小腸の一部である空腸、胆のう、下部胆管と、周辺のリンパ節を切除します。これらの臓器を切除したあと、残った臓器と臓器をつなぎ合わせます。
がんが膵臓の体部(真ん中あたり)、尾部(細くなっている部分)にあった場合は、「膵体尾部切除術」という手術が行われます。この手術では、膵体尾部とともに、脾臓や、脾臓に酸素や栄養を送る脾動脈という血管も周辺リンパ節とともに切除されます。膵頭十二指腸切除術と比べると、術後に臓器と臓器をつなぐ必要もなく、体の負担も少ない手術です。
がんが膵臓全体に広がっている場合、通常では切除不能と判断されますが、IPMNと呼ばれる良性腫瘍ががん化した腫瘍(IPMC)では、膵臓をすべて摘出することもあります。膵全摘術では、膵頭十二指腸切除術と同様に、十二指腸、空腸の一部、胆のうと下部胆管も一緒に切除されます。
図3 膵臓がんの代表的な切除術
膵臓がんの開腹手術と腹腔鏡下手術のメリット・デメリット
膵臓がんで行われる手術には、開腹手術と腹腔鏡下手術があります。日本では、膵体尾部切除術にだけ、腹腔鏡下手術の保険診療が認められています。
腹腔鏡下手術のメリットは、出血量が少ない、入院期間が短くてすむ、術後の痛みが少ないことです。一方、デメリットとしては、まれですが手術中に出血した場合に、開腹手術への変更後、止血に至るまでに時間がかかることがあげられます。現在、膵臓がんの腹腔鏡下手術を行う施設は限られているため、希望する患者さんは実施している病院を探す必要があります。
開腹手術、腹腔鏡下手術のどちらにしても、膵臓がんの手術にはリスクがあります。この認識は非常に重要です。
膵臓を切除する際に、切除した膵臓の断面から膵液が漏れることがあります。膵液は非常に強力な消化液のため、お腹の中に漏れると、血管や臓器が膵液で消化され、大出血を起こすことがあります。これが原因で亡くなることもあります。
日本全国の膵頭十二指腸切除術による死亡率は、おおよそ1~3%です。100人中1~3人が手術中に亡くなるという確率です。この数字は手術をする施設によって異なりますが、年間の手術数が多い施設は死亡率が低い傾向があるとされています。ただし、何床以上の病院でどの程度低いのかというデータはありません。
日本肝胆膵外科学会では、高難度の手術を一定数行っている医療機関を「高度技能専門医修練施設」として認定しています。膵臓がんの手術を受ける場合は、そうした施設を選んだり、担当医に膵臓がんの手術件数を尋たりすることが、安全な手術を受けることにつながります。
膵臓がんの手術後に発熱が起きたら速やかに病院へ
図4 術後の再建例(膵頭十二指腸切除術後)
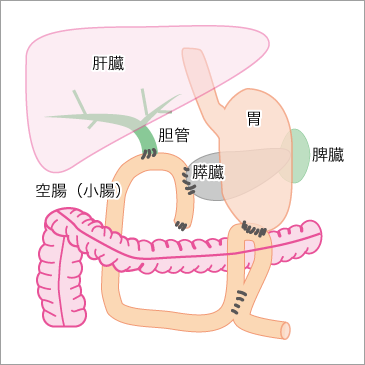
膵臓がんの手術では、切除した膵臓につながっていた胆管を腸に直接つなぎ合わせます(図4)。胆管と腸をつなぐ弁の役割を果たす十二指腸乳頭部がないため、腸内細菌が胆管に入り、胆管炎を起こすことがあります。胆管炎になると高熱が出るとともに、胆管が肝臓につながっているため、肝臓に膿がたまり、重症化すると命にかかわることもあります。
膵臓がんの手術後に具合が悪くなったら、我慢をせずにすぐに救急車を使ってでも医療機関に行くことが大切です。
また、膵臓を全摘すると、膵臓からのインスリン分泌がなくなるため、糖尿病を発症します。糖尿病の治療のために、インスリンの自己注射を日常的に行うようになりますが、このとき注意したいのが、インスリンが効き過ぎることによる低血糖です。低血糖になると、脱力や手の震え、冷や汗などが起き、重症になると昏睡状態に至る場合もあります。このように膵臓を全摘した場合は、糖尿病専門医のもとでインスリンの使用方法を学ぶ必要があります。ただし、インスリンの管理が適切にできれば、通常の生活を送ることは可能です。もともと糖尿病傾向をもたない人の場合では、膵全摘術以外の膵臓を半分切除する程度の手術では、インスリンによる治療が必要となることはほとんどありません。
ボーダーライン膵臓がんを切除可能にする術前化学療法
ボーダーライン膵臓がんの場合、主要な血管などへ浸潤したがんを小さくし、切除可能にする目的で、手術前に抗がん剤治療を行います。当院で使用する抗がん剤は、ゲムシタビン(製品名:ジェムザールなど)とナブパクリタキセル(製品名:アブラキサン)の併用療法です。
この抗がん剤治療の副作用としては、脱毛がほぼ100%の人に起こります。脱毛した髪は、抗がん剤治療が終われば生えてきますが、気になる方はこの期間はウィッグやバンダナ、帽子などを使うとよいでしょう。
このほか、好中球減少が起こりやすくなります。好中球が減少すると感染症にかかりやすくなるため、治療中に発熱した場合は、すぐに病院で治療を受けることが大切です。
膵臓がんの術後補助化学療法はS-1を6か月間服用
膵臓がんの手術でがんを切除した後に、体内に残っているかもしれない目に見えないがん細胞を叩くために、術後補助化学療法をほぼ100%の患者さんに行われます。
使われる抗がん剤はS-1(製品名:TS-1など)と呼ばれる経口薬で、6か月間服用します。S-1による術後化学療法は、日本人を対象とした臨床試験において、ゲムシタビン投与に比べて全生存(OS)率を有意に高めたと報告されています。
S-1の副作用としては、下痢や口内炎があります。特に口内炎が起きると、痛みで食事が摂れなくなる人が少なくありません。異味という味覚障害により、これまで美味しく食べられていたものが、まずく感じることもあります。食事が摂れないと、体重が減って体力が落ち、抗がん剤治療を続けられなくなることもあります。
そのため、食べられる工夫をして栄養をきちんと摂り、体重を維持することが重要です。口内炎があっても食べやすい料理や、しみにくい食材などもあるので、病院の栄養士などに相談するといいでしょう。
術後は、S-1の服用期間をどう切り抜けるかを考えることが大切です。服用が終われば、またもとのように美味しく食事を楽しむことができるようになります。
膵臓がんの生存率向上に貢献する手術と抗がん剤治療の進歩
膵臓がんは、現在でもすべての固形がんのなかで生存率が悪いがんです。膵臓がんのすべてのステージのトータルでは、5年実測生存率が8.6%です※。しかし、手術ができた膵臓がんでは、5年実測生存率は23.4%です※。膵臓がんの治療戦略として、手術後に補助療法として抗がん剤治療を組み合わせる臨床試験が行われています。手術後の補助化学療法としてゲムシタビンとS-1を比較したJASPAC01試験の5年生存率をみると、ゲムシタビンが24.4%、S-1が44.1%という結果でした。
抗がん剤治療というと、強い副作用がある、ひどい吐き気が起こるなどのイメージを持っている方も多いと思います。しかし、抗がん剤治療も進歩しています。吐き気を抑える制吐剤にも新しいものが出ているように、さまざまな副作用で対策が工夫されています。抗がん剤を恐れることなく、希望をもって治療を受け入れていっていただけたらと思います。
※公益財団法人がん研究振興財団「がんの統計’17」より
プロフィール
遠藤格(えんどう・いたる)
1991年 横浜市立大学附属病院外科学第2講座助手
1994年 米国カリフォルニア大学ロサンジェルス校肝移植センター留学
2002年 横浜市立大学附属病院外科学第2講座講師
2005年 横浜市立大学大学院医学研究科消化器病態外科学准教授
2006年 米国スロン-ケタリン記念がんセンター留学
2009年 横浜市立大学大学院医学研究科消化器病態外科学教授
2016年 横浜市立大学附属病院副院長
2018年 横浜市立大学副学長

