検査・診断
急性骨髄性白血病の検査・診断・治療選択をご紹介します。
急性骨髄性白血病の検査
急性骨髄性白血病の検査は、診断、治療方針、病型分類、合併症の有無、治療効果の確認など、目的に合わせて行われます。
診断のために行うのが、「血液検査」と「骨髄検査」です。血液検査では、白血球数の異常や赤血球、血小板数の減少などを確認します。血液検査の結果と症状から、強く急性骨髄性白血病が疑われる場合、確定診断を目的として骨髄検査が行われます。骨髄検査は、骨髄液を採取する「骨髄穿刺(せんし)」と骨髄組織を採取する「骨髄生検」があります。骨髄穿刺は、皮膚に近く浅いところにある腰骨(骨盤)や胸骨に、骨髄穿刺用の針を刺し注射器で骨の中にある骨髄を吸い出します。局所麻酔をしますが、骨髄を吸い出すときには痛みがあります。骨髄生検は、腰骨にやや太い針を刺し、骨髄組織を採取します。
骨髄検査は、確定診断の目的以外に、病型分類をするためにも重要な検査で、染色体や遺伝子、血液細胞の表面に発現している抗原などを調べることができます。
診断、病型分類、治療方針、治療の効果判定、予後判定を目的に行われる検査として、「染色体検査」と「遺伝子検査」が挙げられます。急性骨髄性白血病では、病型に特異的な染色体異常や、染色体の異常に伴う遺伝子異常があるため、病型分類をするためにこれらの検査が重要になります。
合併症を確認するためには、腹部超音波検査や腹部CT検査が行われます。
急性骨髄性白血病の病型分類
血液がんでは、がん細胞が全身に広がっているため、固形がんのように大きさや転移などによるステージ分類が行われませんが、治療方針を決めるため「病型分類」と呼ばれる方法で分類され、診断が行われます。病型分類には、国際的には、FAB分類とWHO分類の2種類がありますが、現在はWHO分類が主に使われます。
急性骨髄性白血病の病型分類は、「骨髄中の白血病細胞の割合」「白血病細胞の染色体や遺伝子の異常」などから行われ、6パターンに分類されます。
急性骨髄性白血病のWHO分類(2017)
| 1 | 特異的染色体異常がある急性骨髄性白血病 |
| t(8;21) (q22;q22.1)、または RUNX1-RUNX1T1 がある急性骨髄性白血病 | |
| inv(16) (p13.1q22)かt(16;16)(p13.1;q22)、CBFB-MYH11 がある急性骨髄性白血病 | |
| PML-RARA がある急性前骨髄球性白血病 | |
| t9;11)(p21.3;q23.3)、MLLT3-KMT2Aがある急性骨髄性白血病 | |
| t6;9)(p23;q34.1)、DEK-NUP214 がある急性骨髄性白血病 | |
| inv(3)(q21.3q26.2)かt(3;3)(q21.3;q26.2);、GATA2,、MECOM がある急性骨髄性白血病 | |
| T(1;22)(p13.3;q13.3)、RBM15-MKL1 がある急性骨髄性白血病(巨核芽球性) | |
| BCR-ABL1遺伝子変異がある暫定的な一病型急性骨髄性白血病 | |
| NPM1遺伝子変異がある急性骨髄性白血病 | |
| CEBPA二対立遺伝子変異がある急性骨髄性白血病 | |
| RUNX1遺伝子変異がある暫定的な一病型急性骨髄性白血病 | |
| 2 | 骨髄異形成関連の変化がある急性骨髄性白血病 |
| 3 | 治療に関連した骨髄増殖性腫瘍 |
| 4 | 上記以外の急性骨髄性白血病 |
| 急性骨髄性白血病最未分化型 | |
| 急性骨髄性白血病未分化型 | |
| 急性骨髄性白血病分化型 | |
| 急性骨髄単球性白血病 | |
| 急性単球性白血病および急性単芽球性白血病 | |
| 急性赤白血病 | |
| 急性巨核芽球性白血病 | |
| 急性好塩基性白血病 | |
| 骨髄線維症を伴う急性汎骨髄症 | |
| 5 | 骨髄肉腫 |
| 6 | ダウン症候群に関連した骨髄増殖症 |
| 一過性異常骨髄症 | |
| ダウン症候群関連骨髄性白血病 |
出典:一般社団法人日本血液学会編. 造血器腫瘍診療ガイドライン 2023年版. 第I章 白血病、I 白血病、1急性骨髄性白血病 表2より作成
急性骨髄性白血病診断と治療選択
急性骨髄性白血病の治療選択は、若年者(65歳未満)と高齢者(65歳以上)で異なります。
若年者の治療選択
若年者では寛解導入療法が行われ、寛解が得られれば、予後リスクにより、その後の治療法が選択されます。予後良好の場合は、寛解後療法として、シタラビン大量療法が推奨されています。
予後中間リスクや予後不良の場合は、寛解後療法として非交叉耐性※のアントラサイクリン系薬剤による多剤併用化学療法4コースが推奨されています。また、シタラビン大量療法3コースも推奨されていますが、多剤併用化学療法と比べて、感染症の増加が懸念されるため、注意が必要とされています。さらに、予後中間リスクや予後不良の患者さんで、初回の寛解導入療法で寛解が得られた場合は、同種造血幹細胞移植も推奨されています。
初回の寛解導入療法で寛解が得られなかった場合は、FLT3遺伝子変異を調べる遺伝子検査が行われます。FLT3遺伝子変異は、急性骨髄性白血病で最も多く認められる遺伝子変異で、国内の初発患者さんの約25%で認められます。
難治性の急性骨髄性白血病患者さんに対しては、シタラビン大量投与を主体とする救援化学療法を行い寛解導入し、同種造血幹細胞移植が推奨されています。難治性のFLT3遺伝子変異がある患者さんに対しては、FLT3阻害薬による治療を行い寛解導入後、同種造血幹細胞移植が推奨されています。
※薬剤耐性が起こった時に、その薬剤と類似の構造や作用がある他の薬剤に対しても耐性が起こらないものを非交叉耐性といいます。
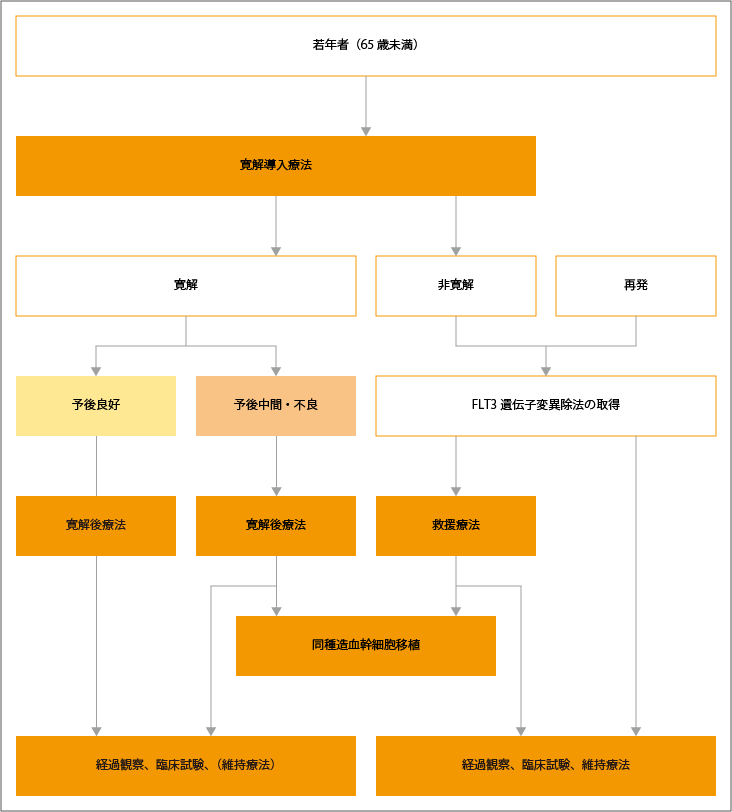
出典:一般社団法人日本血液学会編. 造血器腫瘍診療ガイドライン 2023年版. 第I章 白血病、I 白血病、1急性骨髄性白血病 アルゴリズムより作成
高齢者の治療選択
高齢者では、予後因子、全身状態、患者さん・ご家族の希望、介護など社会サポートの有無などにより治療が選択されます。
若年者に準じた強力化学療法が可能と診断された患者さんに対しては、シタラビン+アントラサイクリンによる寛解導入療法が推奨されています。寛解が得られた場合は、寛解後療法が行われます。予後中間およぶ不良の患者さんに対しては、同種造血幹細胞移植が推奨されています。
強力化学療法の適応とならない患者さんに対しては、ベネトクラクス+アザシチジンまたはベネトクラクス+低用量シタラビン併用療法が、寛解導入療法として推奨されています。しかし、全身状態や併存疾患などの程度により、治療強度の減弱や支持療法が検討されることがあります。
寛解導入療法で寛解が得られた場合は、寛解後療法が行われますが、寛解が得られなかった場合は、FLT3遺伝子変異を調べる遺伝子検査が行われます。難治性の急性骨髄性白血病の患者さんに対しては、シタラビン大量投与を主体とする救援化学療法により寛解導入を行った後、同種造血幹細胞移植が推奨されています。難治性のFLT3遺伝子変異がある患者さんに対しては、FLT3阻害薬による寛解導入後に、同種造血幹細胞移植が推奨されています。
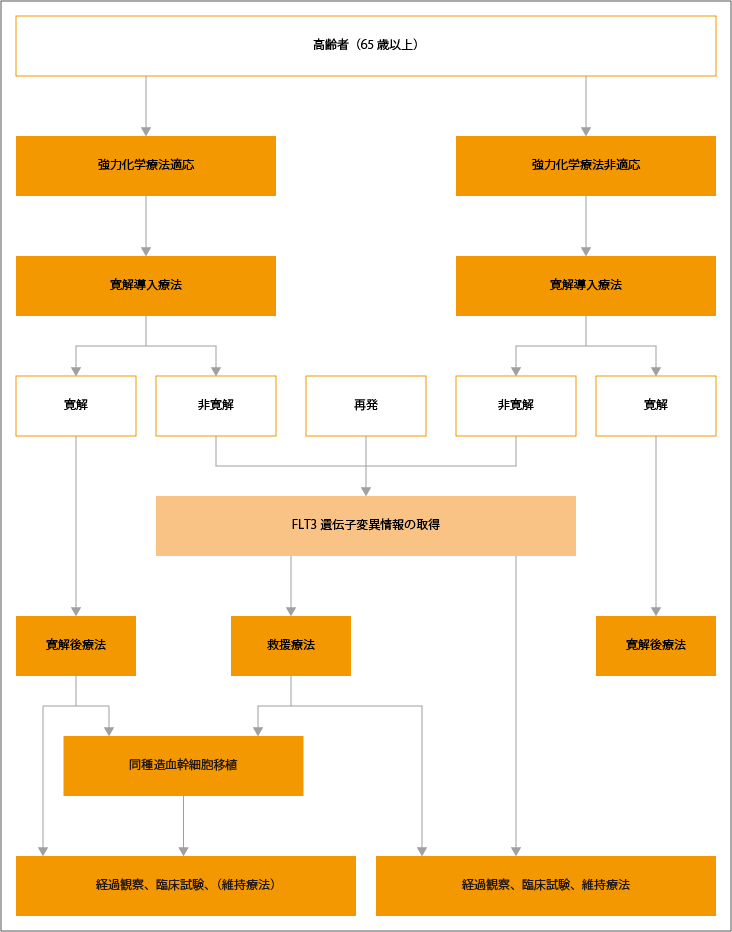
出典:一般社団法人日本血液学会編. 造血器腫瘍診療ガイドライン 2023年版. 第I章 白血病、I 白血病、1急性骨髄性白血病 アルゴリズムより作成
急性骨髄性白血病の予後因子と分類
これまでの治療成績から、さまざまな予後因子が明らかとなっています。寛解導入良後の治療選択を行うため、これらの因子から「予後良好群」「予後中間群」「予後不良群」の3つに分類がなされます。
急性骨髄性白血病の予後因子
| 項目(層別化因子) | 予後が良好となる因子 | 予後が不良となる因子 |
|---|---|---|
| 年齢 | 50歳以下 | 60歳以上 |
| 全身状態(PS) | PS2以下 | PS3以上 |
| 発症形式 | 初発(de novo) | 二次性 |
| 染色体異常 | t(8;21) (q22;q22) inv(16) (p13.1q22) t(16;16) (p13.1;q22) t(15;17) (q22;q21) | 3q異常[inv(3) (q21q26.2)、 t(3;3) (q21;q26.2)など] 5番・7番染色体の欠失 または長腕欠失 t(6;9) (p23;q34)複雑核型 |
| 遺伝子異常 | NPM1 変異 両アレルCEBPA 変異 | FLT3-ITD 変異 |
| あ寛解までに要した治療回数 | 1回 | 2回以上 |
出典:一般社団法人日本血液学会編. 造血器腫瘍診療ガイドライン 2023年版. 第I章 白血病、I 白血病、1急性骨髄性白血病 表4より作成
参考文献:一般社団法人日本血液学会編. 造血器腫瘍診療ガイドライン 2023年版.金原出版

