乳がんのサブタイプで異なる薬物療法 ホルモン療法、抗HER2療法、抗がん剤 自分に合った治療が大切

2017.10 取材・文:星野美穂
乳がんと診断されたとき、どのような治療選択があり、自分に合った治療法はなにか、効果はどうなのかなど、たくさんの疑問が生じることでしょう。ステージ(病期)によって治療方法は異なりますが、現在は、初期治療の段階から「サブタイプ」に分類し、薬物療法の選択などの治療方針が決められていきます。自分の乳がんのサブタイプを知り、その特性を理解することは、治療を続けていくうえで、非常に重要です。
ホルモン療法、抗HER2 療法、抗がん剤治療―自分のがんにはどの薬物療法が必要か
乳がんは、がんの大きさや広がりなどにもとづく進行の度合いによって、0期~4期のステージに分類されます。
0~3期までは、乳房の部分切除術や、乳房全体を切除する全摘術による治療が可能です。乳がんの進行状態によって、最初に薬物療法を行い、がんを小さくしてから手術をしたり(術前薬物療法)、手術後の再発予防のために放射線治療や薬物療法を行うこともあります(図1)。
一方、腋窩リンパ節以外のリンパ節に転移があったり、乳房以外の臓器に転移が見つかる4期では、手術をしてもがんを取り切るのは難しくなります。そこで4期の治療は、さまざまな薬物療法が主体となります。
図1 乳がんの病期と治療
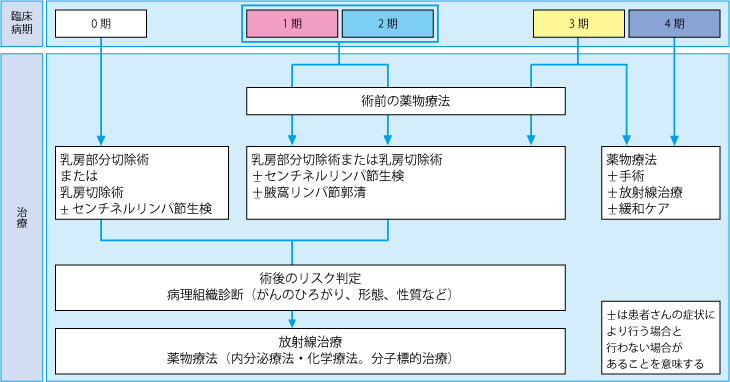
出典:日本乳癌学会「科学的根拠に基づく乳癌診療ガイドライン2013年版」より作成
また、乳がんには、ホルモン受容体やHER2が陽性か陰性、増殖能力が高いか低いかなどでわける「サブタイプ」という5つのタイプにより、治療法が異なります。乳がんで行われる薬物療法は大きく分けて、ホルモン療法(内分泌療法)、抗HER2療法、抗がん剤治療(化学療法)の3つがあります。そのため、乳がんの薬物療法は、「サブタイプ」によって、3つのうち効果が高いものを1つ、または組み合わせて行われます。
サブタイプは採取した組織を検査して明らかになる
では、乳がんの「サブタイプ」は、どのようにわけるのでしょうか。乳がんの疑いで受診された場合、まず、局所麻酔をして腫瘍に針を刺して組織を採取します(針生検)。採取した組織を調べて(病理組織検査)、その腫瘍ががんであることを確認するのと同時に、サブタイプも検査します。この時点で、乳がんのサブタイプがわかります。
がんと診断された後は、MRIや超音波でがんの広がりを、CTや骨シンチ、PETで転移の有無を検査していきます。腫瘍がとても小さい場合や、サブタイプにかかわらず手術を先に行う方針が変わらないような状況では手術により採取した組織を調べてサブタイプを確認する場合もあります。
それぞれのサブタイプとその特性に応じて選択される薬物療法をまとめます(表1)。
表1:乳がんのサブタイプ分類
| ホルモン受容体陽性 | ホルモン受容体陰性 | ||
|---|---|---|---|
| 増殖能力 | 低い | 髙い | |
| HER2陰性 | 1.ルミナルAタイプ | 2.ルミナルBタイプ | 5.トリプルネガティブ |
| HER2陽性 | 3.ルミナルHER2タイプ | 4.HER2陽性タイプ | |
ルミナルAタイプ
1.ホルモン受容体陽性、HER2陰性で、がんが増えるスピードが遅いという特徴をもつ乳がんです。薬物治療はホルモン療法が中心となります。このタイプの乳がんは、早期であれば抗がん剤を使用しなくてもホルモン療法のみで、よい予後が担保できることがわかっています。
ルミナルBタイプ
2.ホルモン受容体陽性、HER2陰性、がんの増殖能力が速いタイプの乳がんです。ホルモン療法と抗がん剤を使った治療を行います。
ルミナルHER2タイプ
3.ホルモン受容体陽性、HER2陰性、がんの増殖能力が速いタイプの乳がんです。ホルモン療法と抗がん剤を使った治療を行います。
HER2陽性タイプ
4.ホルモン受容体陽性、HER2陽性の乳がんです。 ホルモン療法、抗がん剤治療、抗HER2療法であるトラスツズマブ(製品名:ハーセプチン)を行います。
トリプルネガティブ
5.エストロゲン、プロゲステロンの2つのホルモン受容体が陰性(ホルモン受容体陰性)、HER2も陰性の乳がんを、トリプルネガティブと呼びます。トリプルネガティブの乳がんの標準治療は化学療法となり、アンスラサイクリン系抗がん剤+タキサン系抗がん剤の併用が一般的です。
ホルモン療法とは――ホルモン受容体陽性乳がんの治療
ホルモン受容体陽性の乳がんは、エストロゲンという女性ホルモンに依存して増殖します。そのため、女性ホルモンを作らせない、もしくは働きを阻害する薬剤を投与してがんの増殖を抑えようという治療法が、ホルモン療法です。
閉経前の人に対して使われるのは、抗エストロゲン剤のタモキシフェン(製品名:ノルバデックスなど)などです(表2)。タモキシフェンは、エストロゲンの働きを阻害する作用をもちます。主に閉経前の患者さんに使用されますが、閉経後の患者さんに使われることもあります。
閉経前の患者さんには、エストロゲンの産生をさらに抑えるために、上記に加えてLH-RHアゴニスト製剤という、卵巣機能を抑える薬剤を併用する場合もあります。このほか、抗がん剤治療終了後に妊娠を希望する患者さんでは、卵巣を保護する目的でLH-RHアゴニスト製剤を用いることもあります。
閉経後の患者さんには、脂肪組織や乳がん組織でエストロゲンが作られるのを阻害する、アロマターゼ阻害剤が使われます。このほか、進行再発乳がんでは、黄体ホルモン剤や、抗エストロゲン剤のフルベストラント(製品名:フェソロデックス)が使用されることもあります。
術後ホルモン療法の治療期間は、抗HER2療法や抗がん剤治療と比べると非常に長く、標準治療では5年間続ける必要があります。タモキシフェンでは10年間使用したほうが再発率が低いというデータも出てきています。
表2
| 一般名 | 製品名 | 投与方法 | 備考 | ||
|---|---|---|---|---|---|
| ホルモン療法薬 | 抗エストロゲン薬 | タモキシフェン | ノルバデックス | 内服 | 閉経前・後 |
| トレミフェン | フェアストン | ||||
| フルベストラント | フェソロデックス | 筋肉注射 | 閉経後 | ||
| LH-RHアゴニスト製剤 | リュープレロリン | リュープリン | 皮下注射 | 閉経前 | |
| コゼレリン | ゾラデックス | ||||
| アロマターゼ阻害薬 | エキセメスタン | アロマシン | 内服 | 閉経後 | |
| アナストロゾール | アリミデックス | ||||
| レトロゾール | フェマーラ | ||||
| 抗がん剤 | AC療法 | ドキソルビシン | アドリアシン | 点滴 | 3週1回 |
| シクロホスファミド | エンドキサン | ||||
| FEC療法 | フルオロウラシル | 5-FU | 点滴 | 3週1回 | |
| エピルビシン | ファルモルビシン | ||||
| シクロホスファミド | エンドキサン | ||||
| タキサン系 | パクリタキセル | タキソール | 点滴 | 1週1回 | |
| ドセタキセル | タキソテール | 点滴 | 3週1回 | ||
| 抗HER2薬 | トラスツズマブ | ハーセプチン | 点滴 | 1週1回、3週1回 | |
抗HER2療法とは――HER2陽性乳がんの治療法
がんのなかには、「HER2(ヒト上皮成長因子受容体2型)」という細胞増殖にかかわるタンパク質を利用して増殖するものがあります。このように、がん細胞にHER2タンパクが過剰発現、またはHER2遺伝子が増幅しているがんを、「HER2陽性」がんと呼びます。抗HER2療法は、HER2タンパクを狙って攻撃するトラスツズマブなどの分子標的薬を用いる治療法です。
以前は、HER2陽性乳がんは比較的予後が悪いといわれていました。しかし2008年にトラツズマブが登場したことで、生存率、再発率は大きく改善しています。術前化学療法としてトラスツズマブを用いることで、6~7割の患者さんで浸潤がんが消えるなど、治療効果は劇的に変化し、予後も改善されました。
HER2陽性タイプの場合、標準治療は、アンスラサイクリン系抗がん剤(ドキソルビシン[製品名:アドリアシンなど])+タキサン系抗がん剤(パクリタキセル[製品名:タキソール]、ドセタキセル[製品名:タキソテール])+トラスツズマブです。ただし、HER2タイプでも1cm以下の小さながんの場合は、アンスラサイクリン系抗がん剤は投与せず、タキサン系抗がん剤とハーセプチンの併用も選択肢の1つとなります。
早期乳がんに対しては、手術の前後に行う補助療法では、トラスツズマブは1年間使用します。切除不能、進行再発乳がんに使える抗HER2薬は、他に3剤があります。
乳がんの抗がん剤治療――いくつかの薬剤を組み合わせる多剤併用の化学療法
抗がん剤を使って、がん細胞の分裂を抑え、がんを破壊する治療法です。全身のがんに効果があり、サブタイプによって、ホルモン療法や抗HER2療法と併用されます。
複数の抗がん剤を組み合わせるさまざまな多剤併用療法が行われます。代表的な標準治療には、アンスラサイクリン系抗がん剤を用いた、AC療法、EC療法、FEC療法などがあります。
トリプルネガティブ乳がんでは、アンスラサイクリン系を含む多剤併用療法とタキサン系の抗がん剤を組み合わせる方法が標準治療として推奨されています。それぞれの治療法を3か月ずつ、計6か月行います。
抗がん剤にトラスツズマブを併用するHER2陽性タイプの治療では、タキサン系抗がん剤を投与の際にトラスツズマブとの併用治療を3か月行い、9か月はトラスツズマブのみの治療を行います。アンスラサイクリンとの併用は通常行われません。
抗がん剤とホルモン療法の両方を行うルミナルBタイプの治療では、抗がん剤治療(6か月)や手術の後にホルモン療法を行います。
副作用や生活への影響も含めて、効果が高くて納得のいく治療を
タキサン系抗がん剤には、パクリタキセルとドセタキセルの2つの抗がん剤があります。効果は同じですが、副作用や通院間隔が異なります。
パクリタキセルは週1回の点滴を12回投与します。副作用として、指先のしびれや痛みが強く出ることがあり、楽器を演奏したり、服を縫うなど指先を使う仕事の人は注意が必要です。
一方、ドセタキセルは、3週に1回の投与を4回行います。パクリタキセルより通院の頻度は減らすことができます。副作用は、パクリタキセルのような指先のしびれなどは少ないですが、全身の筋肉痛やだるさ、好中球減少に伴う発熱などが多く報告されています。
どちらかの薬剤を選択する場合は、患者さんの生活や仕事の状況、通院の負担などを考えながら決めていきます。
また、ホルモン療法剤は催奇形性(胎児に奇形を発生させる危険性)が高いため、使用期間中の妊娠は避ける必要があります。抗がん剤も、特に妊娠初期は使用が制限されます。また、抗がん剤の使用は、卵巣機能に影響を及ぼすことがあります。現在、30~40代で乳がんに罹る人が増えており、出産年齢の上昇傾向もあって、乳がんの罹患と妊娠を考える時期が重なる場合もあります。
乳がんの治療は、最も効果が期待できる治療法をしっかりと行うことが第一ですが、これらの人生設計にかかわる問題や仕事や生活の面も含めて迷うことがあれば、主治医とよく相談し、納得できる治療を選択することが大切です。
サブタイプは変わることがある?――再生検が重要
実はがんのサブタイプは一生同じとは限らず、治療期間を経て変化する場合があります。例えば、初発時の検査ではホルモン受容体陽性の乳がんだったのが、術前化学療法後に調べたら陰性になっていたり、再発がわかった際に再び病理組織検査(再生検)をしたら陰性になっていたりすることが、ときどきあります。薬物療法を受けての変化の可能性や、治療が有効でなく残った細胞の性質による可能性などがありますが、ホルモン受容体陽性タイプでもHER2陽性タイプでも起こります。
サブタイプが変わった場合は、その時点で新しいサブタイプに適した治療法に変更します。初発治療でホルモン療法がよく効いたとしても、サブタイプが変わりホルモン受容体陰性となったら、ホルモン療法ではなく抗がん剤による治療を行う必要が出てきます。再発転移がわかった際に、乳房の再発部位や肝臓などの転移部位から組織を採取して改めて病理組織検査を行うのは、そのためです。
治療の節目ごとに行われる検査で自分のサブタイプを把握し、患者さん自身が適切な治療法を理解していくことは、非常に重要となっています。
プロフィール
林直輝(はやしなおき)
2008~2011年 米国テキサス大学MD Anderson Cancer Center
2011年 聖路加国際病院乳腺外科

