卵巣がんの治療
卵巣がんのステージ分類による、治療選択と治療法を紹介します。
卵巣がんの治療選択
卵巣がんの治療は、手術を基本として複数の治療法を併用する治療で行われ、主に化学療法が併用されます。治療選択は、進行期、組織型、異型度(グレード)など予後を左右する因子と、年齢、合併症、妊孕性※の希望などを考慮して総合的に判断されます。
※妊孕性は、妊娠に必要な臓器や機能による妊娠する力のことです。
初回治療
卵巣がんの初回治療では、がんの完全切除が目指せない場合でも、病変部の組織を採取して病理検査でがんの進行度や組織型を確定するために手術が行われます。腹腔内に播種や転移が認められた場合には、残存病変がない状態を目指した手術が行われます。
初回手術が不十分で、進行期の確定ができなかった場合や腫瘍を減らす目的で行われる「腫瘍減量手術」が行われなかった場合、また、手術後に卵巣がんと判明した場合は、再開腹による手術が行われます。
進行期の確定を目的とした手術や腫瘍減量手術が困難な患者さんでは、生検による組織型の確定と最小限の進行期を確認にとどめた試験開腹術が行われます。このような患者さんに対しては、術前化学療法が考慮されます。
進行期・組織型。悪性度確定後の術後治療
進行期や組織型、悪性度などが確定した後は、病態に合わせた治療が選択されます。
ステージ1A/1Bで低異型度と診断された場合は、経過観察が行われます。ステージ1A/1Bで高悪性度の場合、または明細胞がんでステージ1Cと診断された場合は、化学療法が行われます。
ステージ2~4と診断され、肉眼的に残存腫瘍が認められない場合、または残存腫瘍の最大径が1cm未満の場合は、化学療法が行われます。最大残腫瘍径が1cm以上の場合は、化学療法または、初回化学療法中にできるだけ最大限の腫瘍減量手術が行われます。
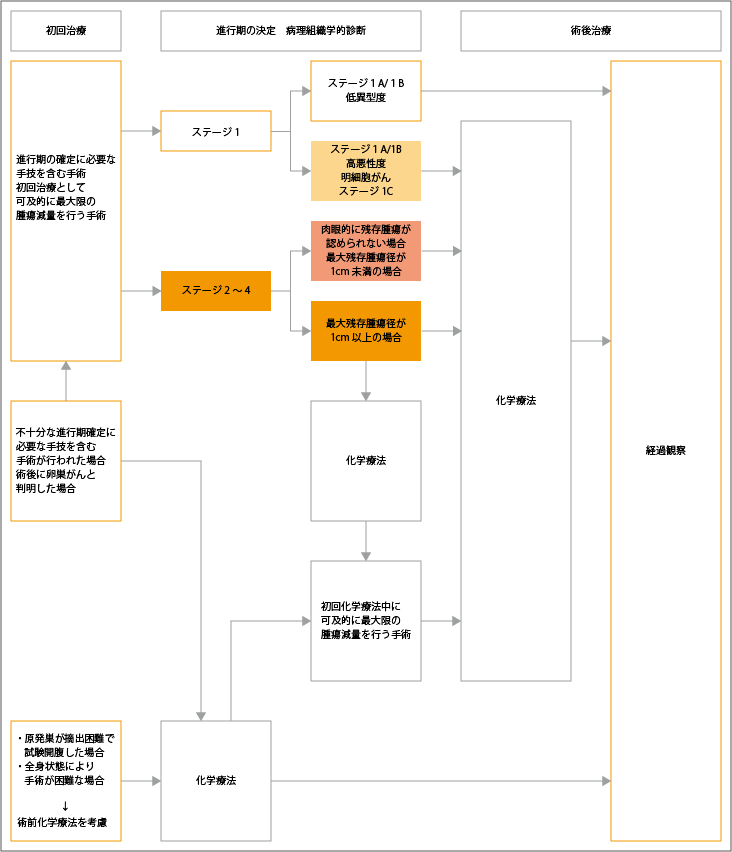
出典:日本婦人科腫瘍学会編.卵巣がん・卵管癌・腹膜癌治療ガイドライン2020年版.フローチャート1.卵巣癌・卵管癌・腹膜癌の治療より作成
卵巣がんの手術
卵巣がんの初回手術は、腫瘍の組織型と進展度を診断し、原発巣と転移巣をできるだけ摘出する目的で行われる「進行期決定開腹手術/一次的腫瘍減量手術」のほか、「試験開腹術」「インターバル腫瘍減量手術」「二次的腫瘍減量手術」「妊孕性温存手術」などがあります。
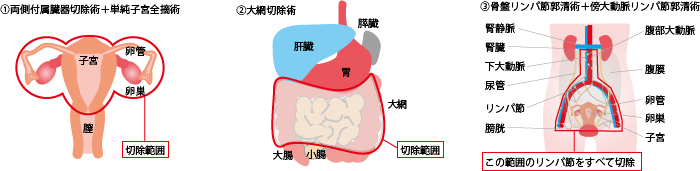
進行期決定開腹手術/一次的腫瘍減量手術
進行期決定開腹手術は、「両側付属器摘出術」「子宮全摘出術」「大網切除術」に加え、進行期確定のために「腹腔細胞診」「腹腔内各所の生検」「骨盤・傍大動脈リンパ節郭清」を行う手術です。
一次的腫瘍減量手術は、腫瘍量をできるだけ減らすための手術です。腹腔内播種や転移病変がある場合は、目で見て腫瘍が残らないよう切除されます。
試験開腹術
試験開腹術は、一次的腫瘍減量手術が困難な患者さんに対し、生検による組織型の確定と最小限の進行期確認にとどめる手術です。試験開腹術を受けた患者さんでは、化学療法後の腫瘍の縮小状態により、再度手術が検討されます。
インターバル腫瘍減量手術
インターバル腫瘍減量手術は、初回治療が試験開腹術の患者さんや一次的腫瘍減量手術でも残存腫瘍径が1cm以上残った場合に行われます。初回化学療法中にできるだけ最大限の腫瘍を減量するために行われる手術です。
二次的腫瘍減量手術
二次的腫瘍減量手術は、再発や初回減量手術で残った腫瘍に対し、可能な限り最大限の腫瘍を減量するために行われます。
妊孕性温存手術
妊孕性温存手術は、患者さん本人が強く子どもを望み、かつ患者さんとその家族が病態を深く理解したうえで、十分なインフォームド・コンセントが得られた場合に考慮されます。
良性腫瘍の場合の妊孕性温存手術は、腫瘍のみを摘出して正常な卵巣を残す「嚢胞(のうほう)摘出術」が選択肢となります。
境界悪性腫瘍の場合の妊孕性温存手術は、術前の画像診断で卵巣以外の腹腔内に明らかな異常がなく、手術中に肉眼で見ても明らかな異常がない場合に限り、腫瘍が発生した側の付属器切除(卵巣や卵管の切除)、大網切除(胃の下にある脂肪組織の切除)、腹腔内細胞診が行われます。卵巣外に病変が広がっているステージ2~4の患者さんに対しては、基本術式(両側付属器摘出術、子宮全摘出術、大網切除術、腹腔内細胞診)を行わない治療が許容できるかどうかは明らかになっていません。
卵巣がんの手術一覧
| 手術法 | 内容 |
|---|---|
| 進行期決定開腹手術 | 進行期の確定に必要な手技を含む手術 |
| 試験開腹術 | 原発巣の摘出が困難で政権と最小限の進行期確認にとどめる手術 |
| 腫瘍減量手術 | できる限り最大限の腫瘍を減量するための手術 |
| 一次的腫瘍減量手術 | 初回治療としてできる限り最大限の腫瘍を減量するための手術 |
| インターバル腫瘍減量手術 | 初回化学療法中にできる限り最大限の腫瘍を減量するための手術 |
| 二次的腫瘍減量手術 | 再発したときにできる限り最大限の腫瘍を減量するための手術 初回化学療法終了後に認められる残存腫瘍に対する手術 |
| 妊孕性温存手術 | 妊孕性温存手術は、患者さん本人が強く子どもを望み、かつ患者さんとその家族が病態を深く理解したうえで、十分なインフォームド・コンセントが得られた場合に考慮 |
出典:日本婦人科腫瘍学会編.卵巣がん・卵管癌・腹膜癌治療ガイドライン2020年版.IV治療.表2より作成
卵巣がんの化学療法
卵巣がんは、抗がん剤がよく効く固形がんの1つです。ごく早期の患者さん以外は、初回手術後に化学療法が行われます。目的と行われる時期により、「初回化学療法」「術前化学療法」「維持化学療法」「二次化学療法」があります。
初回化学療法
初回化学療法の基本となる薬剤は、タキサン製剤とプラチナ製剤で、この2つを併用する治療法が「TC療法」です。点滴による静脈注射が標準的に行われています。現在は、腹腔内に直接抗がん剤を投与する腹腔内化学療法の有用性を確認するための臨床試験も行われています。
明細胞がんや粘液性がんに対しては標準的な化学療法の効果が低く、新たな治療法が模索されています。また、境界悪性腫瘍に対しては、化学療法の有用性は証明されていません。
術前化学療法
術前化学療法は、試験開腹後の根治手術の完遂率向上を目的として、初回手術前に行われます。一次的腫瘍減量手術で、残存腫瘍径が1cm未満を達成できないと予測される患者さんや、全身状態、合併症などにより十分な腫瘍減量手術が行えない患者さんが対象です。化学療法の選択は、初回化学療法に準じて行われます。
維持化学療法
維持化学療法は、初回手術と初回化学療法で寛解が得られた後に、長期生存を目的として行われる化学療法です。殺細胞性抗がん剤と分子標的薬による治療が行われますが、殺細胞性抗がん剤の有効性は明らかになっていません。
二次化学療法
二次化学療法は、再発や初回化学療法に抵抗性を示した場合に二次的に行われる化学療法です。プラチナ製剤による治療終了後から再発までの期間が6か月以上の場合は、プラチナ製剤に対する感受性が高いとされ、6か月未満の場合は、プラチナ製剤抵抗性と判断されます。プラチナ製剤感受性の再発では、プラチナ製剤を含む多剤併用療法が選択され、プラチナ製剤抵抗性の再発では、前治療と異なる単剤治療が推奨されています。
分子標的薬・免疫チェックポイント阻害薬
卵巣がんの治療で使われる分子標的薬は、ベバシズマブ(製品名:アバスチン)とオラパリブ(製品名:リムパーザ)の2剤があります。
ベバシズマブは、血管新生阻害薬です。初回治療、プラチナ製剤感受性再発、プラチナ製剤抵抗性再発によって使用方法が異なります。主な有害事象は、出血、高血圧、タンパク尿、血栓塞栓症、創傷治癒遅延(傷の治りが遅くなる)、消化管穿孔などです。
オラパリブは、損傷したDNAを修復するPARPという酵素を阻害する分子標的薬です。プラチナ製剤感受性再発患者さんの維持療法として使用されます。また、BRCA1/2変異陽性の「遺伝性乳がん・卵巣がん」で進行した患者さんに対する初回化学療法後の維持療法としても使用されます。主な有害事象は、悪心、嘔吐、貧血などです。維持療法として長期に使用されるため、白血病や骨髄異形症候群など二次がんの発生に注意が必要とされています。
免疫チェックポイント阻害薬ペムブロリズマブ(製品名:キイトルーダ)は、「がん化学療法後に増悪した進行・再発の高頻度マイクロサテライト不安定性を有する固形がん(標準治療が困難な場合に限る)」に対する治療薬として保険適用となっています。卵巣がんに対する治療効果に関しては、まだ十分な報告はありません。
卵巣がんの化学療法一覧
| 初回化学療法 | 治療成績の向上を目的として行う初回化学療法 |
|---|---|
| 術前化学療法 | 初回手術に先立ち、または試験開腹術後に根治手術完遂率の向上などを目的として行う化学療法 |
| 維持化学療法 | 寛解後に長期生存を目的として行う化学療法 |
| 二次化学療法 | 再発時や初回化学療法に抵抗を示した場合に行う化学療法 |
出典:日本婦人科腫瘍学会編.卵巣がん・卵管癌・腹膜癌治療ガイドライン2020年版.IV治療.表3より作成
| 治療法 | 薬剤 | サイクル |
|---|---|---|
| TC療法 | パクリタキセル:175〜180mg/m2静注、day1(3時間投与) カルボプラチン:AUC5~6静注、day1(1時間投与) | 3週間毎 3〜6サイクル |
| dose-denseTC療法 | パクリタキセル:80mg/m2静注、day1、8、15(1時間投与) カルボプラチン:AUC6静注、day1(1時間投与) | 3週間毎 6~9サイクル |
| TC+Bev療法 | パクリタキセル:175~180mg/m2静注、day1(3時間投与) カルボプラチン:AUC5~6静注、day1(1時間投与) ベバシズマブ:15mg/kg静注、day1(90分) *忍容性が良好であれば、2回目60分、3回目以降30分 | 3週間毎 6~8サイクル その後ベバシズマブの維持療法を3週間毎 |
| WeeklyTC療法 | パクリタキセル:60mg/m2静注、day1(3時間投与) カルボプラチン:AUC2静注、day1(1時間投与) | 毎週 |
| Olaparib維持療法 | オラパリブ:プラチナ製剤を含む化学療法にてPRまたはCR後に300mgを1日2回、経口 | |
| DC療法 | ドセタキセル:70~75mg/m2静注、day1(1時間投与) カルボプラチン:AUC5静注、day1(1時間投与) | 3週間毎 6サイクル |
| PLD-C療法 | リポソーム化ドキソルビシン:30mg/m2静注、day1(1時間投与) カルボプラチン:AUC5静注、day1(1時間投与) | 4週間毎 6サイクル |
| GC療法 | ゲムシタビン:1,000mg/m2静注、day1、8(30分投与) カルボプラチン:AUC4静注、day1(1時間投与) | 3週間毎 6サイクル |
| シスプラチン単剤またはカルボプラチン単剤 | シスプラチン:75~100mg/m2点滴静注、day1 あるいは カルボプラチン:AUC5~6静注、day1(1時間投与) | あ3~4週間毎 |
| BEP療法 | ブレオマイシン:20mg/m2または30mg/bodyのどちらか少ないほう、点滴静注、day2、9、16 エトポシド:100mg/m2点滴静注、day1~5 シスプラチン:20mg/m2点滴静注、day1~5 | 3週間毎 3~4サイクル |
| VeIP療法 | ビンブラスチン:0.11mg/kg静注、day1~2 イホスファミド:1.2g/m2静注、day1~5 シスプラチン:20mg/m2点滴静注、day1~5 | 3週間毎 |
| VIP療法 | エトポシド:75mg/m2点滴静注、day1~5 イホスファミド:1.2g/m2静注、day1~5 シスプラチン:20mg/m2点滴静注、day1~5 | 3週間毎 |
| TIP療法 | パクリタキセル:175mg/m2静注、day1(3時間投与) イホスファミド:1.0g/m2静注、day1~5 シスプラチン:20mg/m2点滴静注、day1~5 | 3週間毎 |
| パクリタキセル:250mg/m2静注、day1(24時間投与) イホスファミド:1.5g/m2静注、day2~5 シスプラチン:25mg/m2点滴静注、day2~5 | ||
| VA(C)療法 (13歳以下) | ビンクリスチン:2.0mg/m2静注、weekly、8~12weeks アクチノマイシンD:400μg/m2静注、day1~5 | 4週間毎 *欧米での投与量であることに留意して施行する |
| VAC療法 (14歳以上) | ビンクリスチン(V):1.5mg/m2(最高2.0mg)静注、weekly、8~12weeks アクチノマイシンD:300μg/m2静注、day1~5 シクロホスファミド:150mg/m2静注、day1~5 | 4週間毎 *欧米での投与量であることに留意して施行する |
| PVB療法 | シスプラチン:20mg/m2点滴静注、day1~5 ビンブラスチン:0.15mg/kg静注、day1~2 ブレオマイシン:20mg/m2静注、day2、9、16 | 3週間毎 |
参考文献:日本婦人科腫瘍学会編.卵巣がん・卵管癌・腹膜癌治療ガイドライン2020年版.金原出版

