肉腫の適切な診断とステージ別治療
2022.9 取材・文:がん+編集部
肉腫の治療に関する最新情報は、「肉腫を知る」をご参照ください。
骨軟部腫瘍は、全身の骨、あるいは筋肉、脂肪、神経などの軟部組織から発生する腫瘍の総称で、このうち悪性のものを肉腫といいます。肉腫は、「組織型が50種類以上」「さまざまな部位からの発生」「幅広い年齢層での発症」などの理由から、必要とされる治療もさまざまです。一方、肉腫は悪性腫瘍(がん)全体の1%に満たない希少がんであるため、診断や治療経験の豊富な施設が少ないのも課題です。国立がん研究センター希少がんセンター長/中央病院 骨軟部腫瘍・リハビリテーション科長の川井 章先生に、肉腫の診断、ステージ分類、標準治療、注目されている治療について解説いただきました。
肉腫とは
全身の骨や軟部組織(筋肉、脂肪、神経など)から発生する腫瘍を骨軟部腫瘍といい、悪性の骨軟部腫瘍を肉腫(サルコーマ)といいます。罹患率は悪性腫瘍全体の1%程度ですが、組織型は50種類以上ある、まれ、かつ多彩な希少がんです。
種類と発生頻度
肉腫のうち、骨にできる肉腫が約20%、軟部組織にできる肉腫が約80%といわれています。骨の肉腫には、骨肉腫、軟骨肉腫、ユーイング肉腫などがあります。軟部肉腫は30種類以上に分類され、一番多いのが脂肪肉腫です。その他、粘液線維肉腫、平滑筋肉腫、滑膜肉腫、悪性末梢神経鞘腫瘍、未分化多形肉腫などがあります。
骨肉腫の国内発生数は年間約200人で、10代~20代の若年者に多く、主に膝や肩の周囲に発生します。軟骨肉腫は、40代以降の比較的高齢者に多く、主に大腿骨、骨盤、上腕骨に発生します。ユーイング肉腫は、骨と軟部組織どちらにも発生します。20歳以下の若年者に多く、主に大腿骨、骨盤骨、脊椎などに発生します。
脂肪肉腫は、中高年に多く、太ももや後腹膜に好発します。滑膜肉腫は比較的若年者に多いのに対して、平滑筋肉腫や粘液線維肉腫は高齢者に多く、太ももや臀部、体幹に好発します。
肉腫の診断とステージ分類
肉腫の検査と診断
骨軟部腫瘍の疑いがある場合は、まず問診、視診、触診が行われます。血液検査も行われますが、肉腫には特徴的な腫瘍マーカーがないため、血液検査はあくまで全身状態の把握が目的です。
次に、X線、CT、MRIなどによる画像検査が行われます。骨の肉腫ではX線検査が、軟部肉腫では、大きさや部位、内部の性状を診断するためにMRI検査が最も有用で、手術計画を立てるためにも重要です。また、肉腫では肺転移が多いため胸部CTが、さらにリンパ節転移や骨転移を調べるためにPET-CTや骨シンチグラフィ検査が行われることがあります。
肉腫の確定診断は、組織検査によって行われます。そのため、腫瘍の一部を採取する「生検」が行われます。生検は、腫瘍ができた部位や目的により「針生検」「切開生検」「切除生検」のいずれかの方法で行われます。軟部肉腫は多くの場合、外来で行うことができる針生検が行われます。骨の肉腫など、診断のために十分な組織を採取する必要がある場合には、手術による「切開生検」が行われます。採取した組織を病理医が調べることにより、良性・中間型・悪性の分類や、組織型などが判定されます。悪性と判定された場合は、遠隔転移のないステージ1、2、3と遠隔転移ありのステージ4に分類されます。
また、一部の肉腫では特徴的な遺伝子異常が見つかっているため、正確な診断をするために遺伝子検査が併用されることがあります。
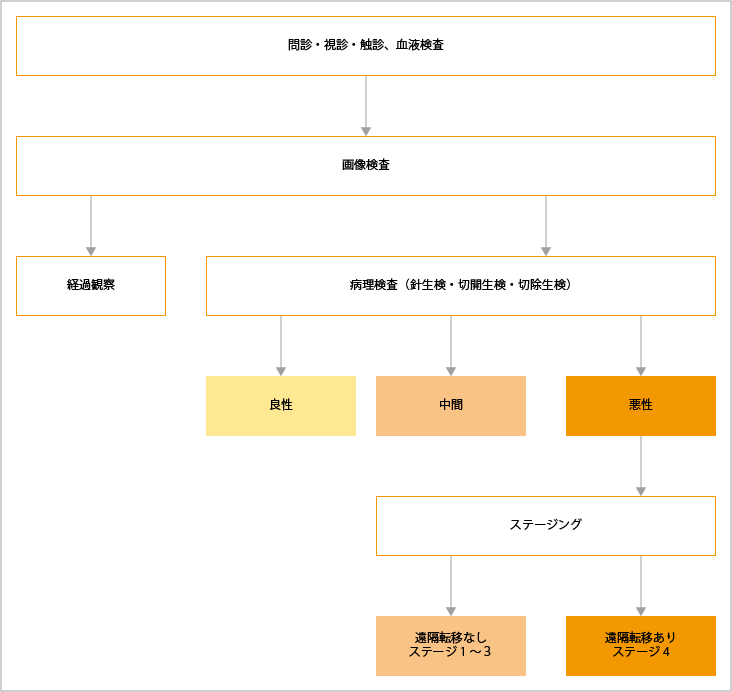
出典:軟部腫瘍診療ガイドライン2020(改訂第3版).軟部腫瘍診断アルゴリズムより作成
肉腫のステージ分類
肉腫のステージ分類は、外科手術を念頭にした「Surgical Staging System」という分類方法と、病変の大きさや浸潤の程度(T分類)、リンパ節への転移(N分類)、遠隔部位への転移(M分類)、組織学的な悪性度(G分類)を総合的に判断するTNM分類があります。ステージ分類は、がんの進行度の指標であると同時に、予後予測や治療選択の際に参照されます。
- T:病変の大きさや浸潤の程度
- N:病変周辺にあるリンパ節への転移
- M:遠隔部位への転移の有無
- G:組織学的な悪性度
Surgical Staging System
肉腫の「悪性度」「遠隔転移の有無」「腫瘍が区画内かどうか」を指標に、ステージ分類が行われます。区画は、筋肉にできた腫瘍なら筋肉内に、骨にできた腫瘍なら骨の中にとどまっているかどうかで判定されます。このステージ分類は、原発巣の外科的切除を考慮した分類で「Surgical Staging System」といいます。
Surgical Staging System
| ステージ | 悪性度 | 腫瘍の局在 | 遠隔転移 |
|---|---|---|---|
| ステージ1A | 低 | 区画内 | なし |
| ステージ1B | 低 | 区画外 | なし |
| ステージ2A | 高 | 区画内 | なし |
| ステージ2B | 高 | 区画外 | なし |
| ステージ3 | 悪性度と区画に関わらず | あり | |
出典:軟部腫瘍診療ガイドライン2020(改訂第3版).2.分類(WHO、病期).表6より作成
TNM分類
肉腫の予後、治療成績には、組織学的な悪性度(G)が大きく影響するため、TNMに悪性度(G)を加えたステージ分類が行われます。「AJCC(American Joint Committee on Cancer)システム」と「UICC(Union for International Cancer Control)システム」があります。
組織学的悪性度は、腫瘍細胞が正常細胞とどの程度類似しているか(分化度)、分裂している細胞の数(分裂数)、腫瘍中にどの程度壊死組織があるか(壊死)、を組織検査で調べた結果から、3段階に分類されます。グレード1(G1)は低悪性度、グレード2(G2)は中間悪性度、グレード3(G3)は高悪性度で、悪性度が低いほうが予後は良好です。
最新のステージ分類では、軟部肉腫は「体幹部と四肢」「後腹膜」「胸腔と腹腔内臓器」「頭頸部」の4つの発生部位によってそれぞれ異なる分類となっています。「胸腔と腹腔内臓器」と「頭頸部」では、それぞれのT分類の定義が新たに設定されました。
体幹部と四肢・後腹膜のステージ分類
「体幹部と四肢」と「後腹膜」のT分類では、5cm以下がT1、5cm~10cm以下がT2、10cm~15cmがT3、15cmを超えるのがT4と判定されます。これまでは、腫瘍の深さも指標の1つでしたが、現在のT分類では考慮されなくなりました。
軟部腫瘍の体幹部と四肢・後腹膜のステージ分類(AJCC)
| 腫瘍サイズ | リンパ節転移 | 遠隔転移 | 悪性度 | |
|---|---|---|---|---|
| ステージ1A | T1 | なし | なし | G1、GX |
| ステージ1B | T2、T3、T4 | なし | なし | G1、GX |
| ステージ2 | T1 | なし | なし | G2、G3 |
| ステージ3A | T2 | なし | なし | G2、G3 |
| ステージ3B | T3、T4 | なし | なし | G2、G3 |
| ステージ3B または4※ | T分類に 関わらず | あり | なし | グレードに 関わらず |
| ステージ4 | T分類に 関わらず | リンパ節転移に 関わらず | あり | グレードに 関わらず |
※体幹と四肢ではステージ4、後腹膜ではステージ3Bに分類(UICCではどちらもステージ3B)
出典:軟部腫瘍診療ガイドライン2020(改訂第3版).2.分類(WHO、病期).表8aより作成
胸腔・腹腔内臓器のT因子
| TX | 原発腫瘍の評価不可能 |
| T1 | 単一の臓器に限局 |
| T2a | 漿膜または臓側腹膜への浸潤 |
| T2b | 漿膜を超える顕微鏡的な進展を伴う |
| T3 | 2つの臓器への浸潤、または漿膜を超える肉眼的な進展を伴う |
| T4a | 単一早期内で2部位以上に浸潤する多病巣性腫瘍 |
| T4b | 2部位を超えるが5部位以下に浸潤する多病巣性腫瘍 |
| T4c | 5部位を超えて浸潤する多病巣性腫瘍 |
出典:軟部腫瘍診療ガイドライン2020(改訂第3版).2.分類(WHO、病期).表8bより作成
頭頸部のT因子
| TX | 原発腫瘍の評価不可能 |
| T1 | 最大径が2cm以下の腫瘍 |
| T2 | 最大径が2cmを超えるが4cm以下の腫瘍 |
| T3 | 最大径が4cmを超える腫瘍 |
| T4a | 眼窩、頭蓋底、または硬膜、正中臓器、顔面骨格または翼突起に浸潤する腫瘍 |
| T4b | 脳実質に浸潤する腫瘍、頚動脈を包み込む腫瘍、椎前筋に浸潤する腫瘍、または神経周囲進展により中枢神経系に浸潤する腫瘍 |
出典:軟部腫瘍診療ガイドライン2020(改訂第3版).2.分類(WHO、病期).表8cより作成
肉腫の標準治療
肉腫の治療は、ステージや組織型、患者さんの状態に応じて「手術」「薬物治療(化学療法)」「放射線治療」がさまざまに選択、組み合わせて行われます。「放射線治療」は手術と組み合わせてしばしば補助療法として行われます。
肉腫以外の骨軟部腫瘍、すなわち良性あるいは中間型の骨軟部腫瘍と診断された場合は、症状がなければ経過観察、症状があれば患者さんの希望により手術や経過観察が選択されます。
ステージ1
遠隔転移がないステージ1の肉腫には、切除手術が行われます。完全に腫瘍が取り切れれば経過観察、取り切れなかった場合は、追加切除や放射線治療が検討されます。
ステージ2~3
ステージ2~3で切除可能(術後の機能障害が許容範囲)な肉腫に対しては手術が行われ、必要に応じて術前に化学療法、放射線治療が行われます。手術で腫瘍が完全に切除された(切除縁陰性)場合は、経過観察、もしくは術後化学療法が行われます。術前に放射線治療を行っていなければ、放射線治療が行われることもあります。
ステージ2~3でありながら、腫瘍の発生部位や大きさなどから、切除不能と判定された場合は、化学療法または放射線治療が行われます。これらの治療により、切除可能となった場合は手術が行われることもあります。切除不能と診断された場合は、化学療法、放射線治療、緩和ケアのいずれかが選択されます。
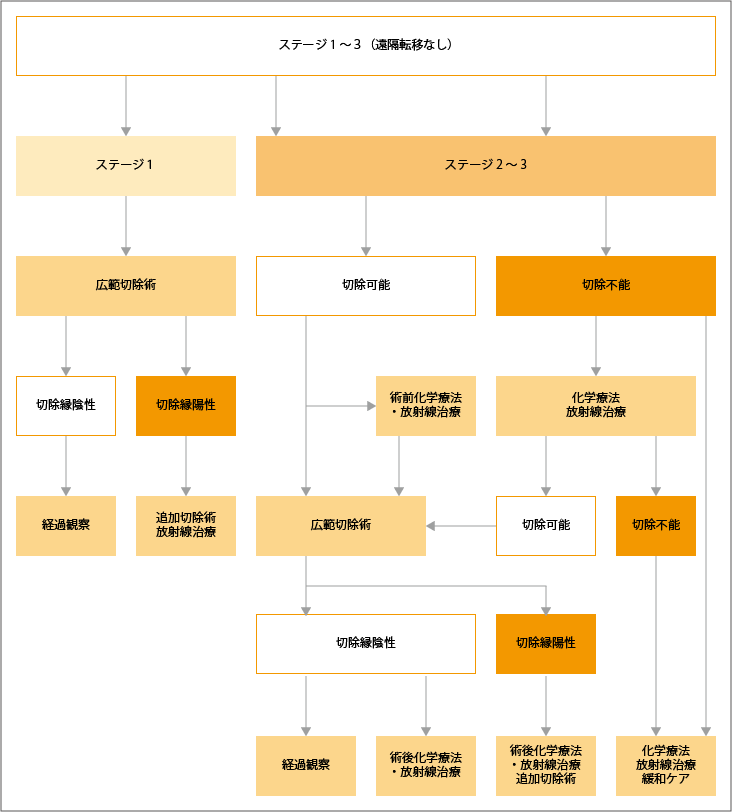
出典:軟部腫瘍診療ガイドライン2020(改訂第3版). 図4 軟部腫瘍治療アルゴリズム:悪性腫瘍 遠隔転移なし)より作成
ステージ4
ステージ4でも原発巣・転移巣ともに切除可能な肉腫に対しては、ステージ2~3と同様の治療が行われます。原発巣・転移巣が切除不能な場合は、化学療法、放射線治療後に再度切除可能かを判定し、切除可能なら手術、切除不能なら化学療法、放射線治療、緩和ケアのいずれかかが選択されます。
例えば、手足に発症した肉腫で肺への転移が1個あり、原発巣、転移巣どちらも切除可能な場合、手術が選択されます。原発巣、遠隔転移のどちらか一方が切除可能の場合、手術を行った方が良いかどうか、まだ一概に言えるだけのエビデンスがないため、個別に判断されます。例として、手足にできた腫瘍が大きくて痛い場合、切除しないと日常生活に影響を及ぼすと考えられる場合は、遠隔転移があるとわかっていても、患者さんのQOLを維持・向上させるために原発巣を切除することはあります。しかし、こうした手術が、患者さんの生命予後を改善しているかに関する証拠はまだありません。
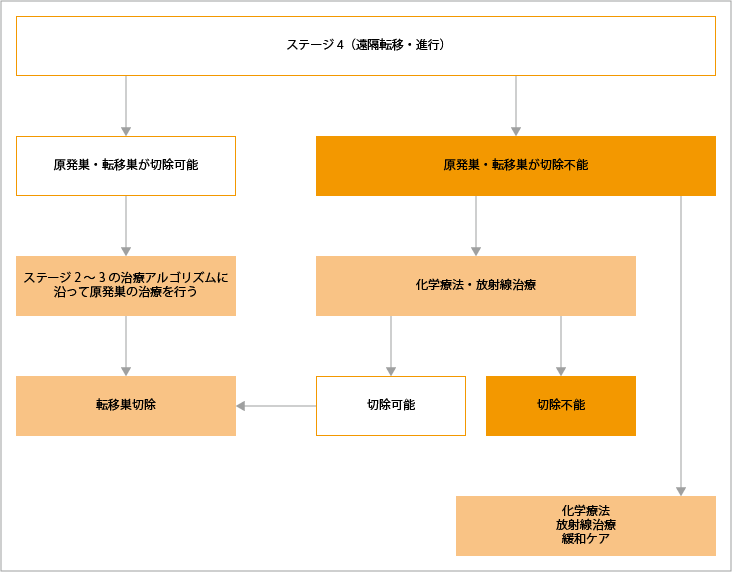
出典:軟部腫瘍診療ガイドライン2020(改訂第3版).図5 軟部腫瘍治療アルゴリズム:悪性腫瘍 転移・進行例より作成
手術
骨軟部腫瘍の手術には、「広範切除術」「腫瘍辺縁切除術」「腫瘍内切除術」の3つの方法がありますが、肉腫には「広範切除術」が行われます。広範切除術は、病変を取り残さないように腫瘍を周囲の正常な細胞で包み込ようにひと塊に切除する方法です。一般的に2cm程度のマージン(安全域)をとって切除が行われます。
薬物治療(化学療法)
軟部肉腫の組織型は40種類以上あり、骨の肉腫も20種類以上あります。組織型によって薬剤に対する感受性が異なるため、組織型にあわせた薬剤が選択されます。例えば、骨肉腫とユーイング肉腫で使用される抗がん剤は、大きく異なります。一方、軟部肉腫に対して広く最初に用いられる(ファーストライン)薬剤はドキソルビシン(アドリアマイシン)ですが、その次に用いられる(セカンドライン)薬剤は組織型によって少しずつ異なります。軟部肉腫に対してセカンドラインの薬物治療で用いられる薬には、パゾパニブ(ヴォトリエント)、トラベクテジン(ヨンデリス)、エリブリン(ハラヴェン)などがあります。
肉腫診療の課題と注目される治療
遺伝子情報に基づいて、一人ひとりのがんの特徴に合わせて診断や治療が行われるゲノム医療が、がん治療の中で注目されています。肉腫に対しては、ゲノム医療によって使用される薬剤が変わるなどの可能性は、残念ながらまだ少ないのが現状です。しかし、まれではあるものの特徴的な遺伝子変化が見つかった場合には、薬剤選択が大きく変わる可能性があります。
肉腫に対するがん遺伝子パネル検査でわかる遺伝子異常として、NTRK融合遺伝子があります。NTRK融合遺伝子陽性の肉腫の頻度は、肉腫全体の約0.6~1%程度と決して高くはありませんが、NTRK融合遺伝子陽性の肉腫に対しては、NTRK阻害薬の高い治療効果が期待できます。
肉腫の遺伝子異常は、徐々に明らかにされてきていますが、今後は、これら特徴的な遺伝子異常を標的とした治療が開発されることが期待されます。ユーイング肉腫や滑膜肉腫では特徴的な融合遺伝子が見つかっていますが、これらの融合遺伝子を標的とした薬剤はいまだ実用化されていません。
近年、肉腫においては「NY-ESO-1がん抗原」「MDM2遺伝子増幅」をターゲットにした治療開発が注目されています。
NY-ESO-1は、さまざまながん種でみられるがん抗原で、がんワクチン候補分子として研究が進んでいます。軟部肉腫の中でも、滑膜肉腫や粘液線維肉腫では、このNY-ESO-1が高率に発現していることが知られており、がん特異的免疫治療の治験開発が行われています。一方、MDM2遺伝子の増幅は、脱分化脂肪型肉腫で高頻度に見られる遺伝子異常です。MDM2遺伝子増幅が認められる脱分化型脂肪肉腫や内膜肉腫に対するMDM2阻害薬の開発が進められています。
多くのがんと同様、肉腫の治療においても、早期発見、早期治療は重要です。しかし、肉腫においては、胃がん、肺がん、乳がん、大腸がんなどで早期発見のために行われているがん検診を行うことは実際的ではありません。
例えば、骨肉腫は10歳代の子どもの大腿骨や向こうずねの骨など膝の周囲に多く発生することが知られているため、毎年、全国全ての子どもの膝X線検査を行えば早期の骨肉腫患者さんを見つけることができるかもしれません。しかし、きわめてまれな骨肉腫患者さんを見つけるために、99%以上の健康な子どもたちが検査によって必要のない被ばくをすることが許容されるとは思いません。検診による早期発見が難しいというのは、まれな希少がんであるがゆえの宿命です。
では、どのようにすれば少しでも早く肉腫を見つけて、適切な治療を受けることができるのでしょうか。軟部肉腫の多くは、5㎝(ゴルフボールの大きさとほぼ同じ)以上の大きさであることが知られているため、英国では「ゴルフボールよりも大きなしこりを見つけたら専門施設で診療しよう」という「ゴルフボール運動」という啓発活動が行われています。軟部肉腫に関しては、手足にゴルフボールやピンポン玉を超える大きさのしこりがみつかったら、たとえ痛みなどはなくても、専門医に診てもらうことが大切です。
軟部肉腫に比べると骨の肉腫の早期診断はさらに難しいですが、「膝や肩の周辺の痛みが安静にしていても続く」「痛みが徐々に強くなる」などの症状がある場合には、整形外科の専門医に診てもらうことを考えましょう。
肉腫は、その希少性や多様性から、専門施設以外では正確な診断や適切な治療が難しいこともあります。肉腫と診断されたら、日本整形外科学会 骨・軟部腫瘍診断治療相談コーナーに掲載されている施設や、希少がん情報公開専門病院(四肢軟部肉腫)など、診療経験の豊富な専門施設での診療やセカンドオピニオンを受けることを検討されても良いかもしれません。
プロフィール
川井 章(かわい あきら)
1991年 岡山大学大学院卒業 医学博士取得
1993年 岡山大学整形外科 助手
1996年 Memorial Sloan-Kettering Cancer Center Fellow
1999年 岡山大学整形外科 講師
2002年 国立がんセンター中央病院整形外科
2014年 国立がん研究センター希少がんセンター センター長
2017年 国立がん研究センター中央病院骨軟部腫瘍・リハビリテーション科 科長


