治療
胃がんのステージ分類による、治療選択と治療法を解説します。
胃がんの治療選択
胃がんの治療選択は、進行度で決定されます。進行度を決める大きな要因は、「深達度(がんが胃壁のどこまで深く浸潤しているか)」「胃の周囲にあるリンパ節への転移の度合い」「他臓器への遠隔転移」の3つです。深達度は、浸潤の程度がT1~4で表記され、さらにその状態がabで表記されます。リンパ節への転移は、転移がない場合はN0、転移がある場合はN1~3で表記され、さらにその状態がabで表記されます。遠隔転移がない場合はM0、ある場合はM1と表記されます。
- 深達度(T因子)
- リンパ節への転移(N因子)
- 他臓器への遠隔転移(M因子)
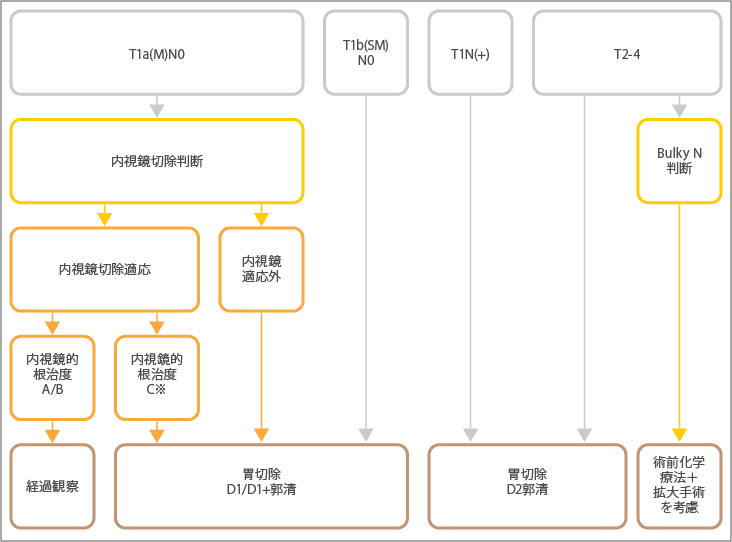
治療方針はまず、遠隔転移があるかないかで2つにわけられます。遠隔転移がない場合、深達度とリンパ節への転移によって、さらに4つにわけられます。
| 遠隔転移なし | |
|---|---|
| T1a(M)N0 | リンパ節転移の疑いなし がんが粘膜(M)にとどまるもの |
| T1b(SM)N0 | リンパ節転移の疑いなし がんが粘膜下組織(SM)にとどまるもの |
| T1N(+) | リンパ節転移の疑いあり がんが粘膜(M)、粘膜下組織(SM)にとどまるもの |
| T2-4 | リンパ節転移に関わらず、以下のいずれか
・がんが粘膜下組織を越えるが固有筋層(MP)にとどまるもの ・がんが固有筋層を越えるが漿膜下組織(SS)にとどまるもの ・がんが漿膜表面に接しているか、それを越えて外側に出ている、または他の臓器に及ぶもの |
| 遠隔転移あり | |
|---|---|
| No.16a2/b1 | 腹部大動脈周囲リンパ節のa2/b1 |
| 切除可能な肝転移 | 切除可能な肝転移 |
| 腹腔洗浄細胞診陽性、 軽微な腹膜播種 | 腹腔洗浄細胞診陽性で軽微な腹膜播種(胃周囲や大網の表面に少数個存在する結節で、胃切除時に容易に切除可能なもの) |
| その他M1 | その他の遠隔転移 |
出典:胃癌治療ガイドライン 医師用 2025年3月改訂 第7版より作成
T1a(M)N0
T1a(M)N0では、まず内視鏡切除が適応になるかどうかが判断されます。適応の場合は内視鏡切除が行われた後、根治できるかの評価が行われます。
内視鏡的根治度は、A、B、Cの3段階で評価されます。内視鏡的根治度Cは、さらにC-1とC-2の2段階で評価されます。A、Bと評価された場合、治療後は経過観察になります。Cと評価された場合は、進行度に応じて切除範囲やリンパ節郭清を行う縮小手術が行われます。
内視鏡切除の適応外の場合も同様に、縮小手術が行われます。
T1b(SM)N0
T1b(SM)N0では、縮小手術が行われます。
T1N(+)
T1N(+)では、治癒を目的として、胃の3分の2以上の切除とD2リンパ節郭清※を行う標準的な胃切除術である「定型手術」が行われます。
※D郭清:リンパ節を切り取る範囲を、D1~2の範囲で表します。病変から血管にむかって近いほうがD1、遠いほうがD2となります。
T2-4
T2-4では、リンパ節ががんの転移で大きく腫れあがっている(Bulky N)かどうかが判断されます。Bulky Nではない場合は、治癒を目的として、胃の3分の2以上の切除とD2リンパ節郭清を行う標準的な胃切除術である「定型手術」が行われます。Bulky Nと判断された場合は、術前化学療法+拡大手術が考慮されます。
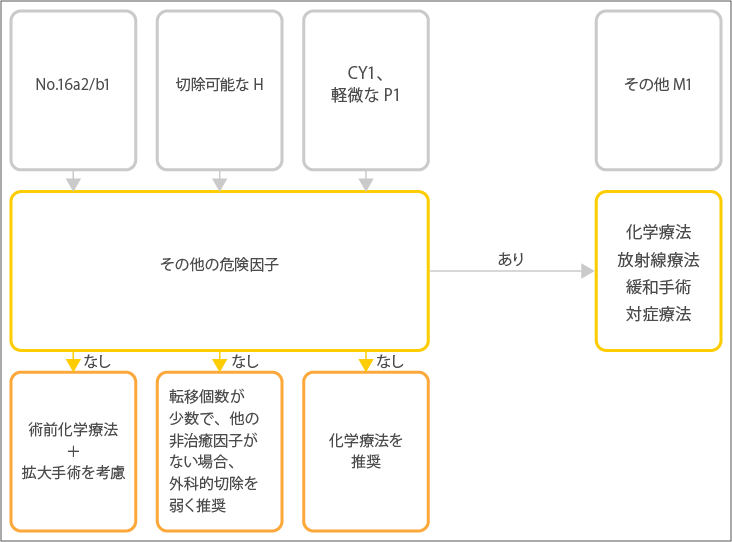
No.16a2/b1
No.16a2/b1では、その他の非治癒因子がなければ、術前化学療法+拡大手術が考慮されます。その他非治癒因子があった場合は、化学療法、放射線療法、緩和手術、対処療法が行われます。
切除可能な肝転移
肝臓への転移が切除可能な場合は、その他非治癒因子がなければ、外科的切除が弱く推奨されます。外科的切除が適応かどうか、医師は慎重に見極めます。研究では、原発巣の根治的な切除と肝臓の切除を行うことで、長期生存が得られる可能性があるとの報告があります。その他非治癒因子があった場合は、化学療法、放射線療法、緩和手術、対処療法が行われます。
腹腔洗浄細胞診陽性、軽微な腹膜播種
腹膜播種があるかどうかを調べるために、手術中におなかの中に生理食塩水を入れ回収し、がん細胞の有無を調べる腹腔洗浄細胞診が行われます。この検査で陽性だった場合、または軽微な腹膜播種がある場合でもその他の非治癒因子がない場合、手術後の化学療法が推奨されています。その他非治癒因子があった場合は、化学療法、放射線療法、緩和手術、対処療法が行われます。
その他の遠隔転移
その他の遠隔転移があった場合は、化学療法、放射線療法、緩和手術、対処療法が行われます。
遠隔転移がない場合の治療選択
遠隔転移がある場合の治療選択
出典:胃癌治療ガイドライン 医師用 2025年3月改訂 第7版より作成
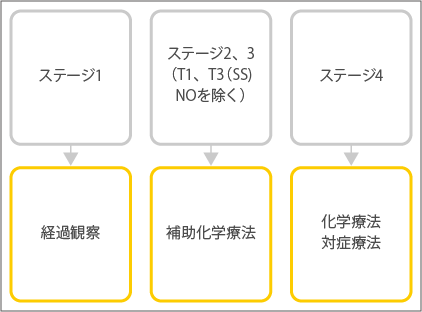
手術後に行われる病理学的ステージ分類により、その後の治療方針が決定されます。
- ステージ1:経過観察
- ステージ2、3(T1、リンパ節転移のないT3を除く):補助化学療法
- ステージ4:化学療法か対症療法
病理分類(胃切除後の病理所見による診断)
| NO | N1 | N2 | N3a | N3b | M1 | |
|---|---|---|---|---|---|---|
| T1a T1b |
1A | 1B | 2A | 2B | 3B | 4 |
| T2 | 1B | 2A | 2B | 3A | 3B | |
| T3 | 2A | 2B | 3A | 3B | 3C | |
| T4a | 2B | 3A | 3A | 3B | 3C | |
| T4b | 3B | 3B | 3B | 3C | 3C |
手術後、病理学的ステージ分類による選択
出典:胃癌治療ガイドライン 医師用 2025年3月改訂 第7版より作成
内視鏡的治療
内視鏡的治療には、EMR(内視鏡的粘膜切除術)とESD(内視鏡的粘膜下層剥離術)の2つがあります。適応はステージ1の早期胃がんの一部です。EMRもESDも開腹を行わずに、口から内視鏡を入れ病変部を切除できるため、外科的手術に比べて体の負担が少なく胃の機能が保たれます。
内視鏡切除の適応は、がんの深達度、潰瘍の有無、分化型/未分化型の組織型、がんの大きさによって決められます。
臨床的分類に基づく内視鏡切除の適応
| 深達度 | 潰瘍 | 分化型 | 未分化型 | ||
|---|---|---|---|---|---|
| T1a | – | ≤2cm | >2cm | ≤2cm | >2cm |
| + | ≤3cm | >3cm | |||
| T1b | |||||
■EMR/ESD適応の絶対適応病変
■ESD適応の絶対適応病変
■臨床試験の結果がでるまで絶対適応としない適応拡大病変
■標準治療は、外科的胃切除だが、外科的胃切除が困難な場合に考慮される相対適応病変
出典:胃癌に対するESD/EMRガイドライン
胃癌治療ガイドライン 医師用 2025年3月改訂 第7版より作成
EMR(内視鏡的粘膜切除術)
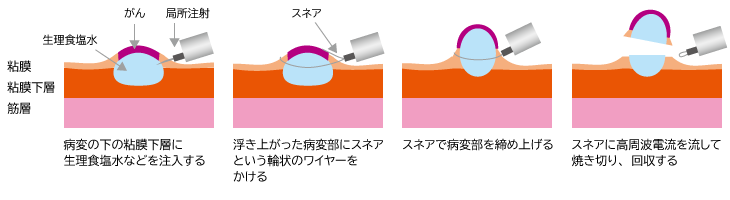
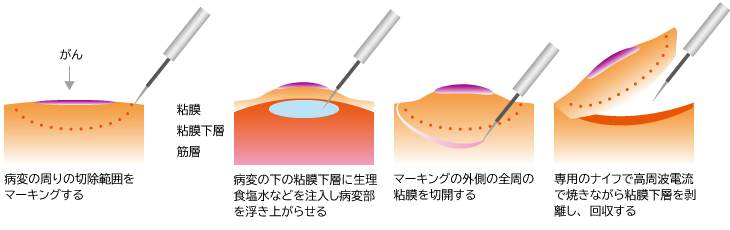
EMR(内視鏡的粘膜切除術)は、生理食塩水などを粘膜下層に注入して病変を浮き上がらせ、その病変に、内視鏡の先端から出したスネアという輪状のワイヤーを引っかけて締め、高周波電流を流して焼き切る方法です。
EMR(内視鏡的粘膜切除術)
ESD(内視鏡的粘膜下層剥離術)
ESD(内視鏡的粘膜下層剥離術)は、生理食塩水などを粘膜下層に注入して病変を浮き上がらせた後、病変の周囲を電気メスで浅く切りマーキングし、このマーキングに従い専用のナイフで病変部分と粘膜下層を高周波電流で焼きながら剥離する方法です。
ESD(内視鏡的粘膜下層剥離術)
外科手術
胃がんは、切除可能な段階で治療ができれば、治癒を目指すことができます。外科手術の対象となるのは、遠隔転移がなく、胃周囲のリンパ節転移があるもしくは胃周囲のリンパ節転移の可能性のある胃がんです。胃切除とともに、胃の近くにあるリンパ節も一緒に切除します。胃の切除部位や範囲、リンパ節の切除範囲は、がんの位置やステージを考慮して選択されます。
胃がんの治癒を目指した手術は
- 定型手術
- 非定型手術
の2種類があります。
治癒を目的としない手術もあります。
- 緩和手術(姑息手術)
- 減量手術
胃の切除範囲による術式
胃がんに対する手術は、切除範囲の多い順に以下の7種類があります。
- 胃全摘術
- 胃亜全摘術
- 幽門側胃切除術
- 幽門保存胃切除術
- 噴門側胃切除術
- 胃分節切除術
- 胃局所切除術
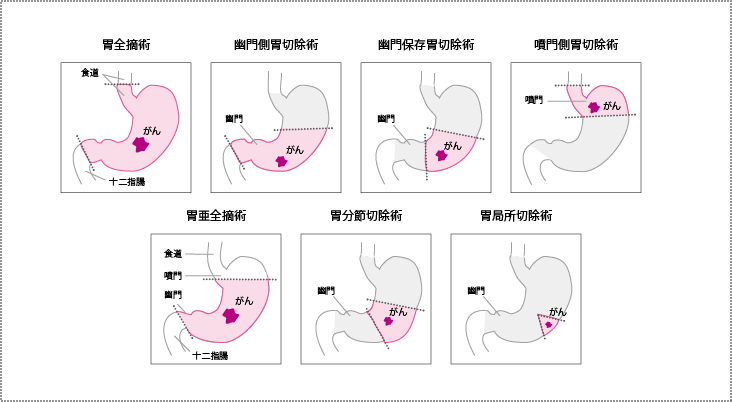
| 胃全摘術 | 噴門、幽門を含む胃の全切除 |
|---|---|
| 胃亜全摘術 | 小弯※側をほぼ全長に渡って切除し短胃動脈を一部説述する幽門側の胃切除 |
| 幽門側胃切除術 | 幽門を含んだ胃を切除。噴門は残す |
| 幽門保存胃切除術 | 胃の上部3分の1と幽門および幽門前庭部の一部を残して切除 |
| 噴門側胃切除術 | 噴門を含む胃を切除。幽門は残す |
| 胃分節切除術 | 噴門、幽門を残した胃の全周性切除で、幽門保存胃切除に該当しない |
| 胃局所切除術 | 胃の非全周性切除 |
| 手術後の残胃に発生したがんに対する手術 | |
| 残胃全摘術 | 初回手術の術式に関わらず、噴門または幽門を含む残胃の全切除 |
| 残胃亜全摘術 | 噴門を温存する遠位側残胃切除 |
※小弯(小弯):胃の噴門から幽門までの内側に小さく湾曲した部分
出典:胃癌治療ガイドライン 医師用 2025年3月改訂 第7版より作成
リンパ節郭清
胃の周囲にあるリンパ節は、胃に接している第1群リンパ節(D1)と胃に流れ込む血管に沿ってある第2群リンパ節(D2)の2つのグループに分けられます。リンパ節郭清は、リンパ節への転移の度合いやがんの浸潤の程度により、D1郭清、D1+郭清、D2郭清、D2+郭清が選択されます。
リンパ節転移がある胃がんと固有筋層より深く浸潤した胃がんでは、原則として標準的な定型手術(胃の3分の2以上の切除)とともに、D2郭清が行われます。リンパ節転移の疑いがなく、がんが粘膜にとどまるものやがんが粘膜下組織にとどまる場合、原則として標準的な定型手術(胃の3分の2以上の切除)とともに、D1もしくはD1+郭清が考慮されますが、リンパ節転移の疑いがある場合は、D2郭清が行われます。
リンパ節郭清の選択と条件
| 進行度 | リンパ節への転移 | |
|---|---|---|
| D1郭清 | EMR・ESDの対象とならないT1a | なし |
| 1.5 cm以下の大きさの分化型T1b | なし | |
| D1+郭清 | D1郭清以外のT1 | なし |
| D2郭清※ | 治癒切除可能なT2より浸潤した腫瘍 | なし |
| T1 | あり |
出典:胃癌治療ガイドライン 医師用 2025年3月改訂 第7版より作成
D2を超える拡大リンパ節郭清は「D2+郭清」といい、非定型手術に分類されます。
腹腔鏡下胃切除術
腹腔鏡下胃切除術は、腹部を数か所小さく切開し腹腔鏡や手術機器を入れて行う手術です。切開部が小さいため体への負担は少ない一方、医師の経験や熟練度が必要とされています。胃癌治療ガイドライン第7版では、切除可能な胃がんに対して、腹腔鏡下幽門側胃切除術は標準治療の1つとして強く推奨するとされています。また、ステージ1の胃がんに対しては、胃全摘術、噴門側胃切除術が強く推奨されています。
切除可能な胃がんに対するロボット支援下手術は、弱い推奨とされています。
進行胃がんに対する腹腔鏡下胃全摘術は弱い推奨とされており、日本内視鏡外科学会技術認定取得医ないし、同等の技量がある医師、あるいは同等技量がある指導医のもとであることが推奨されています。
手術に伴う合併症と対策
胃がんの手術後の主な合併症は、腹腔内膿瘍(ふくくうないのうよう)、膵液漏(すいえきろう)、創感染(そうかんせん)、腸閉塞、出血などがあります。
腹腔内膿瘍とは、胃を切り取ったあとの縫合不全などにより、食物や消化液が漏れることで炎症が起こることをいいます。炎症により痛みや熱が出ることもあります。さらに症状が進み、膿がおなか全体に広がると腹膜炎を起こす場合もあります。縫合不全が疑われる場合は、CT検査や造影剤を使った胃X線検査が行われ、状況によって腹腔内を洗浄するために開腹手術が行われることもあります。
膵液漏とは、膵臓の周囲にあるリンパ節郭清の影響で、膵液が漏れ出すことをいいます。漏れた膵液が周囲の組織を溶かしたり、感染を起こすことで膿瘍が起こります。
創感染とは、手術による創(きず)に細菌などが感染することをいいます。痛みや腫れなどの症状が起こります。
腸閉塞は、手術の影響による炎症や癒着が原因で起こり、おなかの張りや痛み、吐き気といった症状が起こります。症状が軽ければ、食事や水分をとらず様子をみることもありますが、症状が重ければイレウス管という管を挿入する手術が行われることもあります。
化学療法(薬物療法)
胃がんの化学療法(薬物療法)には、手術が適応にならない進行した胃がんや再発した胃がんに対して延命や症状をコントロールする目的で行われる「緩和的化学療法」と、手術の前後にあわせて行われる「補助化学療法」があります。
術後補助化学療法
術後補助化学療法は、手術で取りきれなかった可能性のある目に見えない微少がんに対して再発予防を目的に行われる化学療法です。
胃癌治療ガイドライン第7版では、ステージ2に対する術後補助化学療法は、テガフール・ギメラシル・オテラシルカリウム(製品名:TS-1)を使用するS-1単独療法が推奨されています。ステージ3の場合は、患者さんのリスクとベネフィットを考慮して、S-1単独療法は条件付きの推奨とされています。カペシタビン(製品名:ゼローダ)+オキサリプラチン(製品名:エルプラット)併用療法(CapeOX療法)やS-1+ドセタキセル併用療法など、全身状態や有害事象を考慮した上で、適切なレジメンを選択し、適切な投与量やスケジュールを維持することが重要とされています。
術前補助化学療法
術前補助化学療法は、切除手術の前に行われる化学療法です。
胃癌治療ガイドライン第7版では、術前補助化学療法は、画像診断で治癒切除が可能な患者さんが対象とされています。術前の行われるため強力な化学療法ができるというメリットがありますが、画像診断で適応が決められるため、補助化学療法が必要ではない早期の患者さんが対象となったり、画像診断が困難な腹膜転移のある切除不能な患者さんが対象となるなどのデメリットもあります。また、化学療法中に進行して切除手術ができなくなったり、術後合併症が増えるなどのデメリットもあります。
術前補助化学療法のメリットとデメリットを明確に説明できるエビデンスが国内には十分にないため、明確な推奨ができないとされています。
化学療法の副作用
化学療法で使用する抗がん剤には、使う薬のタイプによって異なる副作用があり、自覚できる症状と、検査でわかる症状があります。自覚できる主な症状は、悪心、嘔吐、食欲低下、全身倦怠感、便秘、下痢、口内炎、手足のしびれ、脱毛などです。検査でわかるのは、白血球・好中球減少、血小板減少、肝機能・腎機能・心機能障害、貧血などです。
副作用の症状が重い場合は、減量や休薬、治療の中止を検討することもあります。そうならないためにも、早期に副作用対策を行うことが大切なため、少しでも気になる症状があれば、医師や看護師、薬剤師などに相談しましょう。
吐き気・嘔吐
抗がん剤によっては、脳の神経を刺激するものがあり、そのため吐き気や嘔吐といった症状が起こりますが、こうした症状を和らげるために制吐剤が使われます。自分でできる対策として、薬の投与前数時間は、食事の量を減らすなど、生活の工夫も大切です。
下痢・便秘
化学療法により、消化管の粘膜が刺激されることで下痢や便秘が起こることがあります。下痢の場合は、脱水にならないように十分に水分補給を行いましょう。
口内炎
口内炎は、抗がん剤が直接口腔内の粘膜に障害を与えるものと、抗がん剤の骨髄抑制による口腔内の感染によるものがあります。口内炎では、しみる、痛い、舌やほほの内側の粘膜や歯茎が赤く腫れる、ただれる、潰瘍、出血といった症状が起こります。痛みや症状がひどい場合は、消毒作用や痛み止め効果があるうがい薬を使ったり、炎症を抑える薬を使ったりすることもあります。食事は、なるべく刺激のないものにしましょう。
感染症
抗がん剤の中には、骨髄に対して障害を起こすものがあります。骨髄では、赤血球、白血球、血小板などの血液細胞が作られるため、骨髄機能が抑制されるとこうした細胞が減少します。白血球が減少すると、細菌などの病原体から体を守る力が弱くなるため感染症にかかりやすくなります。口、肺、皮膚、尿路、腸、肛門、性器などで感染症が起こる可能性があり、全身症状(血液中に菌が存在する状態の「菌血症」や、血液中に入った細菌に対する生体反応による「敗血症」など)を起こすこともあります。骨髄抑制の状態を把握するため、治療中はもちろん治療後も定期的な血液検査が行われます。検査結果が良くない場合は、治療間隔をあけたり、白血球を増やす薬を使うこともあります。
貧血
抗がん剤の中には、骨髄に対して障害を起こすものがあります。骨髄では、赤血球、白血球、血小板などの血液細胞が作られるため、骨髄機能が抑制されるとこうした細胞が減少します。赤血球が減少すると貧血症状が起こり、倦怠感、疲れやすくなる、めまい、息切れなどの症状が起こります。こうした症状があるときは無理をせず、動作をゆっくりと行ったり、休養を十分にとったりすることが大切です。
出血
抗がん剤の中には、骨髄に対して障害を起こすものがあります。骨髄では、赤血球、白血球、血小板などの血液細胞が作られるため、骨髄機能が抑制されるとこうした細胞が減少します。血小板が減少すると出血を止める作用が弱くなるため、出血しやすくなったり、出血が止まらなくなったりします。よくある出血症状は、衣服の圧迫や同じ姿勢による圧迫による内出血、歯磨きによる歯茎などからの口腔内の出血、鼻血、血便、血尿などです。日常生活では、けがをしないように注意する、柔らかい歯ブラシを使う、排便時は息まない、など、気を付けましょう。
しびれ
抗がん剤の中には、神経障害を起こすものがあります。末梢神経がダメージを受けると手足の先などにしびれなどの症状が起こります。こうした症状が起こると、転びやすくなったり、「けが」や「やけど」などに気づきにくくなることもあるため注意しましょう。抗がん剤治療終了後は、徐々に回復していきますが、末梢神経障害は長く残ることもあります。薬で改善することもあるので、症状がなかなか治らない場合は医師に相談しましょう。
脱毛
抗がん剤の中には、脱毛を起こすタイプのものがあります。個人差はありますが、頭髪だけではなく、眉毛やまつ毛、体毛など全身に影響があります。特に頭部の脱毛は、見た目に大きな影響があるため精神的なダメージや生活の質(QOL)の低下につながります。一般的に、抗がん剤投与が開始されて2~3週間後に脱毛が始まり、投与終了後3~6か月後くらいに再び生えてきます。脱毛期間は、ウィッグ(かつら)や帽子、メイクでカバーする方法もあります。頭皮は刺激に敏感になりやすくなっているため、刺激の少ないシャンプーを使ったり、なるべく柔らかく刺激の少ない帽子やウィッグを使いましょう。
参考文献:日本胃癌学会. ”胃癌治療ガイドライン 医師用 2025年3月改訂 第7版”.金原出版,2025.

