乳がんの術後薬物療法「抗がん薬治療(化学療法)」治療の進め方は?治療後の経過は?

- 清水千佳子(しみず・ちかこ)先生
- 国立がん研究センター中央病院 乳腺科・腫瘍内科医師
1971年東京都生まれ。1996年東京医科歯科大学医学部卒業。国立がんセンター中央病院レジデント、がん専門修練医を経て2003年7月より国立がん研究センター中央病院乳腺科・腫瘍内科医員。専門は乳がんの薬物療法。2003年のM.D. Anderson Cancer Center Medical Exchange Programへの参加ががんの「チーム医療」を考えるきっかけに。乳がん患者のサバイバーシップの包括的な支援を目指す。
本記事は、株式会社法研が2011年11月25日に発行した「名医が語る最新・最良の治療 乳がん」より許諾を得て転載しています。
乳がんの治療に関する最新情報は、「乳がんを知る」をご参照ください。
がん細胞をたたき再発を予防
手術後に再発の予防を目的として行う治療です。肉眼では確認できないものの、すでにあるかもしれない微小転移を抗がん薬によって根絶させます。
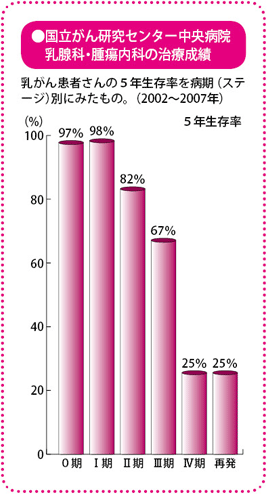
微小転移の可能性をたたく術後の再発率は1割以上
乳がんの治療では、手術後に抗がん薬を用いた薬物療法をする「術後薬物療法」が広く普及しています。もちろん、目にみえる範囲のがんは、取り残しのないように、手術によって取りきります。しかし、実は、乳がん患者さんの多くがかかっている、しこりが小さくてリンパ節への転移が確認されない早期がんであっても、手術後に20~30%の割合で再発がおこることが知られています。つまり、ごく小さな転移(微小転移)が体のなかに残っていることを否定することができないのです。
そこで、抗がん薬によって、体のどこかに潜んでいるかもしれない微小転移をたたき、再発を防いで、術後の生活を元気に過ごす確率を高めようというのが、術後の抗がん薬治療の目的です。
術後の抗がん薬治療は、再発リスクが高いと判断される患者さんに対して提案し、メリットとデメリットをよく説明したうえで、患者さんが納得して要望する場合に行うもの、と当院では位置づけています。
この治療法の有効性は、世界中の臨床試験で確かめられています。しかし、抗がん薬治療は、患者さんにとって決して楽な治療ではありません。副作用に苦しむことも少なくないうえに、術前薬物療法と違って、治療の効果が目に見える形で現れません。また、つらい治療を行っても、なかには再発や転移をおこしてしまう患者さんもいます。治療を行う以上は、そういったことがあっても後悔しないように、患者さんには治療の意味について十分理解して、最後まで治療を継続していただきたいと思っています。そのための説明は惜しまず、できるだけ丁寧に行うように心がけています。
国際会議の報告を参考に治療方針を検討
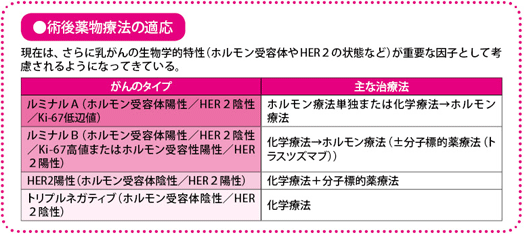
さて、患者さんの再発リスクについての考え方ですが、これまで、わきの下のリンパ節(腋窩リンパ節)の転移の有無や、しこりの数、しこりの大きさ(腫瘍径)などが、乳がんの再発リスクの指標とされてきました。現在ではさらに、乳がんの生物学的特性(ホルモン受容体やHER2の状態など)も重要な因子として考慮されるようになってきています。こうした考え方は、2年に1回スイスで開かれる乳がんの国際会議「ザンクトガレン国際乳がん会議」の推奨などを参考にしています。この会議で話し合われる内容は、日本だけでなく、世界中の乳がんの診療に大きな影響を与えています。
最近の方向性としては、乳がんのタイプを、「ルミナルA」、「ルミナルB」、「HER2(ヒト上皮増殖因子受容体2型)陽性」、「トリプルネガティブ」といった生物学的な分類によって、それそぞれに適した術後薬物療法を実施するのが望ましいとされています。
術後の抗がん薬化学療法が必要な患者さんは、大まかにいうと、ホルモン療法薬の効果が期待しにくい、ルミナルB(の一部)型、HER2陽性型、基底細胞様型のいずれかの場合です。
ホルモン受容体陽性の場合に、化学療法をより積極的にお勧めする条件をもう少し具体的に説明すると、
(1)リンパ節の転移が4個以上
(2)組織学的グレードが3(がん組織や細胞形態からみた悪性度のことで1~3がある。3がもっとも悪性度が高い)
(3)Ki‐67高値を示す
(4)エストロゲン陽性とプロゲステロン陽性の割合が10%未満
(5)病理学的腫瘍径が5cm以上
などとなります。これらのうち一つでも該当する場合、術後の抗がん薬による薬物療法を実施することになります。また、術前化学療法を行った患者さんは、基本的には手術後に化学療法を行いません。
ただ、こうした条件は、あくまでも目安であって、絶対的なものではありません。実際には、患者さんの希望やそのほかの要素も十分考慮して、化学療法を行うかどうかを決めることになります。
2~3種類を組み合わせる多剤併用療法が治療の基本
化学療法の目的は大きく、(1)根治や治癒を目指す(2)再発を予防する(3)延命効果や症状緩和、の三つに分かれます。乳がんの術後薬物療法では主にこのなかの(2)を期待して、治療をしていきます。
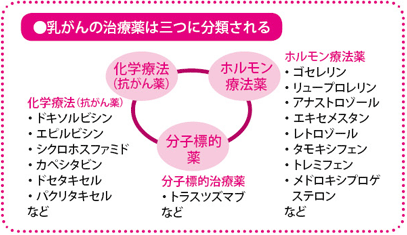
近年の化学療法は、乳がんに限らず、複数の化学療法2~3種類を合わせて使用する「多剤併用療法」が基本になっています。化学療法はタキサン系、アンスラサイクリン系、5‐FU系など、作用の仕方によっていくつかのタイプに分類されますが、作用の違う薬を組み合わせて用いることで、がんを叩く効果を高めることが期待できます。
また、多剤併用療法では、「FEC療法」「AC療法」「TC療法」というように、薬の名前の頭文字(アルファベット)を使って表すことが多くなっています。
当院では、主にアンスラサイクリン系(ドキソルビシン、エピルビシンなど)の抗がん薬を中心とした「AC療法」を行っています。再発リスクの高い場合にはその後、タキサン系の抗がん薬を用いる「パクリタキセル療法」「ドセタキセル療法」を追加しています。
一般に行われている多剤併用療法のうち、AC療法は、ドキソルビシン(商品名アドリアシン)とシクロホスファミド(商品名エンドキサン)の併用、FEC療法はフルオロウラシル(商品名5|FU)とエピルビシン(商品名ファルモルビシン)、シクロホスファミドの併用、TC療法はドセタキセル(商品名タキソテール)とシクロホスファミドの併用です。
また、こうした併用療法をしたあとに、タキサン系のパクリタキセル(商品名タキソール)やドセタキセルを追加で用いるほうが、確率的にはより有効であることも比較試験でわかっています。
| ●主な化学療法と投与方法 | ||
|---|---|---|
| 分類 | 一般名(商品名) | 投与方法 |
| アンスラサイクリン系 | ドキソルビシン(アドリアシン) | 点滴 |
| エピルビシン(ファルモルビシン) | 点滴 | |
| アルキル化薬 | シクロホスファミド(エンドキサン) | 内服・点滴 |
| 5-FU系 | カペシタビン(ゼローダ) | 内服 |
| テガフール・ウラシル(ユーエフティ) | 内服 | |
| テガフール・ギメラシル・オテラシル(ティーエスワン) | 内服 | |
| フルオロウラシル(5-FU) | 静脈注射 | |
| ピリミジン系 | ゲムシタビン(ジェムザール) | 点滴 |
| 葉酸代謝拮抗薬 | メトトレキサート(メソトレキセート) | 点滴 |
| トポイソメラーゼI阻害薬 | イリノテカン(カンプト、トポテシン) | 点滴 |
| タキサン系 | ドセタキセル(タキソテール) | 点滴 |
| パクリタキセル(アブラキサン) | 点滴 | |
| パクリタキセル(タキソール) | 点滴 | |
| ピンカアルカロイド系 | ビノレルビン(ナベルビン) | 静脈注射 |
治療の進め方は?
化学療法による治療がとくに勧められるのは、ルミナルB型(の一部)、HER2型、基底細胞様型です。薬は主に注射薬で、決められたスケジュールで治療していきます。
化学療法は外来で事前の説明で不安を払拭
化学療法は、かつて入院治療でないと実施できない時代がありましたが、いまは外来で進めることがほとんどです。当院も、とくに患者さんに入院の希望がない限り、日常生活を送りながら「通院治療センター」への外来通院で、化学療法を行っています。
初めて化学療法を受けられる患者さんは、どのように治療が進められるのか、自宅で副作用などがおこったときはどうしたらいいか、など、最初は十分な知識もないため、当然ながら大きな不安をもっています。そこで、当院では、事前オリエンテーションを重視しており、患者さんの不安を少しでもやわらげた状態で治療を進められるようにしています。
一定の薬の組み合わせ、量、スケジュールで治療を進める
化学療法には大きく分けて注射薬と飲み薬があります。
注射剤は生理食塩水で溶かしたり薄めたりしてから、静脈に一定の速度でゆっくりと点滴していきます。一方、飲み薬は通常の薬と同様、水と一緒に飲み下します。数としては注射剤が多いものの、最近では飲み薬の抗がん薬も少しずつ増えてきていますが、術後薬物療法としての有効性のデータは十分ではありません。
実際の治療の流れとしては、化学療法は手術後、傷が落ち着き、病理検査の結果が出るのを待って、約1カ月後から始めます。化学療法は、1週間に1回、あるいは3週間に1回というように、決められたスケジュールで治療を行います。化学療法の内容をレジメンといい、投与回数をサイクル(クール)と呼びます。
当院では、乳がんに対して年間およそ500件の手術をしていますが、そのうち術後に化学療法をするのはおよそ150~200例です。そのうち、AC療法のあとにパクリタキセル療法を行っているのは、100例弱です。パクリタキセルは毎週の投与が必要ですが、期間を空けたい、またはアルコールに弱いなどの理由でパクリタキセルが使えない患者さんは、3週間に1回のドセタキセルに変更することもあります。
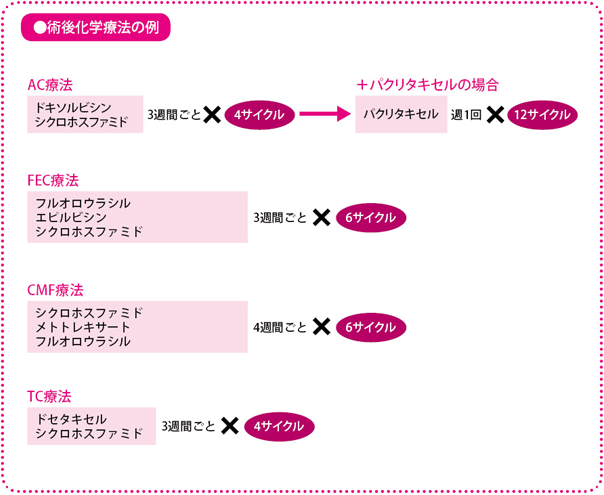
当院で実施しているAC療法とその後のパクリタキセルのレジメンは次の通りです。AC療法、パクリタキセル、ドセタキセルは、すべて注射剤で、使用する量は患者さんの体表面積によって変わります。
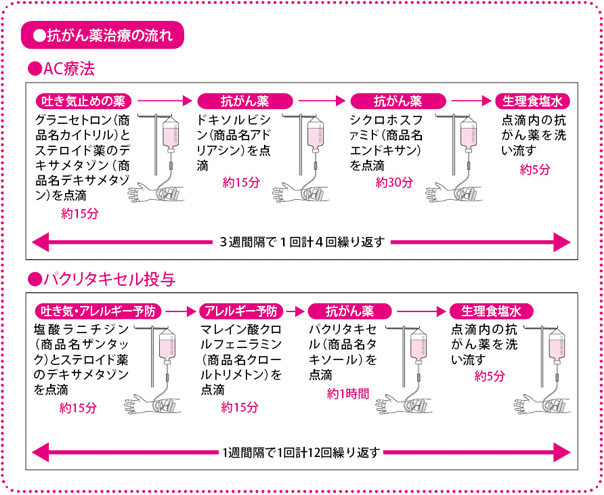
(1)AC療法
最初に吐き気止め対策として、吐き気止めのアプレピタント(商品名イメンド)を内服していただき、さらにグラニセトロン(商品名カイトリル)とデキサメタゾンを約15分かけて点滴します。その後、ドキソルビシンを約15分かけて点滴した後、シクロホスファミドを約30分かけて点滴します。最後に点滴の管についた薬を残さず体に入れるために、生理食塩水を点滴します。1回の治療時間は約1時間です。これを3週間ごとに4サイクル(3カ月)続けます。AC療法が終わった翌日からパクリタキセルの治療が始まります。
(2)パクリタキセル
まず、アレルギー反応を防ぐために塩酸ラニチジン(商品名ザンタック)とデキサメタゾンおよびマレイン酸クロルフェニラミン(商品名クロールトリメトン)をそれぞれ約15分かけて点滴し、その後、パクリタキセルを約1時間かけて点滴します。最後に生理食塩水を点滴します。
これを1週間ごとに12サイクル(3カ月)繰り返します。
点滴を行っている間は横になって安静にしていますが、トイレに行くなど、腕に針は刺さったまま、歩いて移動することは可能です。
処方される副作用対策の薬は指示を守って服用する
化学療法の治療中は、あとで現れる副作用を軽減させたり、予防したりする飲み薬(吐き気止めやむくみを予防するステロイド薬など)も用意されています。また、熱が出たときのために抗菌薬もあらかじめ処方しておきます。これらの薬は、副作用が出るのを予防したり、家で副作用が出たときの初期の対応として、化学療法を安全に続けるために必要なものですので、必ず指示を守って服用してください。
こうした対策をとっても、おこってしまう副作用があります。外来で化学療法を受けるときには毎回、看護師や薬剤師が副作用はどれくらいあるかなどを確認します。また、採血をして白血球の数や肝機能の状態などをみる場合もあります。
自宅にいるときに次のような状態――強い吐き気や嘔吐で水も飲めない、事前に渡された抗菌薬を飲んでも熱が下がらない、激しい下痢や息苦しさでぐあいが悪い、といったことがおこったとき薬の飲み方がわからないときは、病院に連絡をして相談しましょう。症状やその程度によっては、受診が必要なこともあります。
治療後の経過は?
化学療法の効果を得るためには、できるだけ決められたスケジュールを最後まで続けることです。自分の受けている治療でおこりやすい副作用をしっかり把握し、その対策をとることが重要です。
副作用は薬の組み合わせによって現れ方が異なる
化学療法というと、真っ先に副作用をイメージする患者さんが少なくないと思います。
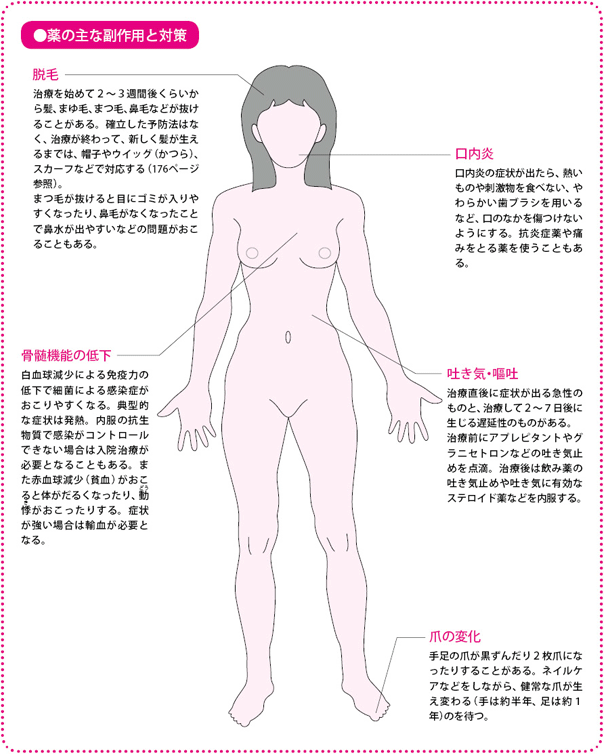
化学療法薬は細胞のなかのDNAなどに作用してがん細胞を殺したり、増殖を防いだりしますが、その作用は正常な細胞にも影響してしまうので、正常な細胞が傷ついてさまざまな症状が現れるため、強い副作用がおこってしまうのです。とくにがん細胞と同じように細胞分裂が活発に行われている粘膜や毛母細胞に作用が及びやすく、吐き気や脱毛、下痢、口内炎といった副作用が出ます。
ただ、最近はさまざまな副作用対策用の薬が出ていますし、投与法にも工夫がなされて副作用が出にくくなっています。また、人によって症状が軽かったり、重かったりするので、患者さんに合ったケアを行うようにしています。大切なのは、自分の使っている薬ではどんな副作用がどういう割合でおこって、その場合どういう対策があるのかを、冷静に聞いておくことです。
乳がんで用いられる抗がん薬やその組み合わせによる、主な副作用は、吐き気・嘔吐、脱毛、白血球減少などです。とくにAC療法やCAF療法で用いられる、ドキソルビシンは比較的、吐き気・嘔吐、脱毛などが出やすい薬ですが、最近は吐き気止めによる予防や対策の工夫で、かなり副作用をコントロールできるようになっています。
当院では定期的に「コスメティックインフォメーション」といって、化学療法中であったり、これから化学療法を受ける患者さんに、看護師や美容に詳しい臨床心理士が脱毛対策や情報提供をしています。
| ・強い吐き気、嘔吐(おうと)があり水分もとれないとき |
| ・発熱があり、処方された抗菌薬を3日間内服しても熱が下がらないとき |
| ・激しい下痢や息苦しさがあるとき |
| ・薬の内服についてわからないことがあるとき |