乳がんの「検査」と「診断」画像診断・生検・病理検査って?

- 中村清吾(なかむら・せいご)先生
- 昭和大学医学部乳腺外科教授・昭和大学病院ブレストセンター長
1982年千葉大学医学部卒業。同年より、聖路加国際病院外科にて研修。1993年2月から、同病院情報システム室室長兼任。1997年M.D.アンダーソンがんセンターほかにて研修。2003年5月より、聖路加国際病院外科管理医長。2005年6月より同ブレストセンター長、乳腺外科部長。2010年6月より、現職。
本記事は、株式会社法研が2011年11月25日に発行した「名医が語る最新・最良の治療 乳がん」より許諾を得て転載しています。
乳がんの治療に関する最新情報は、「乳がんを知る」をご参照ください。
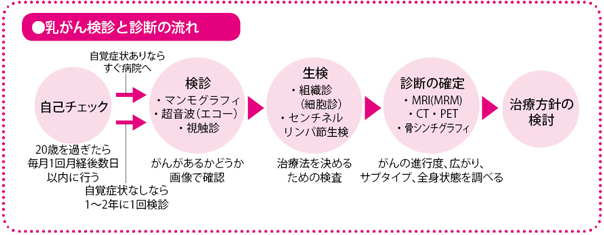
画像診断、生検、病理検査等で乳がんをとらえ治療方針を確定
早期発見のために月に1回は乳房の自己チェック
乳がんは検診で早期発見が可能ながんの一つで、自分でみつけることができる数少ないがんでもあります。自分でみつけるために行う自己チェックの方法は、検査と診断(昭和大学医学部・昭和大学病院ブレストセンター中村清吾先生) 2/3ページの下にある「自己検診で乳がんチェック」の図を参考にしてください。自分の乳房の状態をよく知る意味でも、毎月1回の自己チェックを欠かさないのが理想です。20歳を過ぎたら毎月、月経後数日以内に自己チェックを行うとよいでしょう。
乳がんは、1~2cmほどの大きさになると注意深く触ればわかります(乳房の奥深くにあるとわからないこともあります)。そのため、日ごろから乳房のチェックをし慣れていると、がんによる皮膚の引きつれやくぼみなどに気づきやすくなり、小さいしこり(がん)の段階で発見することができます。
乳がん検診で疑いをもつ
乳がんリスクが高まる30歳前後から定期的な乳がん検診を行うことで、乳房の奥に隠れたしこりを早期発見することが可能です。
35歳以上は年に1回乳がん検診を受ける
日本では、40歳以上の女性を対象に、2年に1回の乳がん検診の受診が勧められています。
しかし、乳がん患者が増えはじめるのは30歳くらいからで、しかも若くして発症する乳がんのほうが、進行が速い場合が多いといわれています。乳がんのリスクファクターに当てはまる人は、できれば35歳くらいから毎年、乳がん検診を受けたほうがよいでしょう。自己チェックではみつけられない小さなしこりがみつかることもあります。
がんの検査には大きく、がんをみつけるがん検診、がんを確定する検査、がんの性質を調べる検査、再発や転移を調べる検査があります。
現在、乳がんをみつける検診として有効性が認められているのは、専門医が乳房を見たり触ったりして、しこりや皮膚の異常などを確認する視触診と、乳房専用のマンモグラフィ検査を併用する方法です。
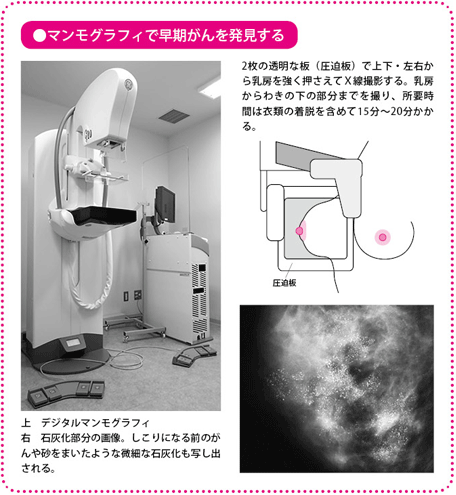
マンモグラフィ検査が基本場合によっては超音波検査
マンモグラフィは、2枚の透明な板(圧迫板)で乳房をはさんで薄くして、乳腺(にゅうせん)のようすを撮影する検査です。わきの下のリンパ節(腋窩(えきか)リンパ節)も確認するので、わきの下の肉も一緒に板にはさみます。
この検査では、しこりだけでなく、しこりになる前の石灰化した病変までみつけることができます。石灰化した病変は非浸潤がんであることが多いので、マンモグラフィは早期発見には欠かせない検査といえます。
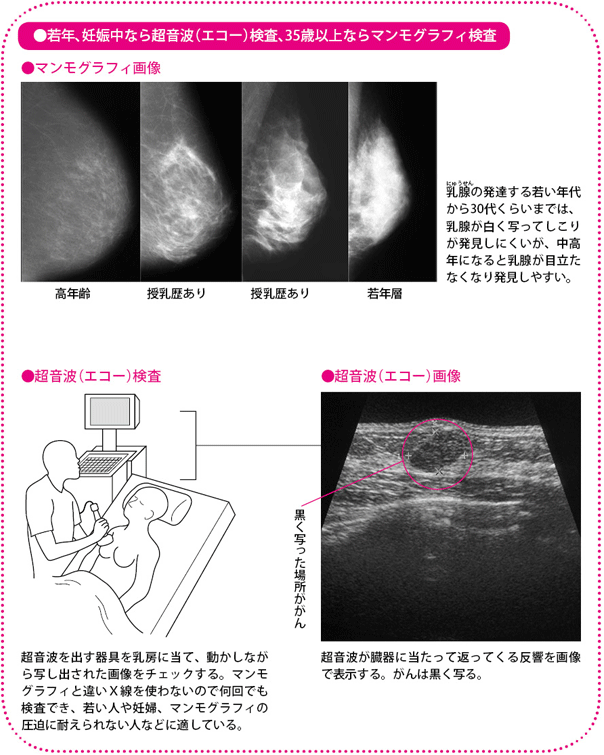
その一方で、マンモグラフィの画像では白く写った部分ががんですが、乳腺症など良性の乳房の病気でも乳腺が白く写るので、これだけでがんを確定することはできません。とくに若くて比較的乳房が小さく、乳腺が密集している人は、検査画像が全体的に白っぽくなり、がんを見分けるのが難しいといった面があります。X線を使うので、妊娠中の女性にも使えません。
40歳くらいまでの女性や妊娠中の女性に勧められるのが、超音波(エコー)検査です。人の耳では聞こえないほど高い周波数の音(超音波)を乳房に当ててその反射した波のようすをチェックする検査です。石灰化した病変は写りませんが、数mm程度の小さなしこりをみつけることができます。
生検で診断を確定
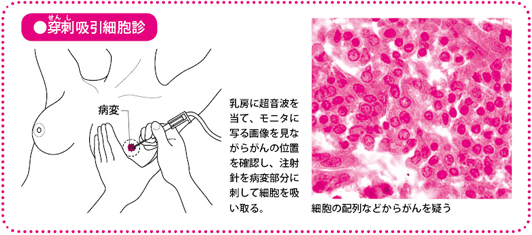
がんのある病変組織を採取して調べる生検には、細い注射針で行う穿刺吸引細胞診と、やや太い専用針で組織を吸引する組織診があります。
細胞や組織を採取し顕微鏡でがんの有無を確認
がん検診などで疑わしいしこりや石灰化がみつかったら、次に、その部分の細胞や組織を採取して、顕微鏡でがん細胞があるかどうかを確かめる細胞診や組織診を行います。
細胞診は、超音波でしこりの位置を確認しながら、細い針をつけた注射器を用い、がんの疑いがある場所に刺して、細胞を吸引して採取し、がん細胞であるかどうかを調べます(穿刺(せんし)吸引細胞診)。針を刺すので痛みが少しあります。
細胞診でがん細胞がみつかったり、悪性の可能性が高いとわかったりすることもありますが、いずれの場合も、組織診は必ず行います。細胞診では、採取できる細胞の量はとても少ないので、がんの性質やホルモン受容体、HER2などを調べることができません。治療の方針を立てるために重要な情報を得るには、組織診は欠かせない検査です。
針生検でがんを確定同時にがんの性質も調べる
組織診は、針生検とも呼ばれます。以前は、皮膚を切開してしこりを一部取り出す「摘出生検(外科生検)」がよく行われていました。しかし、細胞診で使う針より太目の針を用いる「針生検」でも診断の精度が変わらないことがわかっており、患者さんへの負担が小さい針生検の方法をとることがほとんどです。
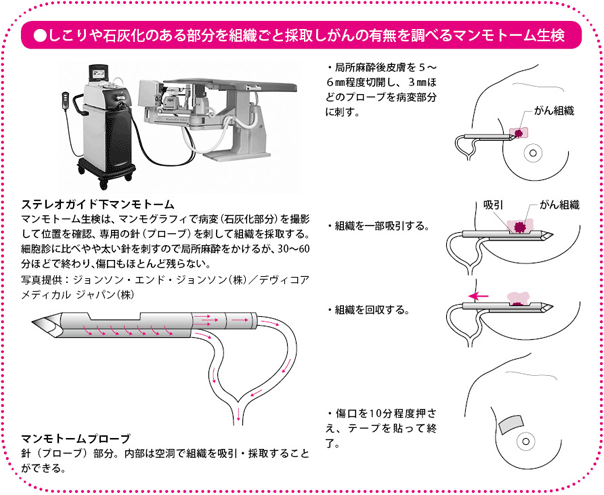
針生検は、針の太さや採取方法の違いなどで、いくつかの種類がありますが、多くの医療施設で実施しているのが「マンモトーム生検(吸引式針生検)」です。
マンモトーム生検は、マンモグラフィや超音波で、しこりや石灰化した病変の位置を確認しながら直径3mmぐらいの特殊な針を刺し、側面にある吸引口でその部分の組織を採取するものです。切らないとはいえ、太めの針を刺すことから痛みがあるので、局所麻酔をするのが一般的です。
検査にかかる時間は30分~1時間程度です。傷口は4mmぐらいになりますが、縫う必要はなく、1カ月ぐらいで目立たなくなります。
組織診では、用いる針が細胞診より太い分、1回の検査でたくさん細胞が採取できるので、がんかどうかを調べることはもちろん、がんの性質(サブタイプ分類)も確認することができます。通常は、この組織診によって、がんかどうかを確定します。
がんの広がりと悪性度を判定
生検で乳がんとわかったら、さらに精密検査を行ってしこりの位置や大きさ、悪性度を確認し、術前薬物療法を行うかどうかを検討し手術の方法を決めます。

