非小細胞肺がんの化学放射線療法 切除不能でも局所進行なら根治を目指す

2018.6 取材・文:柄川昭彦
肺がんの治療に関する最新情報は、「肺がんを知る」をご参照ください。
ステージI~IIIの切除手術ができない局所進行非小細胞肺がんに対しては、根治を目指した放射線治療が検討されます(図1参照)。ステージIIBとIIIで手術できない場合は、化学療法と放射線治療を同時併用する「化学放射線療法」の対象となります。放射線治療は、肺の原発巣と転移が見られるリンパ節を含めた範囲に必要な線量がかかり、正常組織にかかる線量は抑えられるように、3次元的に計画して照射します。6~7週間かけて、計60~66Gy(グレイ)を照射します。化学療法では、プラチナ製剤と第3世代以降の抗がん剤の併用療法を行います。
化学放射線療法で治癒を目指す
切除手術ができない局所進行非小細胞肺がんに対しては、患者さんの全身状態が良好であれば、化学療法と放射線治療を同時併用する「化学放射線療法」が推奨されています。
この場合に行われる放射線治療は、「3次元放射線治療(3次元原体照射)」と呼ばれるものです。CT画像を撮り、その情報を元にして、どのように放射線を照射するか、3次元的に計画を立てます。局所進行肺がんですから、原発巣もある程度大きく、転移が起きている周囲のリンパ節にも放射線を照射する必要があります。その照射範囲に合わせた形で、いくつかの方向から放射線が照射されます。
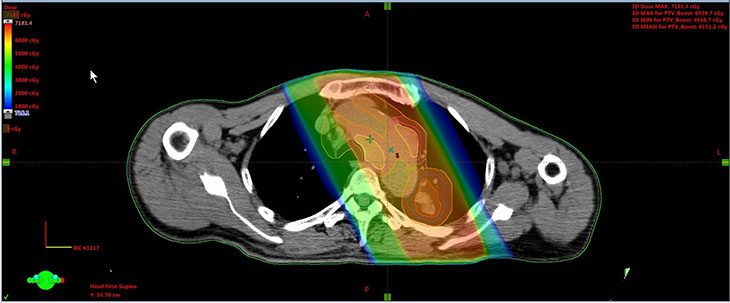
放射線の照射は、肺の原発巣や、転移が起きている周囲のリンパ節に十分な線量の放射線がかかり、かつ肺の正常組織や、脊髄、心臓、食道などの副作用が心配な組織には放射線がかかり過ぎないよう、照射する方向などが工夫されます。放射線の副作用をなるべく抑えながら十分な効果が得られるように照射計画が立てられるのです(図2参照)。照射計画によっては、ごくシンプルに、前、後ろ、斜め2方向の計4方向から照射することもあれば、それとは異なる角度から放射線を照射することもあります。
化学放射線療法は、このような放射線治療で局所のがんを治療するとともに、化学療法によって全身に散らばっているかもしれない微小ながんを治療します。臨床試験では、両者を併用することで治療効果が高まること、および、同時期に両方の治療を行う(同時併用)と、さらに効果が高まることが証明されています。したがって、全身状態が良好であれば、放射線治療と化学療法を同時併用します。
この治療は治癒を目的とした治療です。抗がん剤による化学療法だけでは、基本的に治癒は期待できないので、治癒を目指すためには、放射線治療を行う必要があります。
高齢や全身状態に問題があるなどのため同時併用できない場合には、まず化学療法を行い、次いで放射線治療を行います(逐次〔順次〕併用療法)。また、全身状態などに問題があり、化学療法を行えない場合には、放射線治療を単独で行います。
放射線治療が行えないケースは少ないのですが、がんの広がりが大きい場合には、放射線治療ができないこともあります。そのような場合には、化学療法単独の治療となり、ステージIVに対する化学療法と同じ治療が行われます。
図1 非小細胞肺がんのステージ別治療選択
| ステージIA、IB | ||||
| ↓ | ↓ | |||
| 標準手術可能 | 標準手術不能 | |||
| ↓ | ↓ | ↓ | ||
| 標準手術 | 縮小手術 | 放射線単独療法 | ||
| ステージIIA、IIB | ||
| ↓ | ↓ | |
| 手術可能 | 手術不能 | |
| ↓ | ↓ | |
| 手術 ・肺葉以上の切除 ・リンパ節郭清 ・T3臓器合併切除 | 放射線単独療法 化学放射線療法 | |
| ステージIIB(肺尖部胸壁浸潤がん) ステージIIIA(T3N1M0、T4N0-1M0 | ||
| ↓ | ↓ | |
| 手術可能 | 手術不能 | |
| ↓ | ||
| 術前治療 | ↓ | |
| ↓ | ||
| 手術 ・肺葉以上の切除 ・リンパ節郭清 ・T3、T4臓器合併切除 | ステージIIIB、IIICの治療に準ずる | |
| ステージIIIA(T1-2N2) ステージIIIB(T3-4N2) | ||
| ↓ | ↓ | |
| ±術前治療 | ステージIIIB、IIICの治療に準ずる | |
| ↓ | ||
| 手術 ・肺葉以上の切除 ・リンパ節郭清 ・T3、T4臓器合併切除 | ||
| ステージIIIB、ステージIIIC | ||||||
| ↓ | ↓ | |||||
| 根治照射可能 | 根治照射不能 | |||||
| ↓ | ↓ | |||||
| 化学療法の併用可能 | 化学療法の併用不能 | ↓ | ||||
| ↓ | ↓ | |||||
| 化学放射線療法 | 放射線単独療法 | ステージIVの1次治療に準ずる | ||||
図2 肺がんへの3次元放射線治療の治療計画 (2方向からの照射)
化学放射線療法と副作用
手術不能局所進行非小細胞肺がんの化学放射線療法では、放射線は計60~66Gy(グレイ)を照射します。1回2Gyの照射を30~33回行います。週に5回(月曜~金曜)の照射で、6~7週間の治療期間となります。
放射線治療と化学療法を同時併用する場合には、抗がん剤によって放射線に対する感受性が高まるため、治療効果が強くなりますが、副作用も増幅されて強くなります。治療中に問題となりやすい副作用は食道炎です。局所進行肺がんは、左右の肺の間にある縦隔リンパ節に転移していることが多いので、放射線を縦隔に照射することになります。このとき、食道にも放射線が照射されてしまうのです。食道炎が起きると、食事をしたときにしみて痛いとか、食べ物がつかえるようになる、といった症状が現れてきます。食道炎のほかには、皮膚炎、放射線肺炎、脊髄症などの副作用があります。皮膚炎は、放射線を照射した個所が炎症を起こし日焼けのような状態になります。放射線肺炎は、放射線治療後1~2か月後に放射線を照射した個所に見られる肺炎です。数か月で症状は落ち着きますが、ときには重症化したり症状が長引くことがあるため、高熱や息苦しさなどの自覚症状がある場合は、注意が必要です。脊髄症は、放射線治療後6か月~数年たって、四肢のしびれや下半身の麻痺などを起こすことがありますが、照射方法や線量を超えないようにして対処します。
また、放射線治療と化学療法の同時併用の場合には、化学療法による骨髄抑制(白血球や血小板の減少)が重篤になることがあります。
化学療法は、プラチナ製剤と第3世代以降の抗がん剤の併用が推奨されています。具体的には、「シスプラチン+ドセタキセル併用療法」「カルボプラチン+パクリタキセル併用療法」「シスプラチン+ビノレルビン併用療法」などです。
放射線治療の基礎知識――照射方法
切除不能局所進行非小細胞肺がんに対する放射線治療では、3次元放射線治療で比較的広い範囲に放射線を照射しますが、がんの治療によっては、ある部分に放射線を集中して照射したほうがよいこともあります。そのような場合には、照射方法を工夫することで、放射線をある部分に集中させることができます。「IMRT(強度変調放射線治療)」や「定位放射線治療」といった方法です(表1参照)。
IMRTも3次元放射線治療と同様、いくつかの方向から放射線を照射する方法ですが、ビームの形をがんの形状に合わせ、なおかつ部分的に強弱をつけることによって、がんにだけ高い線量が照射され、周囲の正常組織にかかる線量は、極力低く抑えることが可能になります。それにより、治療効果を高め、副作用を軽減することができます。IMRTは動かない部位の治療には適していますが、肺のように呼吸で動く臓器の治療にはあまり向いていません。現在の段階では、日本ではIMRTは肺がんの治療には広く使われていません。
定位放射線治療は、「ピンポイント照射」とも呼ばれています。細いビームを多数のさまざまな方向から照射し、がんのある部分に集中させます。そうすることで、治療したい部分に高い線量がかかるようにし、周囲の正常組織にかかる線量を少なくすることができます。治療するターゲットが大きい場合や、広い範囲に放射線を照射したい場合には、この方法は向いていません。したがって、局所進行非小細胞肺がんの治療では、基本的には使いません。肺がんの治療で定位放射線治療が行われるのは、早期の肺がんの治療で、全身状態や年齢などの理由で手術が行えないような場合です。
呼吸などで動く臓器に対して、放射線を正確に照射する技術も開発されています。「動体追尾照射」は、ビームを出す部分がターゲットに合わせて動き、追尾しながら照射します。がんのそばに金属のマーカーを入れ、それを追いかけて照射するのです。「迎撃照射(即時適合型外照射)」という方法もあります。これは、ビームを出す部分は固定されていて、がんが狙った位置にきたときにだけ放射線を照射します。また、肺であれば、「息止め照射」という方法もあります。胸の上に置いたマーカーを画像でとらえ、息を最大限に吸った状態で呼吸を止めた位置を確認して照射するものです。
表1 放射線外部照射の方法
| X線 | 3次元原体照射 | ・切除不能局所進行非小細胞肺がんで行われる照射法 ・肺の原発部分や転移のある縦隔部分のリンパ節など、比較的広範囲を照射する |
| IMRT(強度変調放射線治療) | ・照射口の形を調整し、がんの形状に合わせた照射ができる ・日本では、肺がん治療にはあまり行われていない | |
| 定位放射線治療(SRT) | ・いわゆるピンポイント照射 ・多数の細かいビームを多方向から照射し、がんのある部分に集中させる ・早期肺がんで、身体的事情によって手術ができない場合や手術を希望しない場合に行われる 進行肺がんでは、脳転移の治療などに使われる | |
| γ線 | ・現在はほとんど用いられていない ・多数の細かいビームを多方向から照射し、がんのある部分に集中させ,脳専用として用いられている | |
| 粒子線 | 陽子線治療 重粒子線(炭素線)治療 | ・体内の腫瘍部分だけに大きな線量をかけられ,正常組織への線量を低減できる ・肺がんは保険適用外 |
放射線治療の基礎知識――粒子線治療
通常の放射線治療で使用されるのは主にX線ですが、それとは異なる性質をもつ「粒子線」も放射線治療に使われています。粒子線治療には、「陽子線治療」と「重粒子線(炭素イオン線)治療」があります。
X線は電磁波なので、体の中を通り抜けていきます。そのとき体表近くで最も高い線量となり、体の奥に行くほど吸収されて、徐々に線量は低くなっていきます。ところが、粒子線はそれとはまったく異なる形でエネルギーを放出します。照射されて体内に入っても、体表近くでは小さなエネルギーしか放出しないため線量が低く、ある深さに到達したところで一気にエネルギーを放出します。そして、その後方ではエネルギーは到達しません。このピークをがんの深さに合わせることで、がんにだけ大きな線量をかけ、周囲の組織の線量は低く抑えることが可能になります。これが粒子線治療の最大の特徴です。
陽子線と重粒子線の違いは、細胞を殺す力の強さにあります。陽子線の細胞を殺す力はX線とほぼ同等です。重粒子線の細胞を殺す力は、陽子線やX線の2~3倍程度と言われています。
現在、陽子線治療や重粒子線治療の多くは、先進医療として行われているので、自己負担が必要になりますが,ほかの保険診療との併用は可能です。保険適用となっているのは一部で、頭頸部がん,前立腺がん,骨軟部腫瘍の治療で,陽子線ではこれらに加えて小児がんの治療が保険適用となっています。
肺がんの放射線治療にかかる期待と最新情報
手術不能局所進行非小細胞肺がんの標準治療は化学放射線療法で、それにより治癒する患者さんもいますが、再発する場合が多いのも事実です。5年生存率は20%程度です。そこで、化学放射線療法終了後の患者さんを対象に、免疫チェックポイント阻害剤「デュルバルマブ」による臨床試験が進行中です。白金製剤を使用した化学療法と放射線治療を併用した化学放射線療法後、病勢進行が認められなかったステージIIIの切除不能局所進行の非小細胞肺がんを対象とした臨床試験です。国内でも新規治療薬として承認申請がされており、現在のところ未承認ですが、大きな期待が寄せられています(追記・編集部注:2018年7月2日に、デュルバルマブ(製品名:イミフィンジ)は、切除不能な局所進行の非小細胞がんにおける根治的化学放射線療法後の維持療法として、国内の製造販売承認を取得)。
局所進行の非小細胞肺がんと診断されたものに、対側の肺や胸膜、肺以外の臓器に転移が生じた場合は、遠隔転移のあるステージIVの治療が行われます。昨年、肺がんの遠隔転移に関する分類(M分類)が変更され、非小細胞肺がんのステージIVの病期分類が少し変わりました。以前は遠隔転移がM1a(対側の肺や胸膜などへの転移)とM1b(肺以外の臓器への転移)の2つに分けられ、M1aは「ステージIVA」、M1bなら「ステージIVB」でした。新しい分類では、M1a(対側の肺や胸膜などへの転移)、M1b(肺以外の1臓器への単発の転移)、M1c(肺以外の臓器への多発の転移)の3つに分けられ、M1aとM1bは「ステージIVA」、M1cが「ステージIVB」となりました。
簡単に説明すると、肺以外の臓器に1つだけ転移がある場合、かつては「ステージIVB」だったのが、新しい病期分類では「ステージIVA」になったのです。つまり1臓器に1つだけの転移は、多発している転移とは扱いを別にする、と考えられるようになりました。背景には、1つだけの転移の場合に局所療法を加えることで、予後が改善する場合があるという期待があります。その局所療法として、手術や放射線治療の出番となる可能性がありそうです。
中山優子(なかやま ゆうこ)
1984年 群馬大学医学部卒業1999年 群馬大学医学部放射線科講師
2005年 東海大学医学部放射線治療科准教授
2008年 神奈川県立がんセンター放射線腫瘍部長
2018年 国立がん研究センター中央病院放射線治療科医長


