肺がんの「完全胸腔鏡下手術」治療の進め方は?治療後の経過は?

- 宮本好博(みやもと・よしひろ)先生
- 国立病院機構姫路医療センター 呼吸器センター部長
1950年香川県生まれ。京都大学医学部卒業。京都大学胸部疾患研究所、京都桂病院呼吸器センター勤務、旧西ドイツ・ルアラントクリニク臨床留学、京都桂病院呼吸器センター医長、国立姫路病院(現国立病院機構姫路医療センター)呼吸器外科医長、国立病院機構姫路医療センター診療部長を経て、2009年より現職。姫路式と呼ぶ独自の胸腔鏡下手術方式を確立。現在、6名のスタッフ全員が胸腔鏡下手術の技術をもち、チームによる治療を行っている。
本記事は、株式会社法研が2012年3月24日に発行した「名医が語る最新・最良の治療 肺がん」より許諾を得て転載しています。
肺がんの治療に関する最新情報は、「肺がんを知る」をご参照ください。
小さな開口部からがんを切除する
胸にあけた小さな開口部から専用の器具を入れ、モニター画像で内部を見ながら進める手術です。
開胸しないため体への負担が少ないのが最大のメリットとなります。
切開は小さな3カ所の穴のみ手術後の痛みが軽い
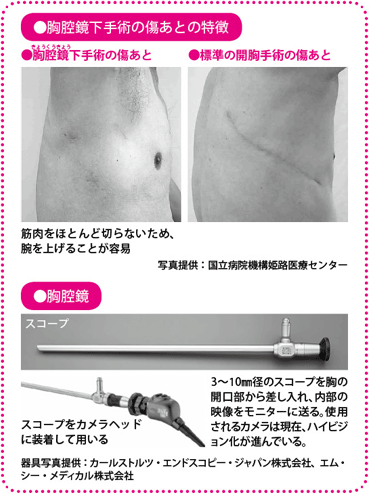
開胸手術では、がんの存在する肺葉(はいよう)や、がんが広がっている危険性のある周辺リンパ節を郭清(かくせい)(切除)するために、術者の手が入るよう、背中からわき腹にかけて約15~20cmの切開が必要となります。
これに対して、3カ所を1~2cm程度切開し、胸腔鏡(ビデオカメラ搭載)やハサミ、鉗子(かんし)などの手術器具を胸のなかに入れ、体外で器具を操作して切除を行うという手術法が、完全胸腔鏡下手術です。術者は、カメラが映し出す胸のなかの画像をモニターで見ながら、手術を進めます。
胸腔鏡を補助的に用い、直視とモニター視を併用して行う方法もありますが、ここでは、手術のすべてを胸腔鏡下で行う、完全胸腔鏡下手術について述べていきます。
胸腔鏡下手術の大きなメリットは切開部が小さいので、患者さんの身体的な負担が小さいことです。開胸手術に比べ、患者さんの術後の痛みや切開部からの感染症の危険性を軽減でき、より早期の回復、退院が可能になります。そのため、体力の衰えた人や高齢者でも、手術を受けることが可能になります。
また、開胸手術の場合には、通常1~2cmしかない肋骨(ろっこつ)の間を、開胸器(手術器具)で押し広げるため、これも術後の痛みの大きな原因となりますが、胸腔鏡下手術なら、この痛みもありません。
| ・手術の切開部が小さい |
| ・傷の痛みが軽い |
| ・手術創の感染がほとんどない |
| ・早期離床、早期退院が可能 |
| ・手術の映像が残るので、事後の検証が可能 |
適応はI~III期のがん 医師の熟練が必要な難しい手術
胸腔鏡下手術がもっとも適しているのは、開胸手術と同様、非小細胞肺がんの病期I期とII期で、がんが同一の肺葉内にとどまっている限局がんです。
ただし、限局がんであっても、直径が7cmを超える大きながん(T3症例)になると胸腔鏡下で切除するのは難しくなります。大きく切らず開口部が小さいことがこの手術のメリットですが、開口部が広く開かれない状態では、手術器具の方向に制限があるため、大きながんに妨げられて、肝心の血管や気管支の処理をする作業スペースが確保できないことがあるからです。胸腔鏡下手術は、胸腔という限られた空間で術野展開(手術を進めるための視野をつくること)が必要なため、あまり大きながんの切除には不向きといえます。
また、がんを含め切除した肺は、胸腔内で特殊な袋に収納して丸ごと開口部から取り出します。しかし、大きながんや片肺全摘(ぜんてき)などではせっかく小さな開口部で切除できても、そこから取り出すときに肋骨の間を広げなければならず、術後の痛みの原因にもなります。そのような場合には、痛みが残りやすい肋骨の間からではなく、肋骨弓下(きゅうか)(肋骨の下縁でおなかとの間)に別に切開を行って取り出すほうが術後の痛みは軽くなります。

がんの大きさだけでなく、がんの位置によっても胸腔鏡下手術が難しいケースがあります。大血管(大動脈、大静脈、肺動脈、肺静脈など)のある肺門(はいもん)部のがんは、がんと心臓の間の非常に狭い部分での操作になり、器具の方向が自由に変えられ、触診を併用できる開胸手術が安全です。また、この部分の手術には血管や気管支をつなぎ合わせる手術(血管、気管支形成術)が必要になることも多く、開胸手術のほうが高い精度で安全にこの処置が行えます。
さらに、がんが肺を越えて胸壁に広がっている場合(胸壁浸潤(しんじゅん)がん)は、肋骨への広がり方が手術ができるか否かを左右します。多くの場合、肺門処理(血管や気管支を切り離すこと)は胸腔鏡下でできても、胸壁を切除するための比較的大きな別の傷が必要になり、胸腔鏡下手術のメリットは限定的になります。
胸腔鏡下手術では、がん病巣や周囲の血管などの胸のなかの情報はモニター画面の2次元映像からしか得られないため、その読み取り能力が問われます。何より小さな開口部から器具を入れて遠隔操作で行う手術なので、医師の解剖学的知識や経験、技術の習熟が重要とされます。この手術に十分な経験を積んだ医師のいる施設は、まだ限られているのが現状です。
| 適応する | 肺野(はいや)(肺末梢(まっしょう)部)の小型がん。リンパ節転移の有無は問わない |
| 適応になりにくい | 肺門(はいもん)部のがん。胸壁浸潤(しんじゅん)がん。気管支形成が必要 |
| 適応しない | 巨大がん。広範な胸壁浸潤がん。血管形成が必要 |
「姫路式」はチーム型手術 4本の手で手術する
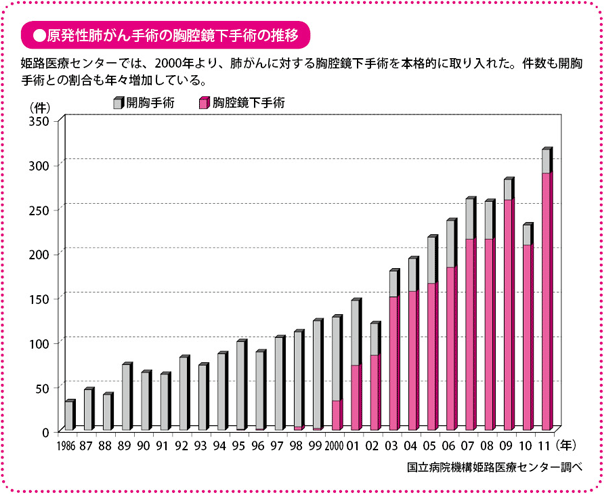
私が勤務する国立病院機構姫路(ひめじ)医療センターでは、健康保険適用になった2000年から、肺がん手術に胸腔鏡下手術を本格的に取り入れました。それ以来この手術のメリットを伸ばし、デメリットを克服すべく独自の改良を加え、「姫路式」と呼ばれる術式を確立してきました。
当施設では、技術的に可能と判断されれば病期にかかわらず、リンパ節郭清も含めてすべてを胸腔鏡下手術で行うのが基本となっています。現在では、当施設での全肺がん手術の90%以上が、この方式で行われています。
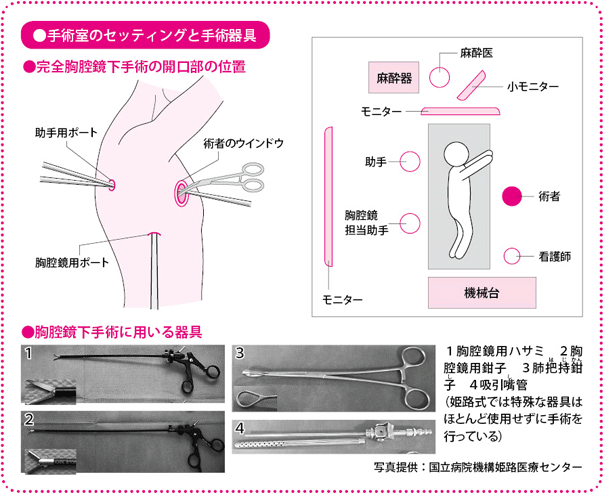
一般的に行われている完全胸腔鏡下手術では、3カ所の開口部のうちの1つから挿入した胸腔鏡を助手が操作し、術者が切除などを行いやすいようにカメラを移動させます。術者は残りの2つの開口部から1本ずつ、計2本の手術器具を入れて、両手で操作します。あるいは、もう1つ開口部を追加し、助手が肺をよけるなどアシストすることもありますが、ほとんどの手術操作を術者が一人で行うため、ソロサージェリーと呼ばれます。
これに対して、姫路式の最大の特徴は、開口部の数は3カ所と同じですが、胸腔鏡担当助手(スコピスト)はカメラでよい視野をとらえることに専念し、術者と助手は、おのおの1つの開口部から2本の手術器具を挿入するところです。助手が積極的に手術操作に参加し、常に胸腔内で4本の手術器具が働き、スコピストを含めた3人のチームプレーで、手術を進めていきます。手を胸腔内に入れ、触覚をもった複数の器具のように手指を使える開胸手術と、同レベルの手術をめざすための工夫です。
開口部はポート(助手の器具の挿入口)とウインドウ(術者の手術口)と呼ばれ、1~1.5cmのポートを2つと、約3cmのウインドウを1つあけます。
普通、胸腔鏡下手術では、切除すべき肺葉によって開口部の位置を変えることが多いのですが、姫路式では右肺、左肺、また、どの肺葉の切除であっても常に同じ場所に設置します。一定の位置から見る映像で、胸のなかの臓器や血管などの位置関係、開口部から操作場所にどのように手術器具をもっていけるかをしっかり把握しており、さまざまな位置のがんへの対応を繰り返しシミュレーションして、イメージトレーニングを行うのです。このため、実際の手術時にモニターに映し出される映像は、術者にとってほとんど想定されたものであり、その後の処置もスムーズに進みます。
治療の進め方は?
3カ所の開口部を設け、1カ所から胸腔鏡、2カ所から2本ずつの手術器具を入れ、モニター画像を見ながら、血管や気管支を処理。手術時間は1時間半から、2時間です。
助手が手術空間を広げ術者が切除を行う
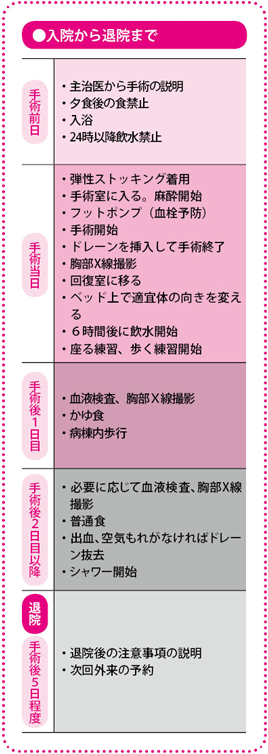
当施設の手術は、以下のように進められます。
全身麻酔をかけたあと、患者さんには、両手を前に伸ばした状態で横向きになってもらいます。2ポート・1ウインドウを作り、ウインドウには開口部を保護し、円形に開くための保護具をつけて十分な手術口を確保し、術者はここから2本の手術器具を差し入れます。下方のポートから先端にビデオカメラのついた胸腔鏡を、もう1つのポートからは、助手が2本の器具を入れます。
2本の器具は、ポートで交差させて使うのが原則です。ポートの縁を支点に「テコ」のように用い、長い内視鏡用手術器具を安定させ、むだな力を省くことができます。ただし、術者のウインドウはやや大きいので、2本の手術器具を平行に使うこともできます。
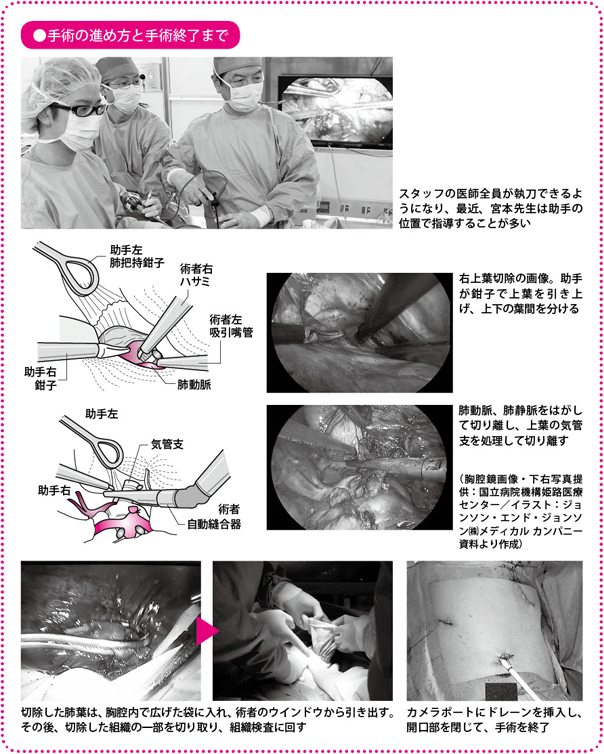
カメラが目標とする手術部位をとらえてモニターに映し出し、助手が手術器具で、術者が器具を使いやすい方向に手術空間を広げ、術者が血管や気管支を処理して肺葉やリンパ節を切除します。3人の外科医が共同で手術を進めるわけです。
モニター映像を見ながら、血管や気管支を処置する
肺につながる血管(肺動脈、肺静脈)や気管支を剥離(はくり)し(はがし)て切り離し、がんがある肺葉やその周辺のリンパ節を切除して、体外に取り出す――こうした大きな流れはどの手術でも変わりません。
最近では、開胸手術においても血管や気管支、また葉間(ようかん)(各肺葉は完全に分かれていないことが多いため切り離す必要がある)に自動縫合器を使用することが多くなっています。当施設では、経費がかかることもあり、原則として肺動脈は従来どおり、縛って切断しています。ただし、肺静脈は弾力があり、縛った糸が抜け落ちやすく、余分な縫合で時間がかかるため、こちらは自動縫合器で対応しています。気管支にも自動縫合器を用います。
肺葉が完全に切り離されたら、特殊な袋を胸腔内で開き、切除した肺を収納してウインドウから胸腔外に引き出します。小さな開口部から取り出すので、このとき袋には強い力が加わります。万一袋が破れると、がん細胞を胸腔内にまき散らしてしまうことになるため、袋はきわめて丈夫な材質でできています。
切除した肺を取り出したら、リンパ節郭清に移ります。郭清終了後、止血を入念に行います。術後、血液やリンパ液、余分な空気を排出して、残った肺をふくらませるために、カメラポートから細い管(胸腔ドレーン)を挿入し、開口部の傷を閉じて手術を終了します。
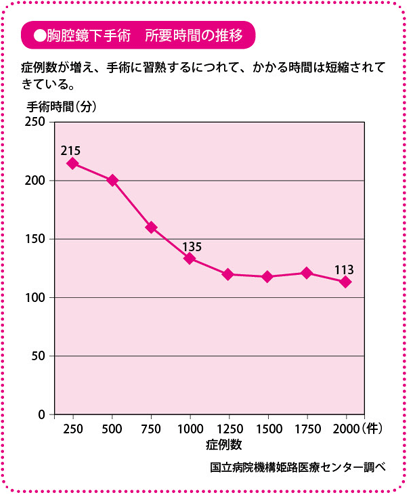
標準的な完全胸腔鏡下肺葉切除術の手術時間は、1時間半から2時間です。術者の熟練により手術時間は短くなる傾向にありますが、 当施設では常に、より困難な症例に取り組んでいるため、平均手術時間が単純に短くなっているわけではありません。
通常、出血はわずかであり、せいぜい100mL程度なので輸血の必要はまずありません。

血管を傷つけた場合は残った肺で圧迫止血する
従来、完全胸腔鏡下手術でもっとも問題とされてきたのが、肺動脈など大血管を傷つけたときの大出血にどう対処するのかということです。開胸していればすぐに圧迫して止血を図り、血管を修復する処置が可能でも、胸腔鏡下手術の小さな開口部からでは迅速な対応が難しいとみられていました。十分な大きさに開胸して止血操作を始めるまでに、致死的な出血量に達してしまう危険性が指摘されていました。
これに対しては、残った肺を畳むようにして、損傷した血管を押さえ、緊急に止血する方式を工夫しました。こうすれば、多少圧迫位置がずれても出血することがないので、あわてずに、胸腔内で処理するか、改めて開胸して処理するかを検討することができます。このような出血などで、胸腔鏡下手術の途中から開胸手術に変更した「開胸コンバート」の症例は、当施設では胸腔鏡下手術全体で3.3%、最近では2%以下になっています。
当施設で胸腔鏡下手術を受けた患者さんの術後の入院日数は約5日間です。術後は痛みの管理はほとんど必要ありません。
治療後の経過は?
胸腔鏡下手術の安全性は高く、特有の合併症はありません。早期のがんの場合、退院後はとくに治療はありませんが、外来で定期的に検査を受けることになります。
胸腔鏡下手術2000例で、術後30日以内死亡は3例のみ

胸腔鏡下手術に特有の合併症はありません。開胸手術と同様に、肺炎、肺瘻(ろう)(肺からの空気もれ)、膿胸(のうきょう)(胸腔内に膿(うみ)がたまる)などの合併症がおこる危険性があります。
残した肺の空気もれに対しては、術中に薬剤で閉鎖する方法もありますが確実ではなく、血液由来の製剤でもあるため、当施設では、できるだけ自然治癒にまかせています。もちろん、空気もれをおこさない、精度の高い手術がもっとも大切です。開胸手術に比べ、胸腔鏡下手術は痛みが軽いため、痰(たん)の排出や、体を動かすことなどが、術後すぐでも比較的楽にでき、とくに肺炎などの合併症予防に役立っています。
当施設では2000年から胸腔鏡下手術を本格的にスタートさせ、2011年までに約2000例を手がけていますが、手術死亡(原因にかかわらず術後30日以内の死亡)は3例で、0.15%。術後合併症の頻度が低いので、総合的な安全性でも、開胸手術に劣ることはありません。
早期のがんであれば、退院後はとくに継続した治療はなく、退院後2週間をめどに1回目の診察を行います。そのとき、手術で切除した病巣の最終的な病理検査の結果を説明します。その結果をもとに、病期に応じて抗がん薬による化学療法や放射線療法を行ったりします。追加の治療を行わない場合でも、呼吸器内科などの外来で、定期的に再発チェックの検査を5年間を目安に続けていきます。
胸腔鏡下手術の費用は87万円、当施設では術後5日間の入院で、トータルの費用は140万円前後となっています(2012年2月現在)。もちろん、すべて健康保険が適用されます。


