乳がんの「術前薬物療法」治療の進め方は?治療後の経過は?

- 増田慎三(ますだ・のりかず)先生
- 国立病院機構大阪医療センター外科医長・乳腺外科科長
1969年大阪生まれ。1993年、大阪大学医学部卒。2001年、同大学院卒、医学博士。大阪逓信病院(現:NTT西日本大阪病院)、市立堺病院を経て、03年国立病院大阪医療センター(現、国立病院機構大阪医療センター)に就任、13年4月、同外科医長・乳腺外科科長に。「乳がんから女性を救う診療と研究」を目標に、診断、手術、薬物療法に総合的に取り組む。エビデンスに基づいた標準治療はもちろんのこと、さらに治療成績やQOL向上を目指し、臨床試験に積極的に取り組む。新規薬剤の開発治験の経験も豊富である。
本記事は、株式会社法研が2011年11月25日に発行した「名医が語る最新・最良の治療 乳がん」より許諾を得て転載しています。
乳がんの治療に関する最新情報は、「乳がんを知る」をご参照ください。
手術前に、薬でがんの縮小効果を狙う
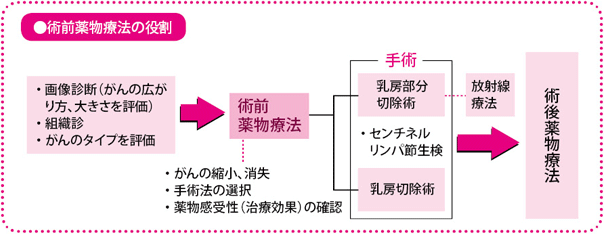
術前薬物療法とは、これまで手術のあとに行っていた抗がん薬や分子標的薬、ホルモン療法薬などの薬を、手術の前に用いる治療法です。
個別化治療を進める術前薬物療法の役割
乳がんは、乳腺(にゅうせん)という体の一部の病気というより、比較的早い段階から全身の病気であると考えられるようになり、治療の考え方は、局所療法から全身療法へと大きく変わってきました。とくに、ここ数年、さまざまな有効な薬の開発に伴い、薬物療法の重要性が増してきています。正常ながん細胞への影響が大きい従来の抗がん薬から、できるだけがん細胞に狙いを定めてやっつけようとする新しい薬の開発が進んだり、患者さんごとにがん細胞の生物学的な特性を調べて、それに合った薬を選び、不要な副作用に苦しむことのない治療計画を立てたり、いわゆる個別化治療の方向に向かっています。そこで、改めて見直されているのが、術前薬物療法の役割です。手術のあとに行っていた薬物療法を、手術の前に行う治療法で、従来の抗がん薬を組み合わせる方法が中心ですが、分子標的薬も用いられるようになり、ホルモン療法薬についても臨床研究が進んでいます。
大規模な臨床研究により「術後」以上の効果も今後期待
「乳がんがあったら、まず手術で取り除く」という局所への治療が主流だったころ、薬物療法は手術を補助するものでした。従来行われていた「術前薬物療法」もあくまで、手術をやりやすくするためという考え方で、炎症性乳がんや、進行したがん(病期がTステージIIIa/IIIb)の患者さんを対象としていました。たとえば、しこりが大きくてそのままでは手術が難しいときに、まずは薬でしこりを小さくし、そのうえで手術を行う。薬を使う目的はがんを小さくすることです。
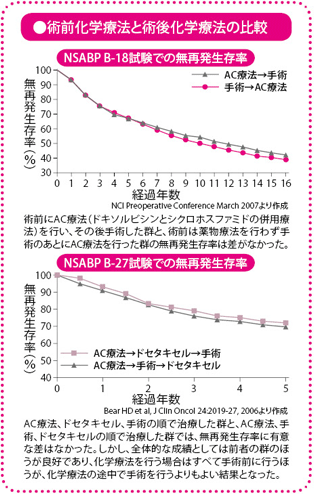
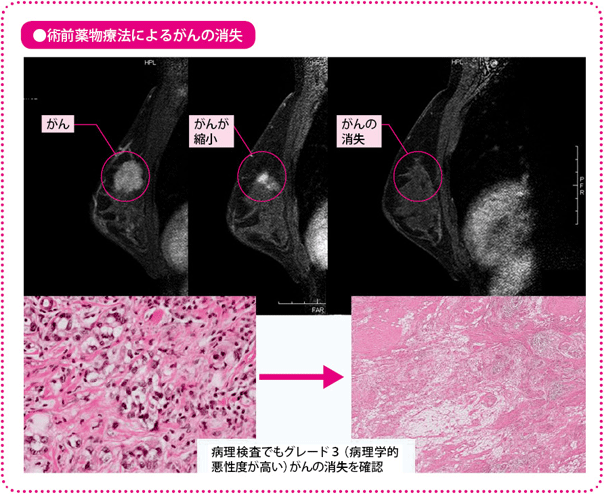
その後、乳房温存の可能性を期待して、早期の乳がんの患者さんに対しても行われるようになりました。早期に術前薬物療法を行うことについては、手術のタイミングが遅れると、予後(生存率や再発率)が悪くなるのではないかとの懸念がありましたが、いくつかの研究の結果、術前薬物療法と術後薬物療法では、生存期間や再発がおこるまでの期間に差がないことが証明されています。そのうえ、乳房温存療法(乳房部分切除術+放射線療法)を行える可能性を高めること、全身にあるかもしれない目に見えない小さな転移(微小転移)に対して早期に治療ができること、約80%の確率でがんが縮小し、約20%の確率でがんが完全に消えることなど、いろいろな臨床研究の結果により、術前薬物療法の効果が示されています。
こうして、早期の乳がんの患者さんにも積極的に術前薬物療法が行われるようになってきました。
薬の効果を見極める目的個別化治療の実現に
術前薬物療法について、数々の効果が報告される一方、同じ抗がん薬でもよく効く患者さんとあまり効かない患者さんがいることも明らかになってきました。
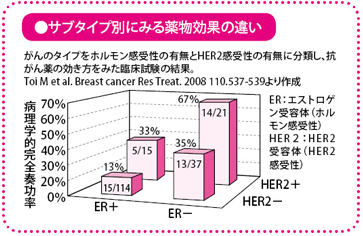
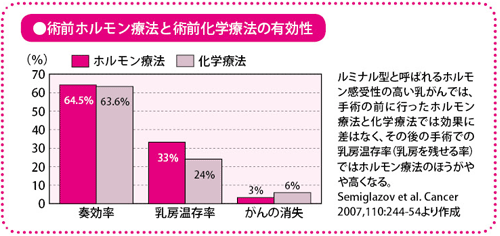
2002年から04年にかけて行われた臨床試験(JBCRG| 01)では、ホルモンの感受性とHER2(ヒト上皮(じょうひ)増殖因子受容体2型)の発現率から、患者さんのがんのタイプを四つに分けて、術前薬物療法の効果を比較しています。その結果、ホルモン感受性が陰性で、かつHER2陽性の人は抗がん薬がよく効いて、がんが消える患者さんが6~7割に達していました。一方、ホルモン感受性が陽性で、かつHER2が陰性の人では、がんの大きさを小さくできる効果は約7割の患者さんに認められましたが、がんが完全に消えた患者さんは約1割であり、抗がん薬の効果に大きな差があることが示されました。
このように患者さんごとに薬の効果の比較ができるのも、術前薬物療法のメリットといえます。つまり、手術でがんを取り除いてしまってから薬を使う場合、その薬が本当に効いているかどうかを、その時点で確かめることはできません。長い期間、患者さんたちの経過を追って、再発率や生存率を調査しながら、初めてその効果を推測できます。
その点、手術前に薬を使えば、がんが目に見える状態でありますから、大きさの変化を観察することができます。実際に小さくなれば、薬の効果は明らかです。
「患者さんに対して薬の効果を判定できる」、この点が、術前薬物療法の大きな利点であり、患者さんの治療の計画を立てるうえで重要視され始めた理由です。つまり、一人ひとりに合った治療を効率よく進めるための目安として、術前薬物療法が注目されているのです。
抗がん薬だけでなく、ホルモン療法薬についても同じ考え方で、現在いくつかの臨床試験が進められています。先ほど述べたように、患者さんのがんのタイプによっては、抗がん薬の効果が少ないこともあります。とくに、ホルモン感受性が高い患者さんに対して、抗がん薬が必要かどうかは非常に悩ましい場合があります。あるいは、ホルモン療法の治療期間は5~10年と長期にわたりますので、実際に効果があるかどうかを見極めたうえで、治療を行うのが望ましいと考えられます。
そこで、術前にホルモン療法を行えば、しこりの大きさの変化で効果を見極めることができます。効果の度合いによって、ほかの薬に替えることも可能です。より有効なホルモン療法薬の選択、さらには、抗がん薬を上乗せして使うかどうかの選択などについても、判断できるようになるのではないかと期待されています。私も、さまざまな臨床試験に参加していますが、今後の展開に十分な手ごたえを感じています。
術前薬物療法で用いられる薬は、基本的に術後薬物療法と同じ種類を同じ使い方で用います。現在、化学療法で一般に行われるのは、主にアンスラサイクリン系+タキサン系の抗がん薬を順次投与する方法です。また、2011年からは分子標的薬のトラスツズマブ(商品名ハーセプチン)も、手術前の保険適応も拡大したことから、それを用いた治療法が始まっています。
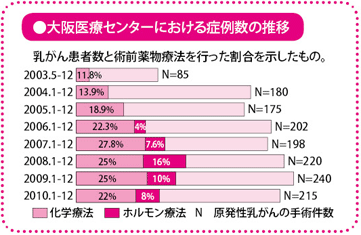
当院では、初診時に、画像結果から浸潤がんで、しこりの大きさが2cm以上、そして病理検査の結果、手術を先に行っても術後に、化学療法が必要だと判断されるタイプの患者さんに対して、術前化学療法を提案しています。また、ホルモン陽性乳がん(とくに閉経後)では、術前ホルモン療法の概念を検証する臨床試験がわが国でも進行中ですので、それらへの積極的な参加をお勧めしています。2003年以降の大阪医療センターでの症例数と、実際に術前薬物療法を行った患者さんの割合を図に示しますが、最近徐々にその割合は増え、おおよそ3~4割の患者さんが術前薬物療法を受けています。
具体的には、トリプルネガティブタイプの患者さんには、FEC療法とタキサン系薬剤(ドセタキセル/商品名タキソテールや、パクリタキセル/商品名タキソール)を順次に行い、HER2陽性の患者さんにはタキサン系にトラスツズマブの併用を用います。
治療の進め方は?
がんのタイプによって、用いる薬の種類を決めます。術後に用いる場合と同様の投与スケジュールに基づいて治療を進め、定期的に効果を判定し効率のよい治療計画を検討します。
定期的な画像検査で効果を判定
乳がん治療全体を効率よく進めるために、術前薬物療法を行うには、患者さんのがんの状態をしっかり把握しておくことが非常に大切です。造影MRIや造影CTなどによる画像診断で、治療前後のがんの広がり方やしこりの大きさをしっかりと確認する、針生検によってがんのタイプを正確に評価(病理診断)しておくことが欠かせません。
事前の検査の結果、患者さんに合う薬が決まったら、薬ごとの投与スケジュール(レジメン)に沿って、治療を進めていきます。
たとえば、AC療法なら1日目にドキソルビシン(商品名アドリアシン)とシクロホスファミドを点滴で投与し、その翌日から20日間休薬します。これが1サイクルで、これを4サイクル繰り返します。
FEC療法+ドセタキセルでは、1日目にフルオロウラシル(商品名5‐FU)とエピルビシン(商品名ファルモルビシン)、シクロホスファミドを点滴で投与して、20日間休薬。これを1サイクルとして4サイクル続けたあと、ドセタキセルを始めます。ドセタキセルは1日目に点滴で投与して、翌日から20日間休薬。これを1サイクルとして、4サイクル続けます。
HER2陽性の場合のレジメンは、下記の表を参照してください。
当院では、これらの薬物療法は基本外来治療で行います。ただし、患者さんの希望がある場合、あるいは高齢で副作用が強く出てしまいそうな場合には、初回には入院して状態を注意深く見ることもあります。
治療が始まってからは、定期的な効果の判定が重要です。それには超音波検査が簡便です。2サイクルごとに超音波検査を実施できるように、外来診察室に超音波機器を常備しています。触診に加えて、超音波検査をして、しこりの大きさを測ります。がんの小さくなる度合いやスピードを確認し、そこから、治療が終わる時点で、しこりがどれくらいまで小さくなるかを予測したり、あまり小さくならない場合には別の薬に替えるかどうかを検討したりします。薬の変更時や手術前にはMRIやCTで客観的に有用な検査法を用いるようにしています。患者さん自らが自分のしこりを触れることで、治療とともに小さくなっていく、もしくは軟らかくなりしこりが触れなくなることが実感できるので、さらに治療意欲を維持することが可能と思います。副作用対策も同時に進めていきます。
術前薬物療法を終えたら、約2週目から少なくとも2カ月以内には手術をします。治療終了後のしこりの状態を丁寧に観察して、乳房温存療法ができるかどうか、センチネルリンパ節生検を用いて、縮小・機能温存手術が可能かどうか、相談します。また化学療法によってダメージを受けた体の回復も必要です。
手術前に行う造影MRIやCT検査は、術前薬物療法開始前の画像との比較が重要なので、治療を始める前と同じ条件(体位や撮影の条件など)で行うかがポイントとなります。
画像上ではしこりが消えても、手術は行います。肉眼で確認できないだけで、微小ながんが残っている可能性もあるからです。触診でもわかりにくい、見えないところを切除することになるため、治療前のがんの位置や広がり、大きさ、治療中の変化を正確に把握しておくことが不可欠です。そのため、最初のがんの状況と、できれば、治療経過中のがんの変化を診てもらった先生にも一緒に、手術に立ち会ってもらう、もしくはその大事な期間をそれぞれの専門医がチームで患者さんを担当できるような診療システムを実践することが望ましいのではないでしょうか。

治療後の経過は?
術前薬物療法でがんが消えるほうが、手術後の経過が良好です。また、術前では、患者さん自身が縮小効果を確認できるため、薬物療法の完遂率が術後より高まります。
目に見える効果が患者さんの頑張る気持ちを後押しする
術前薬物療法の効果を評価する重要な目安は、しこりの大きさの変化です。治療開始前の診断では、乳房温存療法が無理と判断されていても、薬がよく効いて小さくなれば、温存の可能性が出てきます。そこまで小さくならなかったとしても、手術の切除範囲を減らし、手術自体が難しいと思われていた患者さんでも、手術ができる可能性が出てくるなど、選択肢が広がります。
さらに、術前薬物療法で注目されるのは、病理学的にがんが消失するという効果です。この場合、予後が改善されることがわかっているので、この効果を高めるための薬の組み合わせが、いろいろな臨床試験によって試されているところです。逆にがんが残っていた場合には、追加の治療が必要かどうか、必要ならどのような治療がいいのか、それらを検証する臨床試験も進んでいます。
早期から全身療法を始めることの意味も非常に大きいと思われます。現在では、乳がんの患者さんが大変増えているので、手術待ちの期間が長くなり、早くて1~2カ月後に手術予定、さらに病理結果を待って治療方針の決定となり、初診から3~4カ月後に全身治療開始となります。
それに比べ、術前薬物療法であれば、検査結果が出た時点で、治療を開始することができます。しかも、薬物療法は全身療法ですので、全身に転移しているかもしれないがんの芽(微小転移)を早期に叩くことが可能になります。乳腺に発生したがんが小さくなったり、消えたりするのと同時に、全身の微小転移への効果も上がっていると推測されます。
ただし、ここで、気をつけなければならないのは、手術を待つ間に何もしないのは不安だから、薬でも使ってみるか、という安易な考えによる薬の使用です。それは、術前薬物療法とはいえません。術前薬物療法とは、術後に薬物療法が必要となる患者さんなど、患者さんの条件をきちんと選別し、明確な治療方針に基づき、決められたスケジュールに沿って、正しく実施されるべきものです。その点はしっかりと強調しておきたいと思います。
術前薬物療法は、患者さんの意識にも非常によい影響を与えます。何といっても「がんの縮小効果」を自分自身が感じられるということは、大きな励みになるようです。術後薬物療法だと、患者さんにとっては見えない敵と闘うことになるので、医師や看護師、薬剤師など治療にかかわるいろいろな職種のスタッフがいくらその重要性を説明しても、1割ぐらいの患者さんが治療を断念してしまいます。
しかし、術前薬物療法であれば、効果を実感できるので、副作用のつらさも乗りこえ、手術という目標に向かってやり抜こうという気持ちも働きます。当院では、術前薬物療法の場合、ほとんど100%近い患者さんが予定されたコースを完遂されます。
手術後に用いる薬について手術前に前倒しを検討
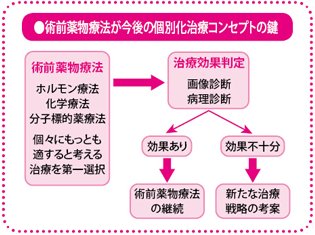
術前薬物療法については、標準的な治療に加えて、さらに治療成績をよくする工夫として、新たな薬剤を併用したり、逆に過剰な投与を回避したりと、個々の患者さんに合った治療法を見出す手段として、その概念が応用されます。たとえばホルモン陽性乳がんでは、ホルモン療法は基本ですが、どのような場合に化学療法を追加したらいいのか、その判断は非常に難しく、専門医の間でも意見が割れるところです。そのときに、まずは、ホルモン療法を実施してみて、その効果が不十分な場合に、化学療法を追加してみて、実際に効果が出るかどうかを確認する。効果がありそうなら、必要な回数の化学療法を継続して実施し、一方、化学療法でも効果が出なさそうなら、また次の方法を考察するというような考え方は、スムーズに理解されやすいと思います。
しかし、「薬物療法の効果判定」、実はそのことが非常に難しいのです。どのようなマーカーで判断するか、あるいは画像診断でも、施設によって、検査方法が異なることもあります。さらに小さくなったがんをいかに取り残しなく手術で切除するか、それも治療による変化がおこっているために、普通に手術を先に行う場合に比べると難しい技術を要します。そのため、単に「お薬を手術前に使ってみましょう」というのは、よくありません。
いま、まさに、エキスパートな専門医の知恵が集結された治療体系、それが、「臨床試験」です。術前治療には、いろいろな方法、いろいろな目的があることがわかっていただけたと思います。それらのすべてを同時に改善することは至難の業です。一つひとつの臨床試験に、いま、何が重要か、どんな点の改善を目指すかという目的があり、その克服のために考案された治療法が実践されるのです。臨床試験の実施には、多くの専門家のチェックを受けることが義務づけられていますので、ある医者独り、あるいは一つの施設で考え出された治療よりも安心して受けていただけるのではないでしょうか。
私も積極的にこうした臨床試験に参加すると同時に、その企画にも参画しています。患者さんには、試験の背景や目的、期待される効果、治療に伴う副作用などをきちんと説明したうえで治療の提案を行っています。こうした臨床試験が進むことが、あなただけでなく将来の乳がん治療の発展につながります。
術前薬物療法は、乳がん治療の大きな流れである個別化治療を推し進めるために、非常に有効な治療法であり、患者さんと私たちでともに実現していく治療法であると、深く感じています。

