局所再発した大腸がんの治療選択 手術ができる場合、できない場合の基準と考え方

2017.11 取材・文:町口充
大腸がんを手術で取り除いても、元もとがんがあった個所か、その近くで再びがんが発生することがあります。これを「局所再発」といいます。局所再発の治療は、手術で取り切れると判断されれば再び手術をして治癒をめざし、手術による切除が難しい場合は化学療法や放射線治療が行われます。局所再発で手術ができる場合と手術ができない場合の違いはどこにあるか、治療法はどのように選択されるのかに関して解説します。
結腸がんの局所再発は1%以下だが、直腸がんは約10%
大腸がんは、発生した部位によって、直腸がんと結腸がんに分けられますが、手術で切除しても、結腸がんより直腸がんのほうが局所再発のリスクが高いことがわかっています。結腸がんの局所再発率は1%かそれ以下なのに対して、直腸がんでは約10%に局所再発が起こります。
なぜ直腸がんのほうが局所再発のリスクが高いのでしょうか?
たとえば、がんが大腸内の表面にある粘膜にとどまっている場合、手術で完全にがんを切除すれば、少なくともその部分や周辺、つまり局所での再発はないはずですが、決してゼロではありません。
結腸は直腸の何倍もの長さがあり、また腸間膜に吊されて小腸を囲むように比較的広い空間に位置しているため、手術時の視野が広いという利点があります。このため、がん病巣だけでなく付属リンパ節も含めてかなり広めに切除することが可能であり、がんの取り残しが少なくなります。
一方、直腸は骨盤という閉鎖された領域にあり、膀胱や前立腺、子宮や膣などの泌尿器、生殖器に囲まれています。さらに直腸と隣接して排尿や排便、性機能に深くかかわる自律神経や排便に重要な役目を果たす肛門括約筋などがあります。したがって直腸がんの手術は結腸がんのようにおなかの表面に近い場所の手術ではなく、骨盤という狭い空間の奥深く、たとえて言うと井戸の底にあるものを重要な臓器や神経、血管などをかいくぐって取り去るような手術になり、結腸がんに比べて難易度が高くなります。
また、直腸は短いうえに肛門のすぐ上にあるので切除範囲も限定的にならざるを得ません。排便機能を維持するためには肛門の周囲をなるべく残す必要があり、現在では直腸がんの手術の80%以上が肛門機能温存手術になっています。この手術では肛門括約筋を残してがんを一定の範囲で切り取りながらリンパ節も一緒に取ります、しかし、肛門からがんの距離が3cm~4cmしかないという場合、ギリギリの距離で切り取ることになります。その結果、目に見えないがんの取り残しが生じ、それが再び腫瘍化して局所再発する可能性があります。このため、局所再発率は肛門に近い下部直腸(肛門からおよそ10cm以内)で高くなる傾向にあります。
下部直腸がんに多い骨盤側壁のリンパ節への転移
直腸がんの場合、局所再発には2つのタイプがあるのも特徴です。1つは吻合部再発といい、これは最初の手術でがんのある腸管を取り除いて腸管と腸管をつないだところに、目に見えないがん細胞が残っていて再発するケースです。もう1つが骨盤内再発で、解剖学的な位置関係から直腸だけでなく骨盤内の膀胱や前立腺、子宮、膣、さらには仙骨や尾骨にまで浸潤・転移しているものも局所再発に含まれています。
特に下部直腸のがんは、骨盤の側壁にあるリンパ節(側方リンパ節)に再発が起こりやすい特徴があります。具体的には、大腸の壁の中にがんがどの程度深く入り込んでいるかを示す深達度が、T3(大腸の壁の筋肉の外側まで出てきている)、T4(大腸の壁の外側の表面を破ったり周囲の臓器に食い込んだりしている)の下部直腸がんの場合、側方リンパ節への転移陽性率は20%程度といわれています。
日本では局所再発を予防するため、直腸がんの手術では、がんの切除と同時に自律神経を損傷することなく側方のリンパ節を郭清(切除)する自律神経温存側方リンパ節郭清が標準治療として行われています。
局所再発は術後1~1年半後に多い
手術でがんが明らかに取りきれなかった場合は再発がすぐに起こりますが、肉眼では完全にがんが取り除けたと判断された場合、再発までの期間はおおよそ半年から3年ぐらいと幅があり、なかには数年たってから再発が見つかることもあります。平均すると1年~1年半ぐらいで再発することが多いようです。
結腸がんを含めても、大腸がんの再発や転移は80%以上が手術してから3年以内に、また、約96.5%が5年以内に見つかっています。このため、ステージやがんができた部位によっても異なりますが、3か月~半年に1回の検査が重要になってきます。定期的な検査によって、再発しても早く発見できれば手術で取りきれる可能性が高まるとともに、手術で取りきれないと判断されても治療の選択肢は多くなります。
局所再発の場合、自覚症状によって再発が見つかることもあります。直腸での再発が進行すると、血便や肛門周辺の痛みといった症状があらわれます。血便は、手術のときに腸と腸をつなぎ合わせた吻合部に再発したがんが出血することによって起こります。また、がん病巣が大きくなって坐骨神経を圧迫すると坐骨神経痛を生じ、お尻(臀部)や下肢に痛みを覚えるようになります。仙骨にがんが広がればお尻の痛みはさらに強くなります。
がんは進行すると症状が現れるため、症状を自覚する前に再発を見つけることが大事であり、定期的な検査が欠かせません。
再発が仙骨にまで及ぶと手術不能の場合もある
局所再発した場合、切除が可能であるなら外科手術を行います。再発したがんを完全に切除できれば、治癒の可能性が高くなりますが、手術で取りきれるかどうかの判断は再発した場所によって異なります。
再切除が最も行いやすいのは、吻合部再発です。これに対して、判断が難しいのが骨盤内再発です。骨盤内には、腸の前側には膀胱や前立腺、子宮などがあり、後ろ側には仙骨、尾骨があります。前側での再発でがんがその周辺にとどまっているならば、膀胱や前立腺、子宮、膣といった臓器を一緒に切除することで十分に取りきることが可能です。仮にがんが膀胱や前立腺、子宮、膣にまで浸潤していたとしても、合併切除といって、それらの臓器を一緒に切除すれば治ることがあります。
ただし、尿路を切除すると尿を排出できなくなるので、人工膀胱(回腸導管等)を造って再建する必要があります。
また、再発したがんが肛門の近くにまで広がっているときは、最初の手術で肛門を温存した場合でも、再発時の手術では直腸と一緒に肛門も切除する直腸切断手術を行い、人工肛門(ストーマ)を新たにつくることになります。
問題は仙骨や尾骨がある後ろ側の再発です。仙骨は骨盤の一部であり、5つの骨で構成されています(図)。仙骨までがんが広がっている場合、病変が第3仙骨より下にある場合は、病変のある仙骨を他の臓器と一緒に切除する方法があります。
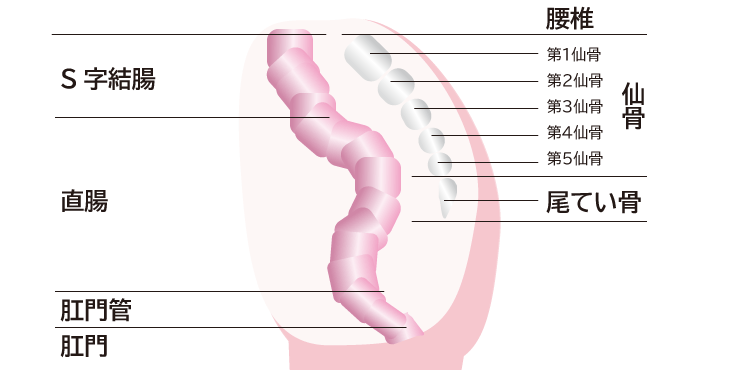
しかし、再発病変が第2仙骨より上に広がっていると手術の適応外となるのが一般的です。なぜかというと、第2仙骨より上の骨を切除すると歩行あるいは排尿に関係する神経が大きなダメージを受けてしまうからです。
がんが骨盤全体に広がっている場合は、骨盤内の臓器をすべて摘出する方法がありますが、切除する範囲は大きく、排便、排尿、生殖にかかわる機能を失うことも少なくありません。日常生活にかかわる機能が著しく損なわれると考えられる場合は、切除不能となることがあります。
放射線・化学療法の目的は? 最近注目されている重粒子線治療
手術ができないケースや、手術ですべてのがんが取りきれない恐れのあるケースでは、放射線治療か化学療法、あるいは両方の併用療法が選択されます。
ただし、最初の治療ですでに放射線治療を受けている場合は、再発治療では放射線を照射しにくくなります。放射線はがんに対して照射しますが、周辺の正常組織にも放射線があたり、ダメージを与えることがあります。このため、受けた放射線量にもよりますが、局所再発によって同じ場所に再度放射線をあてるのは難しい場合があります。
現在、直腸がんの局所再発に効果があるとして最近注目されている治療法に重粒子線治療があります。放射線治療に用いられる放射線には、X線、電磁波などの光子線と重粒子線、陽子線などの粒子線とがあります。通常の放射線治療ではX線が用いられますが、重粒子線治療では、病変部にピンポイントで高用量を照射できるメリットがあります。直腸がんの術後骨盤内再発に対する治療成績では、5年局所制御率が92%という報告があり、通常のX線による放射線治療の局所制御率が30%以下とされるのと比べると、驚異的な数字といえます。
ただし、保険適用ではない先進医療という扱いになるため治療の自己負担額が300万円ほどであり、重粒子線治療を受けられる施設も限られているのが現状です。
化学療法は、がんが大きくなるのをできるだけ遅らせることを目的として行います。フルオロウラシル(製品名:5‐FU)にホリナートカルシウム(製品名:ロイコボリン)、オキサリプラチン(製品名:エルプラット)、もしくはイリノテカン(製品名:カンプト/トポテシン)の3剤に加え、血管新生阻害薬であるベバシズマブ(製品名:アバスチン)を併用することが多くなっています。また、がん細胞の遺伝子タイプがEGFR陽性であれば、抗EGFR抗体薬のセツキシマブ(製品名:アービタックス)、パニツムマブ(製品名:ベクティビックス)などの分子標的薬の併用が多くなっています。
直腸がんの局所再発は、痛みやしびれ、出血などの自覚症状を伴うことも多く、大腸がんのなかではつらい再発といえます。また、手術の難易度が高く排泄などの重要な機能の温存も含め、手術可能かどうかの判断は医師によって異なる場合もあり、治療の選択に迷うこともあるでしょう。自分にとっての最適な治療を選ぶために、疑問点があるならばセカンドオピニオンを積極的に活用するのもひとつの方法といえます。
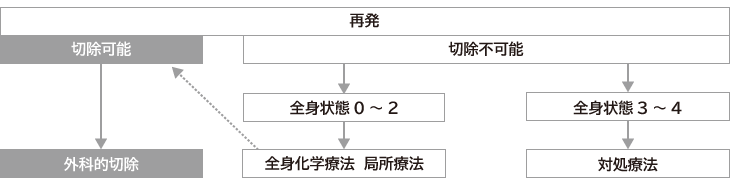
出典:大腸癌ガイドライン2016年版より改変
プロフィール
高橋慶一(たかはしけいいち)
東京都立駒込病院外科(現がん・感染症センター都立駒込病院外科)入局
2007年より現職

