大腸がんの「大腸内視鏡検査」検査の目的は?検査の手順は?

- 田中信治(たなか・しんじ)先生
- 広島大学病院 内視鏡診療科教授
1958年島根県生まれ。84年、広島大学医学部卒業後、同大医学部附属病院内科に研修医として入局。86年より北九州総合病院内科、広島赤十字・原爆病院内科、国立がんセンター病院(現・中央病院)内視鏡部研修医などを経て帰局。97年、ブラジル・リオグランデ州立大学消化器科客員教授。98年、広島大学医学部附属病院光学医療診療部助教授。2000年に同光学医療診療部部長、07年現職に至る。主な資格に、日本消化器内視鏡学会、日本消化器病学会、日本大腸肛門病学会、日本内科学会指導医、日本消化器がん検診学会認定医ほか。
本記事は、株式会社法研が2012年6月26日に発行した「名医が語る最新・最良の治療 大腸がん」より許諾を得て転載しています。
大腸がんの治療に関する最新情報は、「大腸がんを知る」をご参照ください。
大腸内視鏡を用いた検査・診断法
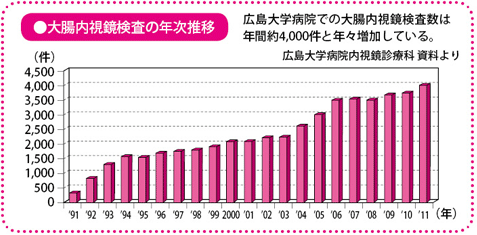
正しい治療法の選択において欠かせない大腸内視鏡検査。内視鏡と診療技術の進歩により、診断の精度は劇的に向上している。
5mm以下の微小病変までカメラが映し出す
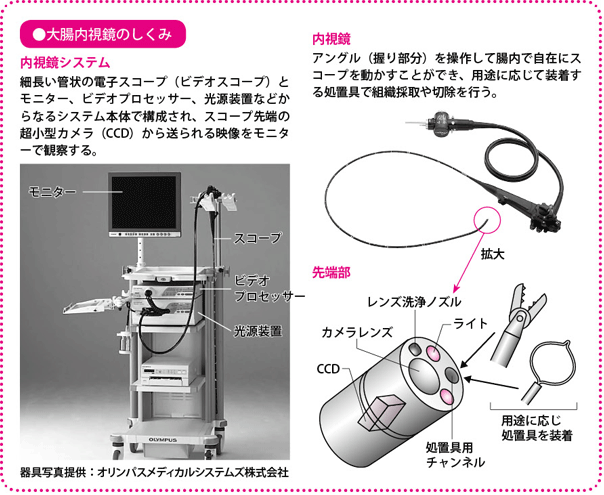
内視鏡は、直径1cmほどの細くてよく曲がる管状の先端に小型カメラやライトがついたスコープと、カメラから送られた映像をモニターに映し記録するビデオ装置などが組み込まれた内視鏡システム本体部分からなります。
口や肛門(こうもん)などから挿入して、体の内部を直接のぞくことができるため、大腸がんをはじめとする消化管のがん(食道がんや胃がん)のほか、さまざまな病気の診察や治療に用いられています。特に今の内視鏡は、画面が非常に鮮明に映るハイビジョンシステムを採用しているため、体の内部のようすが手に取るようにわかります。ほかの検査装置による画像診断では見落としがちな、5mm以下の微小な病変やヒダの裏の小さな病変まで発見することができ、これまでの診断のありかたを大きく変えました。
大腸内視鏡の診断精度を上げた最新観察法
病変をみつけるだけでなく、内視鏡の先端部からは専用の器具を自由に出し入れできるため、作業に応じて、鉗子(かんし)(物をつかんだり引っ張ったりするために使う器具)やスネア(病変を切除する輪状の器具)などを取りつけて、病変組織の一部、あるいは全体を採取・切除することができます。
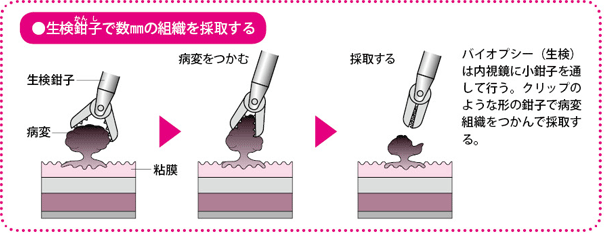
ポリープなどの病変がみつかった場合、内視鏡から生検用の鉗子を通して、2~3mmの組織を採取することをバイオプシー(生検)といいます。取った組織は病理検査に回します。
さらに、後述するように病変を色素で染色したり(染色観察)、拡大したり(拡大観察)、特殊な光を当てたり(画像強調観察)することで病変の形状、壁深達度などを判別する観察法も専門の医療機関によって行われています。これらの技術により、生検をしなくても早期がんの診断ができるようになったため、早く確実に患者さんを治療することが可能になりました。
手術が予想される場合はバイオプシーを行う
内視鏡で治療できる可能性が高い場合は、病理検査のために組織を取ることはほとんどせず、そのまま検査を終了します。小さなポリープなどであれば、その場で切除する治療に移ることもあります。
一方、内視鏡検査による観察の結果、進行がんで手術が必要だと考えられる場合は、バイオプシーを行います。組織の一部を生検鉗子で切り取って採取し、採取した組織は病理学的な検査をして確定診断の材料にします。後日、結果がわかった段階で治療方針を決めていきます。
内視鏡検査がほかの検査と大きく異なる点は、治療を兼ねる場合もあるところです。その日のうちに治療をするかどうかは、医療機関の考え方や病変の大きさ、患者さんの希望、体調などによって異なります。事前に確認しておくことをお勧めします。
検査の目的は?
病変ががんであるかどうかを判別し、深達度を予測する。病理検査のために組織を採取し、治療の適応を決める。これが内視鏡検査の目的です。
「肉眼型分類」で内視鏡治療の適応を理解する
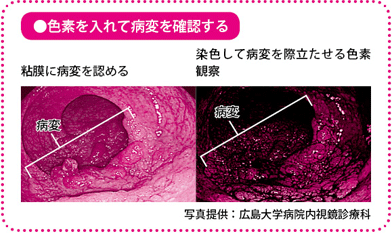
内視鏡検査の目的は大きく二つ挙げられます。一つは、粘膜にある病変を観察して、がんであるかどうかを判別することと、もう一つは、がんだった場合に、どの程度の深さまで及んでいるか、つまり深達度を予測することです。また、病理検査のために、病変組織の一部や、病変そのものを採取することも、内視鏡検査の役割です。
従来の内視鏡検査は、内視鏡カメラで粘膜の表面を細かく観察することができても、それはあくまでもカメラ越しに表面を見ているだけにすぎませんでした。そのため、病変の性質や深達度まで測定することは難しいとされていました。
しかし、今は内視鏡の診断技術が向上し、画像自体もクリアに拡大できるようになって、カメラ越しに表面を観察するだけでもがんであるかどうかの判別ができ、深達度から進行度も予測できるようになっています。
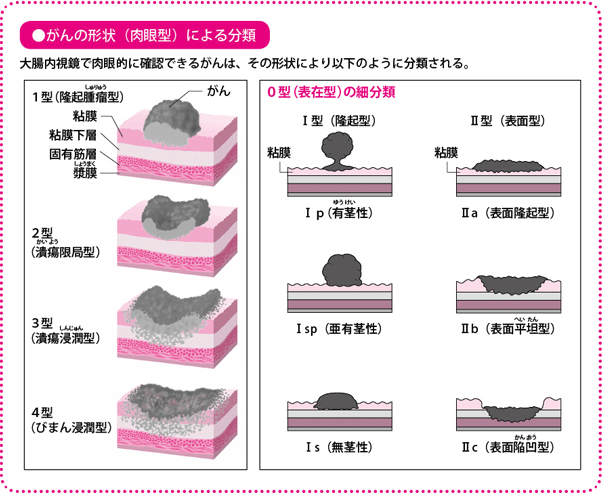
進行度を理解する方法として広く用いられているのが「肉眼型分類」です。
肉眼型分類を用いて、内視鏡で観察した病変の形から、早期がんと進行がんを分類することが可能です。具体的には、腺腫(せんしゅ)や粘膜や粘膜下層にとどまっている早期がんは、0型の「表在型」であり、0型はさらに細かく、Iの「隆起型(有茎(ゆうけい)性、亜有茎性、無茎性)」、IIの「表面型(表面隆起型、表面平坦(へいたん)型、表面陥凹(かんおう)型)」に分類されます。
一方、固有筋層より深くまで達する進行がんは、1型の「隆起腫瘤(しゅりゅう)型」、2型の「潰瘍(かいよう)限局型」、3型の「潰瘍浸潤(しんじゅん)型」、4型の「びまん浸潤型」に分類されます。ちなみに肉眼型分類には5型もあって、これは「いずれのタイプにも属さないもの」となります。
つまり、内視鏡で見て0型であれば内視鏡治療の適応の可能性があり、1型以降であれば手術の適応となるわけです。
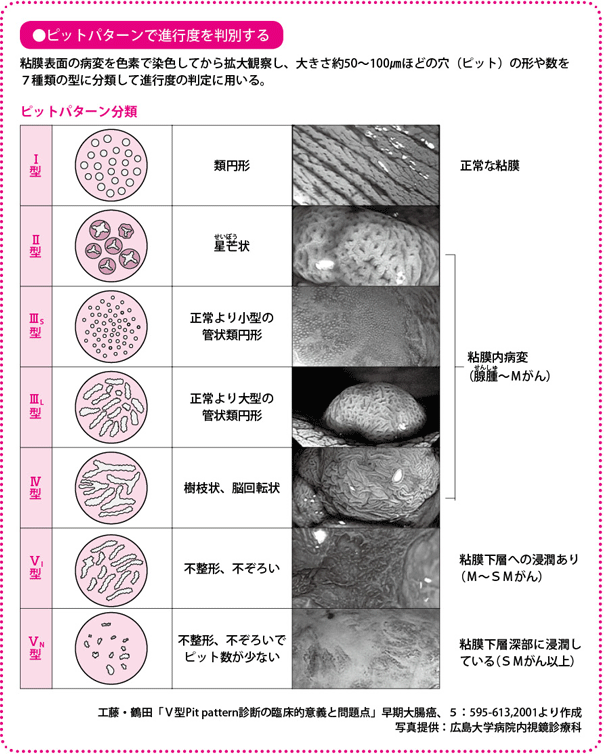
さらに、肉眼型分類で0型だった場合は、その病変が粘膜にとどまっているのか、それとも粘膜下層まで進んでいるのか、また、がん化の可能性がないポリープなのか、がん化する腺腫なのかを調べなければなりません。そのときに用いられるのが、「ピットパターン(Pit Pattern)」という分類法です。
なお、肉眼型分類を行う際は、精度を増すために青色のインジゴカルミン液などの色素を用いた「色素観察」を、通常の観察とあわせて用いるのが一般的です。色をつけることで病変の状態をより鮮明に観察でき、正常な組織との境目を明確にすることが可能になります。
病変の性質や深達度を判定できるピットパターン
ピットパターンは、病変の表面にある、肉眼では見えないくぼみ=ピット(約50~100μm)の状態から病変の性質や深達度を予測する分類法です。内視鏡の先端部に、患部を約100倍まで拡大できるレンズを用いた拡大内視鏡による「拡大観察」と、前出の色素観察を組み合わせて行います。組織を取らずに病変ががんであるかないか、内視鏡治療を行うべきかどうかを診断することができます。
ピットパターンはくぼみの状態の違いを大きく5種類に分けています。Iは非腫瘍、IIは過形成、IIIとIVは主に腺腫で一部は粘膜内がん、Vは早期がんとなります。過形成であれば治療はせず、そのまま経過観察となり、IIIやIVは内視鏡治療の適応となります。VNになるとリンパ節転移の危険性があることから、手術を考慮します。
さらに、今の大腸内視鏡検査は、画像強調観察や超音波内視鏡などを組み合わせて実施することが増えています。
画像強調観察
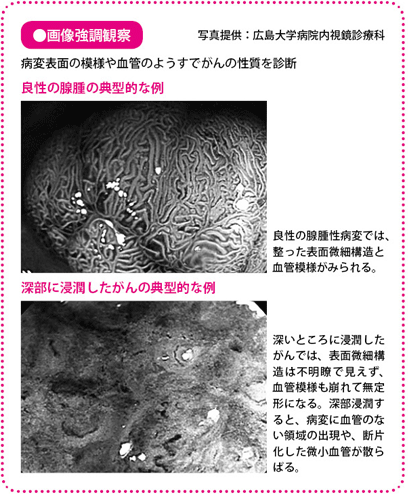
「画像強調観察(NBIやFICE)」は、血液の中のヘモグロビン(赤血球の成分)に吸収される条件の光(波長)を当てることで、病変の表面にある血管の構造や、表面のくぼみを浮かび上がらせることができる画期的な内視鏡の検査法です。
画像強調観察が優れている点は、色素を使用せず拡大観察だけでピットパターンがわかること、また、血管の構造ががん特有のものになっているかどうかを、確認できるという点です。
スコープを通常の観察から簡単に画像強調観察に切り替えられるシステムの操作性も利点で、一度の検査で効率よく早く病変を確認できます。このため、今最も注目されている診断法ともいえます。
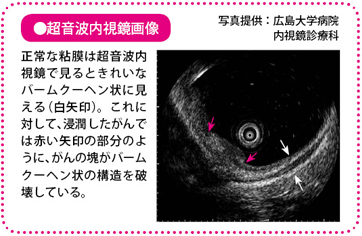
超音波内視鏡
超音波内視鏡(EUS)は、超音波を発する機器(プローブ)がついた内視鏡を肛門から挿入して、腸内から大腸の壁の状況を調べるものです。大腸の壁が正常な組織だけでできているときは、壁がバームクーヘンのようにきれいな層になって映りますが、病変があるとその部分の層が崩れて映し出されます。こうした画像の乱れを確認することにより、深達度を予測することができます。
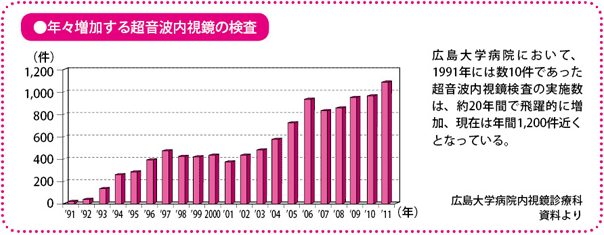
大腸内視鏡専門医の不足が今後の課題
こうした内視鏡による診断技術は、それを行う医師(内視鏡医)の力量によるところも大きいといえます。見落としがないか、短時間に苦痛なく行えるか、病変のパターンから適切な診断を下せるか、偶発的な事故をおこさないかなど、内視鏡診断には経験と技術が求められます。
たとえば、粘膜にできる病変には、さまざまな形があります。ポリープのように突出した病変や深く陥没した病変は内視鏡でみつけやすいのですが、平らな病変はみつけにくくなります。また、大腸は曲がった部分やヒダがたくさんあり、蠕動(ぜんどう)しているので、内視鏡の操作にたけていないと、ヒダの裏側や大腸の奥までしっかり観察できず、見落としが出るおそれもあります。手技に習熟していない術者では挿入に時間もかかり、操作中に痛みが出るなど、患者さんの負担が大きくなります。
今まで大腸の内視鏡検査で痛い思いをされたことがある人もいるかもしれません。それで二度と内視鏡検査を受けたくないと思った人もいるでしょう。こうした検査中の痛みも、上手な医師が行えばほとんど出ることはありません。何も感じないか、少し重苦しい感じがする程度です。医療機関によっては、検査前に鎮痛薬や意識レベルを落とす鎮静薬などを用いるところもあります。
また、大腸の病気(大腸憩室(けいしつ)など)のある人やおなかの手術を経験している人、帝王切開をした人などは、腸がまわりの臓器などとくっつく癒着がおこっていて、痛みが強まることがありますから、検査前に医師に話しておくようにします。緊張が痛みを強めることもあるので、リラックスして検査を受けられるよう、不安があったら担当の医師や看護師に相談することも大事です。
いずれにしても、多くの経験を積んだ大腸内視鏡専門医のもとで検査を受けられることをお勧めします。
便潜血検査で陽性の場合はまず検査中心の医療機関へ
便潜血検査で陽性の場合、まだ病変があるかどうかもわからない段階では、検査中心の医療機関を受診します。そこで病変がみつかったら、改めて治療を中心にしている医療機関を紹介してもらいましょう。
すでに症状がある人や、前回の内視鏡検査で病変が確認されている人は、検査と治療ができる医療機関のほうが勧められます。状況に応じて受診先を決めることが大切です。
検査の手順は?
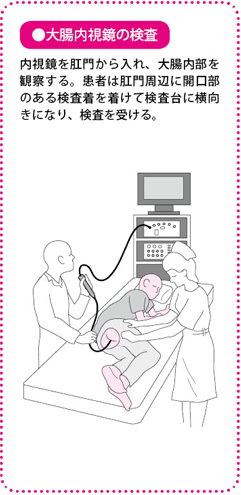
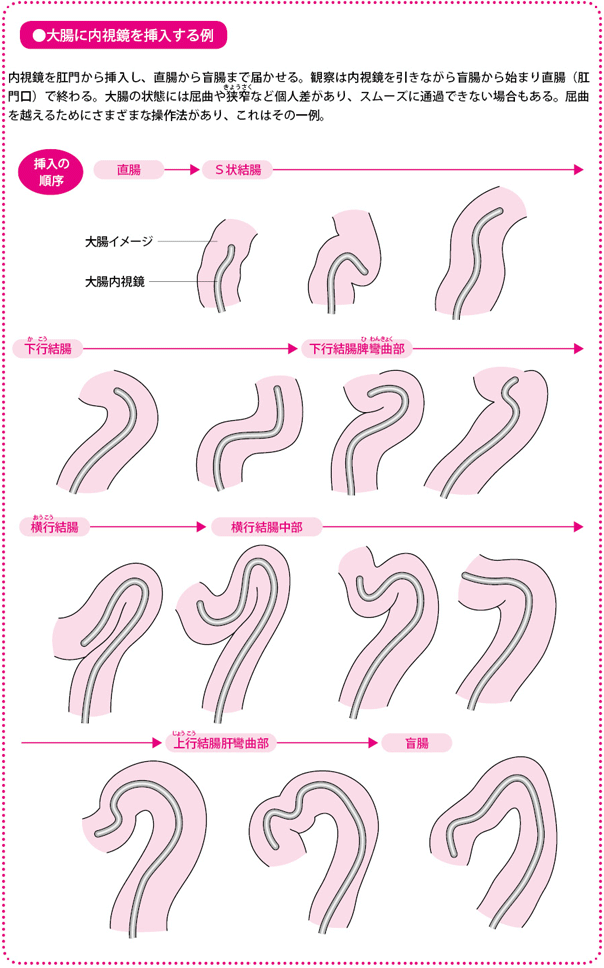
肛門から少しずつ内視鏡を挿入し、盲腸まで達したら引き抜きながら腸壁を観察します。事前の腸洗浄などの準備が必要です。
検査前に下剤で腸を洗浄 検査時間は15~20分程度
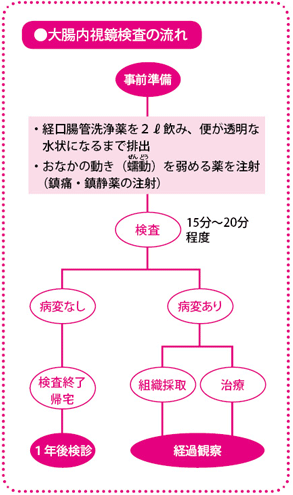
大腸内視鏡検査を受ける際に大切なのは、腸内を洗浄して便のないきれいな状態にしておくことです。そのために、検査前日から薬を飲み、腸の内容物を排出させる「前処置」が必要になります。
流れとしては、まず検査の前日に軽く食事を済ませたら下剤を飲みます。当日の朝は絶食し、腸の動きを促進する薬を、来院したら液体の経口腸管洗浄薬2Lを約2時間かけて飲みます。透明な水のような便が出てくるようになったら、腸内がきれいになった証拠なので、検査を始められます。
患者さんは大腸検査用の専用検査着(お尻(しり)の部分に穴のあいた下着を着け、体の左側を下にして検査台に横たわります。このとき、スコープが入りやすいようゼリー状の麻酔を肛門に塗ります。医療機関によって、あるいは患者さんの状態によっては、検査前に鎮痛薬や鎮静薬、腸の動きを弱める抗コリン薬を注射することもあります。
検査に要する時間は、一般的には15分程度ですが、医師の技量や患者さんの状態で、時間がかかることもあります。一連の検査や準備に要する時間まで含めると、およそ3~4時間となります。
検査が終了したら、休憩室などで休んでもらい、そのあと帰宅します。病変組織を採取したり切除したりした場合、あとで少し出血することもあります。帰宅後に出血、腹痛、発熱などの症状がみられたら、病院に連絡が必要です。
高齢者などでは、1泊2日の入院で行うこともあります。
検査時の偶発症の可能性は0.001%
大腸内視鏡専門医のいる医療機関では比較的まれですが、内視鏡検査では薄さ4mmの腸内に器具を入れたり、組織を切除したりするため、偶発症(偶発的におこる合併症)のリスクもわずかながらあります。いちばん多いのは穿孔(せんこう)(孔(あな)があくこと)や出血で、その頻度は全国平均で0.001%程度、10万件に1件の割合です。偶発症がおこった場合は速やかにその場で孔を閉じ、止血する応急処置がとられます。
リスクのある人は できれば毎年検査を
内視鏡検査を定期的に受けるタイミングについて、結論はまだ出ていません。ちょうど2012年5月現在、多施設共同研究(ジャパン・ポリープスタディ)で研究が進められているところで、1~2年後には結果が出る予定です。今いえることは、40歳以上の人、大腸がんになった家族がいる人、過去に大腸内視鏡検査で大腸腫瘍(がん化する可能性のあるポリープ)が確認された人、潰瘍性大腸炎やクローン病など炎症性腸疾患にかかっている人は、大腸がんのリスクが増すので、できれば毎年、内視鏡検査を受けたほうがいいということです。
では、検査を一度受けて、何もなかった人はどうでしょうか。「クリーンコロン(コロンは大腸の意味)」という言葉があるのですが、これは二度、大腸内視鏡検査を受けて、問題がなかったときに使われます。やはり一度だけだと見落としがある可能性があるので、2年連続で検査を受けたほうが確実です。
クリーンコロンになったら、内視鏡検査はしばらく間を置いてもいいかもしれません。ただし、便潜血検査だけは毎年、受けましょう。